Полицитемия
Общая информация
Краткое описание
Полицитемия у новорожденных – синдром увеличенной концентрации клеточных элементов крови (в большей степени эритроцитов) [1].
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| Р61.1 | Полицитемия новорожденного |
Дата разработки/пересмотра протокола: 2017 год.
Сокращения, используемые в протоколе:
| ВПС | – | Врожденный порок сердца |
| ЭхоКГ | – | Эхокардиография |
| ОПН | – | Острая почечная недостаточность |
| ОЦК | – | Объем циркулирующей крови |
| РКИ | – | Рандомизированное контролируемое испытание |
| МКБ | – | Международной классификации болезней |
Пользователи протокола: неонатологи, педиатры, акушеры-гинекологи.
Категория пациентов: новорожденные дети.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследование случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное, или исследование случай-контроль, или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация
Первичная (истинная) полицитемия
связана с поражением гемопоэтического ростка, из-за чего наблюдается неадекватно высокий рост количества эритроцитов, лейкоцитов и тромбоцитов;
Вторичная полицитемия является реакцией на изменения в среде
Вторичная к трансфузии:
• отсроченное пережатие пуповины;
• трансфузия от плода к плоду;
• тансфузия от матери к плоду;
• перинатальная асфиксия;
• нахождение ребенка ниже матери сразу после рождения.
Вторичная к внутриутробной гипоксии:
• задержка внутриутробного развития;
• гипертензия вызванная беременностью;
• диабет матери;
• курение матери;
• ВПС матери;
• переношенность.
Причины, связанные с плодом:
• трисомия 13,18,21;
• гипотироидизм, тиротоксикоз;
• врожденная гиперплазия надпочечной железы;
• синдром Беквита-Видемана.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Диагностические критерии
Скрининг на полицитемию новорожденных рекомендуется при следующих ситуациях:
• новорожденный маленький к гестационному возрасту;
• новорожденный от матери с сахарным диабетом;
• новорожденный большой к гестационному возрасту;
• монохориальная двойня, особенно с одним большим ребенком;
• морфологическая картина задержки развития.
Физикальные данные:
Наиболее частые симптомы неонатальной полицитемии:
• изменения цвета кожных покровов: преимущественно периферический вишневый цианоз;
• изменения со стороны центральной нервной системы: ранние признаки: гипотония, сонливость, раздражительность, беспокойство.
Метаболические нарушения:
• гипогликемия;
• желтуха;
• гипокальциемия.
Нарушения со стороны сердечно-легочной системы:
• тахикардия, тахипное, респираторный дистресс;
• цианоз, плетора.
Нарушения со стороны желудочно-кишечного тракта:
• рвота, слабая сосание, некротически энтероколит.
Нарушения со стороны мочевыделительной системы:
• олигоурия.
Гематологические изменения:
• умеренная тромбоцитопения;
• тромбоз.
NB! Примерно в 40% случаев симптомы полицитемии слабо выражены или отсутствуют (бессимптомная гипогликемия).
Лабораторные исследования:
• важным показателем является центральный венозный гематокрит, который при полицитемии превышает 65%;
• биохимические анализы крови всегда обнаруживают гипогликемию, (уровень глюкозы снижается менее 2,2 ммоль/л.); гипокальциемию, (снижение уровня кальция в сыворотке крови до менее 1,74 ммоль/л или снижение уровня ионизированного кальция до менее 0,75 ммоль/л), гипомагниемию (снижение уровня магния менее 0,62 ммоль/л).
NB! Остальные диагностические мероприятия нацелены на выявление причины полицитемии у новорожденных. При подозрении на каждую конкретную нозологию используются свои методы диагностики.
Инструментальные исследования:
• рентгенография грудной клетки: кардиомегалия, отек легких (при развитии дыхательных нарушений, сердца (других частей тела по необходимости);
• ЭхоКГ: повышение резистентности легочных сосудов, снижение сердечного выброса (при подозрении на кардиопатию и ВПС).
Показания для консультации специалистов: консультация кардиолога, невролога, нефролога для обсуждения тактики ведения при обнаружении врожденных пороков сердца, легких, почек.
Диагностический алгоритм:
Алгоритм ведения новорожденных с полицитемией
Дифференциальный диагноз
| Диагноз |
симптомы сердечной недо-статочности, респираторные нарушения, гипербилирубинемия и др.
Hb≥220 г/л
●трансфузия от плода к плоду;
●тансфузия от матери к плоду;
●перинатальная асфиксия;
●нахождение ребенка ниже матери сразу после рождения
Ht≥65%,
●гипертензия, вызванная беременностью;
● диабет матери;
●курение матери;
● ВПС матери;
● преношенность.
с плодом:
Hb≥220 г/л
13,18,21
●гипотироидизм, тиротоксикоз;
●врожденная гиперплазия надпочечной железы;
●синдром Беквита-Видемана.
Лечение
Препараты (действующие вещества), применяющиеся при лечении
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ:
Карта наблюдения пациента, маршрутизация пациента:
– в случае рождения ребенка с полицитемией в родовспомогательной организации 1-го уровня, решить вопрос о его переводе в родовспомогательную организацию 2-го или 3-го уровней в зависимости от тяжести его состояния;
– ребенок, родившийся в родовспомогательной организации 3-го уровня, в случае реализации у него проблем
Немедикаментозное лечение:
• обеспечить теплый родильный зал (температура воздуха ≥25 0 С);
• принять ребенка в теплые сухие пеленки, положить на живот матери, обсушить, оценить его состояние;
• в случае рождения ребенка в асфиксии – отделить от матери, поместить под источник лучистого тепла, провести реанимационные мероприятия (см. клинический протокол «Асфиксия при рождении»);
• при реализации у новорожденного проблем (см. п. Диагностика: Метаболические нарушения, Нарушения со стороны сердечно-легочной системы, Нарушения со стороны желудочно-кишечного тракта, Нарушения со стороны мочевыделительной системы, Гематологические изменения) провести лечебно-диагностические мероприятия согласно соответствующих клинических протоколов;
• если при рождении ребенок не нуждается в реанимационных мероприятиях, его следует положить на живот матери, обеспечить контакт кожа к коже и раннее начало грудного вскармливания
Медикаментозное лечение:
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
| Лекарственная группа | Лекарственные средства | Показания | Уровень доказательности |
| – | 0,9% раствор натрия хлорида (физиологический раствор) | – | _ |
Перечень дополнительных лекарственных средств (менее 100% вероятности применения): нет.
Хирургическое вмешательство: нет.
Дальнейшее ведение: зависит от выявленной причины полицитемии (см. соответствующие протоколы)
Индикаторы эффективности лечения: нормализация уровня гематокрита и состояний, обусловивших развитие полицитемии.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации: беременные с риском реализации полицитемии у их новорожденных детей (см. п.Диагностика: Скрининг на полицитемию новорожденных) госпитализируются на роды в родовспомогательный стационар 2-го или 3-го уровня.
Показания для экстренной госпитализации: смотрите протоколы по ведению беременности у женщин с риском реализации полицитемии у их новорожденных детей (см. п.Диагностика: Скрининг на полицитемию новорожденных).
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
1) Чувакова Тамара Курмангалиевна – доктор медицинских наук, профессор, ведущий научный сотрудник, консультант отделения неонатологии РГКП «Научный центр педиатрии и детской хирургии».
2) Карин Бектурган Тынымбаевич – руководитель отделения неонатологии АО «Национальный научный центр материнства и детства».
3) Табаров Адлет Берикболович – начальник отдела инновационного менеджмента РГП на ПХВ «Больница медицинского центра Управление делами Президента Республики Казахстан» клинический фармаколог.
Указание на отсутствие конфликта интересов: конфликт отсутствует.
Указание условий пересмотра протокола: Пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Полицитемия новорожденных
Общая информация
Краткое описание
Ассоциация неонатологов
Клинические рекомендации
Диагностика и лечение полицитемии новорожденных
2015
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
хромосомные болезни (трисомии 13, 18, 21).
Диагностика
Однако большинство обсуждаемых симптомов и признаков не являются специфичными и могут также наблюдаться при других многочисленных состояниях у новорожденных (например, при сепсисе, асфиксии, гипокальциемии, дыхательных и сердечно – сосудистых нарушениях).
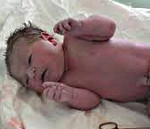
Плетора (периферический вишневый цианоз)
Внутрижелудочковые кровоизлияния [29]
Гиперкоагуляция с развитием ДВС-синдрома (редко).
2. Периферический гематокрит. Как правило, гематокрит капиллярной крови выше на 5-15% [21, 32].
6. Кислотно-щелочное состояние.
Алгоритм действий при наличии факторов риска и выявлении полицитемии (GPP) 
Лечение
Объем одного замещения (однократного выведения крови) и одного восполнения (однократного введения физиологического раствора) не должен превышать 5 мл/кг.
5. Пример формулировки клинического диагноза: «Полицитемия новорожденного (Р61.1), частичная обменная трансфузия 12.10.2012».
Информация
Источники и литература
Информация
Коллектив авторов:
2. Романенко В.А. – ГБОУ ВПО Южно-Уральский медицинский университет, кафедра педиатрии, д.м.н., профессор
Полицитемия у новорожденных
Полицитемия у новорожденных – синдром увеличенной концентрации клеточных элементов крови (в большей степени эритроцитов). В клинике отмечается угнетение ЦНС и признаки полнокровия: вишневый цианоз, учащение дыхания и сердцебиения и др. Сгущение крови проявляется нарушениями микроциркуляции, приводящими к полиорганной недостаточности с возможным развитием инфарктов в различных органах. Диагноз подтверждается лабораторно на основании показателя центрального венозного гематокрита выше 65%. Лечение полицитемии у новорожденных – частичная обменная гемотрансфузия. Также проводится терапия основного заболевания.
Общие сведения
Полицитемия у новорожденных связана с увеличением общего числа клеток крови всех трех ростков, поэтому с этим синдромом не стоит путать эритроцитоз, когда возрастает только количество эритроцитов. Тем не менее, в данном случае эритроцитарный росток подвержен усиленному росту в большей степени. Синдром наблюдается у 0,4-12% новорожденных, чаще встречается у недоношенных детей, однако поздние роды также увеличивают риск развития полицитемии у новорожденных, поскольку при перенашивании происходит обезвоживание, приводящее к сгущению крови. Актуальность синдрома в педиатрии связана с отдаленными последствиями гипоксии, особенно для мозга, что в той или иной степени всегда влечет за собой неврологические последствия. Ребенок может отставать в развитии, страдать от нарушений социальной адаптации и т. д.
Причины полицитемии у новорожденных
Увеличение количества клеток крови, особенно эритроцитов, связано с недостаточным поступлением кислорода, при этом гипоксия может развиваться и внутриутробно, и уже после рождения. В первом случае причиной становятся патологии плаценты, поскольку именно через плацентарные сосуды плод получает кислород. Это может быть фетоплацентарная недостаточность, аномалии сосудов плаценты, туберкулезное поражение и др. Определенную роль играют вредные привычки матери, в частности, курение, которое тоже способствует внутриутробной гипоксии. Недостаточное поступление кислорода наблюдается также при имеющихся у матери пороках сердца. Изредка в патогенезе участвует позднее перевязывание пуповины, которое приводит к существенной гиперволемии в первые часы жизни малыша.
Полицитемия у новорожденных связана и с множеством причин со стороны ребенка. К развитию данного состояния приводят пороки сердечно-сосудистой системы и легочного аппарата, внутриутробные инфекции, заболевания надпочечников и щитовидной железы. Некоторые генетические дефекты также могут проявляться увеличением числа клеток крови. Такое нарушение встречается при хромосомных аномалиях – болезни Дауна, синдроме Беквита-Видемана, трисомии 13 и др. Гемоглобинопатии, при которых эритроциты труднее расстаются с молекулой кислорода, также приводят к гипоксии и, как следствие, к полицитемии у новорожденных.
Патогенез данного состояния обусловлен высокой вязкостью крови, нехарактерной для ребенка такого возраста. В результате все внутренние органы начинают страдать от повышенной нагрузки. Это имеет особое значение в случае жизненно важных органов (сердца, легких и головного мозга), однако нарушения деятельности остальных органов и систем также могут способствовать утяжелению состояния ребенка и ухудшению прогноза. Большинство клинических симптомов полицитемии у новорожденных фактически отражают последствия нарушений микроциркуляции, связанных с множественной закупоркой капилляров эритроцитарными сладжами (скоплениями клеток).
Классификация и симптомы полицитемии у новорожденных
Выделяют первичную и вторичную полицитемию у новорожденных. Первичная (истинная) полицитемия связана с поражением гемопоэтического ростка, из-за чего наблюдается неадекватно высокий рост количества эритроцитов, лейкоцитов и тромбоцитов. Доброкачественная семейная полицитемия также относится к первичным формам патологии. Все остальные варианты являются реакцией на изменения в среде (например, на гипоксию) или во внутренних органах (пороки развития и др.), а потому считаются вторичными. Полицитемия у новорожденных делится на нормоволемическую и гиперволемическую, при последней увеличено не только количество клеток крови, но и объем ее жидкой фракции.
Могут наблюдаться признаки внутрижелудочковых кровоизлияний и инфарктов мозга. Со стороны желудочно-кишечного тракта отмечаются такие симптомы, как срыгивание и рвота, иногда развивается некротический энтероколит новорожденных и даже спонтанная перфорация стенки кишечника. Нередко присоединяется клиника острой почечной недостаточности, которая проявляется наличием белка или крови в моче, дизурическими явлениями и др. Возможен тромбоз почечных вен и приапизм. Как видно из приведенного перечня симптомов, клиника полицитемии у новорожденных многообразна и неспецифична, что существенно осложняет своевременную постановку точного диагноза. Примерно в 40% случаев симптомы слабо выражены или отсутствуют.
Диагностика полицитемии у новорожденных
Полицитемия у новорожденных не имеет каких-либо патогномоничных проявлений. Заподозрить патологию при физикальном осмотре педиатру позволяет плетора. В целом диагноз базируется на результатах лабораторных исследований. Важным показателем является центральный венозный гематокрит, который при данном состоянии превышает 65%. Биохимические анализы крови всегда обнаруживает гипогликемию, гипокальциемию, гипомагниемию. Остальные диагностические мероприятия нацелены на выявление причины полицитемии у новорожденных.
Пороки сердца подтверждаются ЭКГ и ЭхоКГ-диагностикой. Аномалии развития и заболевания легких определяются при рентгенологическом исследовании. При подозрении на каждую конкретную нозологию используются свои методы диагностики. При этом важно понимать, что полицитемия у новорожденных может быть вариантом нормы. Также важно отличать данное состояние от сгущения крови, когда полицитемия является относительной и происходит вследствие уменьшения объема жидкой части крови. Это случается при обезвоживании, например, при длительной фототерапии или нахождении под источником лучистого тепла, проблемах с энтеральным питанием (частое срыгивание, жидкий стул, в том числе инфекционного генеза) и др.
Лечение полицитемии у новорожденных
Тактика терапии определяется двумя составляющими: центральным венозным гематокритом и наличием или отсутствуем клинических проявлений. Часто показатели центрального венозного гематокрита соответствуют полицитемии у новорожденных, а состояние ребенка остается хорошим, признаки нарушения микроциркуляции отсутствуют. В этом случае рекомендуется выжидательная тактика с постоянным мониторингом гематокрита и состояния внутренних органов. Исключение составляют случаи, когда венозный гематокрит превышает 70%. Это является показанием к началу терапевтических мероприятий даже без наличия симптомов.
Если полицитемия у новорожденных проявляется клинически, единственным способом лечения становится частичная обменная гемотрансфузия. По специально выведенной формуле определяется объем крови, который забирается у ребенка. Вместо него производят переливание физиологического раствора. Таким способом достигают гемодилюции, то есть восстановления нормальной концентрации клеточных элементов крови, что приводит к устранению микроциркуляторных расстройств. Белковые растворы не применяются, поскольку могут стать причиной повышения концентрации фибриногена, что также нетипично для состава крови новорожденного, а потому представляет дополнительную опасность.
Прогноз и профилактика полицитемии у новорожденных
Прогноз определяется основным заболеванием, но, как правило, остается неблагоприятным. В большинстве случаев причиной полицитемии у новорожденных становится гипоксия, а она является губительной для головного мозга, поскольку приводит к необратимым деструктивным изменениям. В дальнейшем такие дети могут отставать в развитии (ЗПР, ЗРР, олигофрения), возможна инвалидность. Особую опасность представляют бессимптомные случаи, которые могут оставаться незамеченными в течение долгого времени. Профилактика полицитемии у новорожденных возможна на внутриутробном этапе и заключается в устранении возможных причин гипоксии. Осуществляется лечение фетоплацентарной недостаточности и коррекция соматического состояния матери, беременной женщине рекомендуют отказаться от вредных привычек и др.
Полицитемия что это у новорожденных
Полицитемия – хроническое заболевание, при котором костный мозг вырабатывает избыточное количество эритроцитов. У многих пациентов также увеличивается количество тромбоцитов и лейкоцитов в крови. В результате кровь становится более густой, вязкой, нарушается кровоток в мелких сосудах и увеличивается вероятность образования тромбов – кровяных сгустков, которые закупоривают просвет сосудов и нарушают кровоснабжение органов.
Истинная полицитемия встречается достаточно редко и развивается медленно. Чаще всего она возникает у людей старше 40-50 лет, однако наблюдаются единичные случаи у более молодых людей и даже у детей. На начальных этапах она протекает бессимптомно, поэтому часто диагностируется случайно, во время обследования, связанного с другим заболеванием.
При отсутствии соответствующего лечения полицитемия может угрожать жизни. Однако современные подходы к терапии позволяют достичь очень хороших результатов: пациенты избавляются от большинства негативных проявлений болезни.
Истинная полицитемия, полицитемия вера, первичная полицитемия, эритремия, болезнь Вакеза, болезнь Ослера – Вакеза.
Erythremia, Osler-Vaquez Disease, primarypolycythemia, splenomegalicpolycythemia, polycythemiarubravera, erythrocytosismegalosplenica, cryptogenicpolycythemia.
Общая информация о заболевании
Все клетки крови образуются в костном мозге из единой стволовой клетки крови. Она дает начало лимфоидной стволовой клетке и миелоидной стволовой клетке. Из лимфоидной стволовой клетки образуются лимфоциты, из миелоидной – остальные виды лейкоцитов, тромбоциты и эритроциты. Зрелые эритроциты – это двояковогнутые клетки, не имеющие ядра. Основная функция эритроцитов заключается в переносе кислорода от легких к тканям и углекислого газа от тканей к легким. Эта функция осуществляется за счет гемоглобина, который занимает большую часть эритроцита и придает этой клетке характерный красный цвет. Помимо дыхательной функции, эритроциты участвуют в поддержании кислотно-щелочного равновесия, а также переносят на своей поверхности аминокислоты, жиры, белки и токсины. Эритроциты существуют 120 дней, а затем разрушаются в печени и селезенке.
Эритропоэз (формирование эритроцитов) – сложный многоступенчатый процесс, основным регулятором которого является белок эритропоэтин. Он вырабатывается в почках и частично в печени, причем количество его увеличивается при снижении уровня кислорода в крови (гиипоксии). В норме при гипоксии увеличивается количество эритропоэтина, который активизирует формирование эритроцитов в костном мозге. Однако при истинной полицитемии уровень эритропоэтина не только не увеличивается, но даже может быть снижен. Усиление образования эритроцитов связано с повышением чувствительности клеток костного мозга к эритропоэтину. Причины подобных изменений окончательно не выяснены, однако известно, что при истинной полицитемии наблюдаются нарушения в гене янус-киназы-2 и гене EpoR, которые несут информацию о количестве рецепторов к эритропоэтину и их чувствительности.
Таким образом, при полицитемии образуется избыточное количество эритроцитов, объем крови увеличивается, она становится более густой. Нарушается ток крови в мелких сосудах. В результате повышается артериальное давление, возникают частые кровотечения, в частности кровоточивость десен. Из-за нарушения циркуляции крови кончики пальцев, носа, слизистые оболочки приобретают синюшно-красный оттенок. Ухудшается снабжение тканей кислородом, что отрицательно сказывается на работе всего организма. Изменение вязкости крови увеличивает вероятность тромбоза – закупорки сосудов сгустками крови, что приводит к нарушению работы органов и тканей. Это может проявляться сердечным приступом, инсультом. Печень и селезенка увеличиваются, в них появляются очаги кроветворения.
Наряду с истинной, первичной полицитемией, причина которой неизвестна, выделяют вторичную полицитемию, при которой увеличение продукции эритроцитов вызвано повышенным уровнем эритропоэтина в ответ на недостаток кислорода в тканях, например, при хроническом бронхите или пороке сердца. В этом случае полицитемия является лишь следствием и исчезает при лечении основного заболевания.
Кто в группе риска?