Что такое синусит хронический? Причины возникновения, диагностику и методы лечения разберем в статье доктора Мусаева Р. А., ЛОРа со стажем в 18 лет.
Определение болезни. Причины заболевания
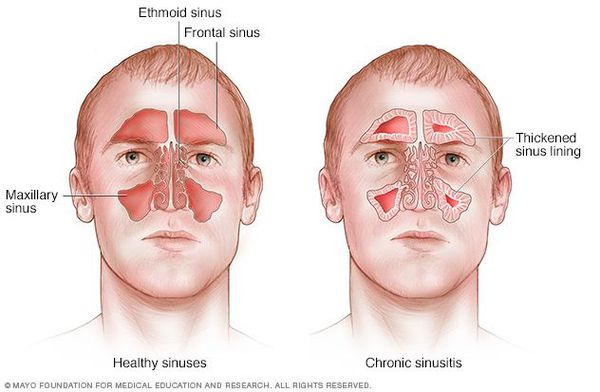
Хронический синусит (ХС) — это длительно текущее воспаление одной, нескольких или всех околоносовых (придаточных) пазух, склонное к рецидивам. Именно ХС является наиболее частым поводом обращения больных к оториноларингологу.
Основной причиной возникновения ХС является микролора, инфицирующая пазухи (чаще всего наблюдается полифлора). В основном при бактериальной посеве обнаруживается стафилококк, но помимо него встречается синегнойная палочка, протей и кишечная палочка. Также при ХС можно обнаружить и анаэробную флору.
Особое место в образовании ХС занимает грибковая флора (аспергилл, пеницилл, кандида), которая первично не является этиологическим фактором синуситов, но развивается вследствие суперинфицирования при дисбактериозах и в дальнейшем может стать доминирующей (или единственной) флорой, поддерживающей хроническое воспаление носовых пазух.
Хронический синусит очень часто встречается у больных с различными иммунодефицитными состояниями, синдромом Картагенера, синдромом Янга и муковисцидозом. [3]
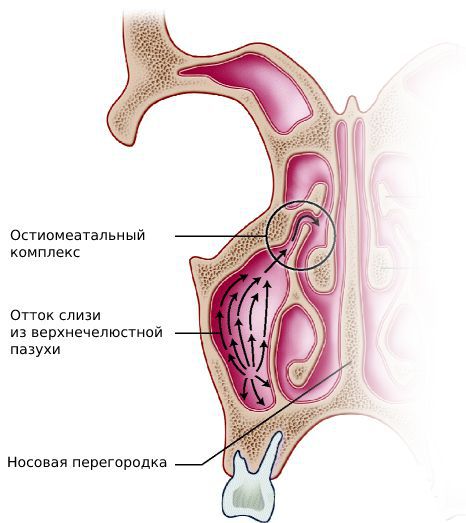
Также на развитие ХС влияет аномалия соустья (отверстия) между пазухой и полостью носа. Она может возникнуть в связи с искривлением носовой перегородки, разрастанием полипов в носовой полости, утолщением слизистой полости носа из-за аллергического отёка, патологическим строением средней носовой раковины и крючковидного отростка, гиперпневмотизацией решётчатой буллы и клеток agger nasi. Всё вышеперечисленное нарушает механизмы естественного клиренса (скорости очищения). [3]
Появлению ХС способствуют очаги других хронических инфекций, расположенные «по соседству»: хронический тонзиллит, аденоидит (у детей), патология зубов (одонтогенный гайморит).
Провоцирующими факторами для частых обострений хронического синусита могут стать также ОРВИ и частые переохлаждения.
Симптомы хронического синусита
Симптомы хронического синусита (при условии отсутствия обострения) менее выражены, чем при остром синусите. На характер клинических проявлений и их выраженность влияет форма синусита, локализация воспаления, количество поражённых пазух, причины возникновения болезни, проходимость соустья и другие факторы. [4]
К основным симптомам ХС относят:
Патогенез хронического синусита
Формирование околоносовых пазух у ребёнка происходит тогда, когда он находится ещё в утробе матери. С самого рождения и до 20 лет жизни человека они постепенно «созревают». Так, у грудничков лобные пазухи отсутствуют, в то время как остальные пазухи находятся в зачаточном состоянии и постепенно формируются пока ребёнок растёт, и кости его лица увеличиваются.
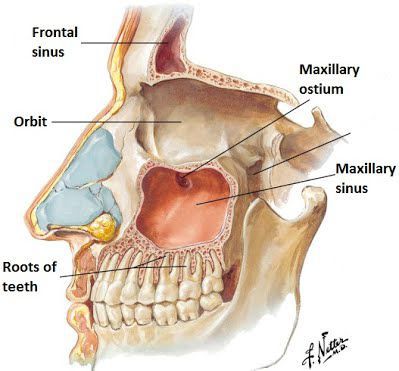
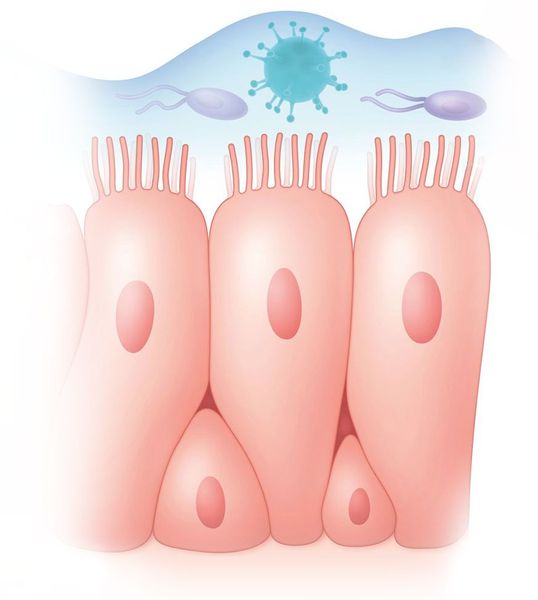
В образовании слизи принимают участие бокаловидные клетки мерцательного эпителия, покрывающего пазухи с внутренней стороны. К соустьям (отверстиям) околоносовых пазух слизь продвигается благодаря движению ресничек эпителия. Обычно скорость такого продвижения составляет 1 см/мин. Размеры и диаметр соустий небольшие и равны примерно 1-2 мм.
При хроническом воспалении слизистых оболочек пазух возникают следующие процессы:
Также часто происходят и необратимые процессы в слизистой оболочке пазух.
Классификация и стадии развития хронического синусита
Несмотря на большое количество предложенных к настоящему времени классификаций хронических синуситов, наиболее приемлемой в клиническом отношении остаётся классификация, созданная Б.С. Преображенским (1956 год). [4] Согласно этой классификации различают следующие хронические синуситы:
При экссудативных ХС формируется серозный, гнойный или серозно-гнойный секрет. Он выделяется воспалённым эпителием носовой пазухи в связи с её инфицированием вредоносной микрофлорой. [4]
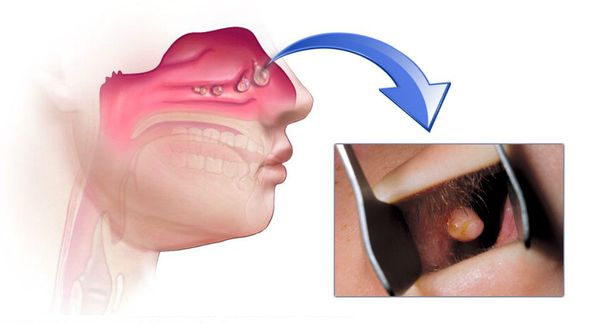
При продуктивных ХС происходит пролиферация — разрастаются эпителиальные оболочки. В результате этого процесса образуются полипы в пазухах, которые зачастую проникают в полость носа.
Холестеатомный ХС характеризуется развитием в пазухе холестеатомных масс вследствие эмбрионального заноса. [6] [8]
Помимо данных форм ХС различают также грибковые, кистозные и одонтогенные.
Грибковый ХС (мицетома) проявляется мучительной ноющей болью, заложенностью носа и различного рода выделениями, характер которых зависит от вида грибка:
Кистозные ХС отличаются наличием кист в пазухах (чаще в гайморовых). Постоянный хронический воспалительный процесс в носовых пазухах нарушает барьерные функции слизистой оболочки. Это, в свою очередь, провоцирует формирование кистозных изменений. [1]
Одонтогенный ХС (гайморит) — особая форма воспаления, которая возникает по двум причинам:
Всё этого возникает сообщение между пазухой и ротовой полостью — ороантральная фистула. [3]
Помимо прочего выделяют три степени тяжести ХС:
Осложнения хронического синусита
При частых обострениях хронических синуситов, неправильно пролеченных или, чаще, недолеченных синуситов могут возникать серьёзные осложнения.
Риногенные орбитальные (глазничные) осложнения
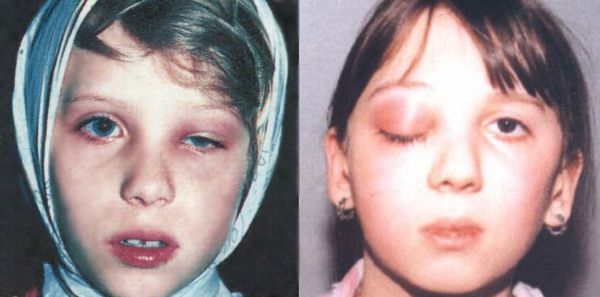
Инфекция, возникшая в пазухах носа, через вены или с помощью контактного механизма передачи может распространиться в район глазницы. Этот процесс способен привести к появлению периостита, абсцесса и флегмоны глазницы, реже к невриту глазного нерва. Все перечисленные выше осложнения могут протекать в сопровождении экзофтальма и ограничения движения глазного яблока. Данный тип осложнений ХС может статьи причиной возникновения слепоты.
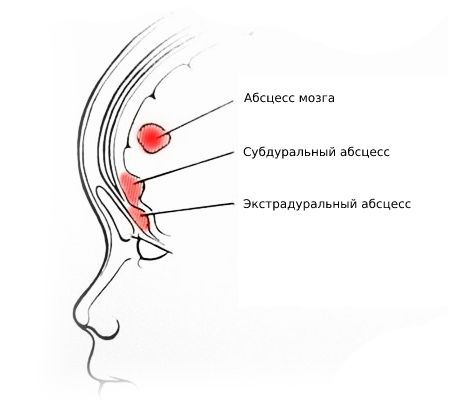
Риногенные внутричерепные осложнения
Внутричерепные осложнения в два раза чаще возникают у мужчин, чем у женщин, [5] [7] и являются самыми тяжёлыми и опасными последствиями ХС. В первую очередь речь идёт об арахноидите, экстра- и субдуральных абсцессах, менингите, тромбозе пещеристой пазухи. Ко второй группе часто встречающихся осложнений относятся патологии, связанные с травмой носа или околоносовых пазух. Достаточно редко встречаются осложнения, возникающие по причине нагноений в полости носа или области наружного носа (абсцесс перегородки, фурункул и карбункул носа).
Внутричерепные осложнения происходят в результате вирусных инфекций, которые провоцируют обострение синуситов. Это приводит к тому, что сопротивляемость организма по отношению к раздражителям снижается, а активность патогенных микроорганизмов — возрастает. [4]
Возникновение того или иного внутричерепного осложнения зависит от проникновения конкретной инфекции: стрептококк вызывает абсцесс головного мозга, пневмококк — менингит, стафилококк — тромбофлебит синусов. [7] Однако часто при абсцессах обнаруживают стафилококковую флору.
Все вышеперечисленный виды инфекции способны проникнуть в полость черепа тремя путями:
Диагностика хронического синусита
Диагностика хронического синусита предполагает нижеперечисленные методы исследования.
Проведение физикального осмотра осуществляется с помощью передней риноскопии и фарингоскопии. Осмотр проводит врач-отоларинголог.
Опрос больного (сбор анамнеза заболевания).
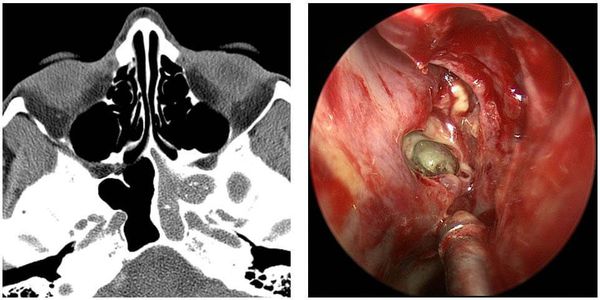
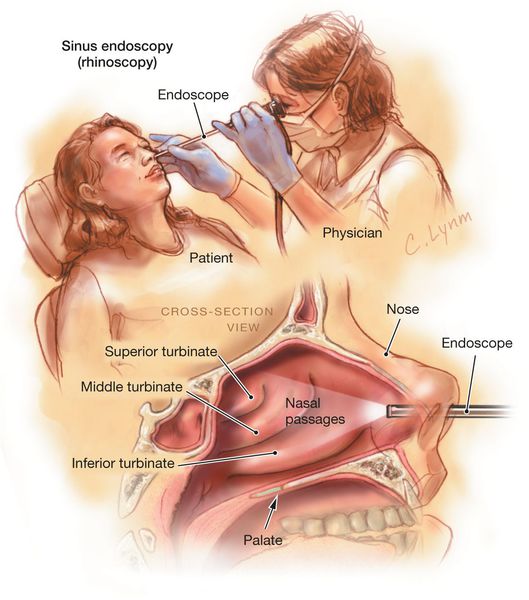
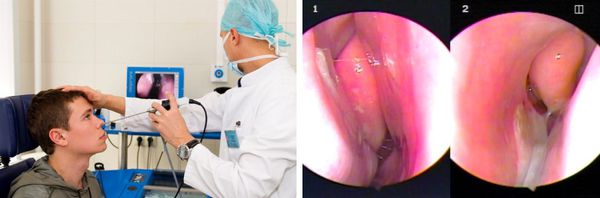
Эндоскопия носовой полости предназначена для рассмотрения аномалий строения структур носа и состояний выводных соустий, а также для проверки на присутствие полипов и иных образований в носовой полости.
Ультразвуковое исследование (УЗИ) проводится чаще в скрининговых целях, помогает в диагностике кист лобной и верхнечелюстной пазух.
Рентгенография определяет, насколько утолщены слизистые оболочки пазух, а также горизонтальный уровень жидкости или тотальное снижение пневмотизации пазухи.
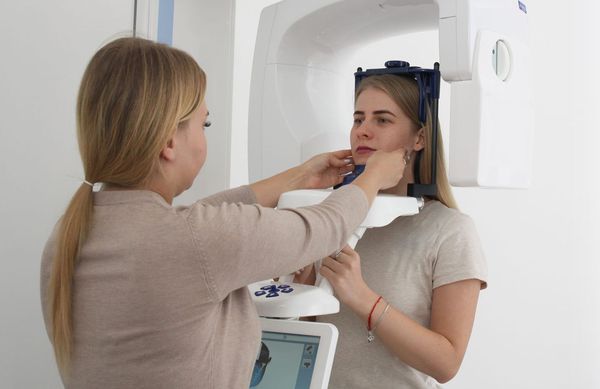
Компьютерная томография (КТ) считается одним из наиболее информативных методов диагностики при ХС, целью которого являются:
Магнитно-резонансная томография (МРТ) лучше всего визуализирует мягкотканные структуры. Но, не смотря на это, данный метод диагностики не является базовым исследованием. Воздух и костные структуры имеют одинаковую интен сивность сигнала при проведении МРТ, а эта особенность не позволяет определить проходимость воздушных пространств, которые соединяют пазухи с носовой полостью. Однако МРТ применима в случаях подозрений на грибковое или опухолевое поражение околоносовых синусов и при возникновении осложнений ХС.
Диагностическое зондирование и пункция способствуют оценке объёма и характера содержимого поражённой пазухи и получению представления о том, насколько проходимы её естественные отверстия.
Бактериологическое исследование для определения причинности воспаления использует пробы, полученные при пункции воспалённой пазухи или носовой полости. [3]
Лечение хронического синусита
Первостепенные задачи лечения ХС:
На то, какой будет терапия, влияет локализация и форма воспаления, причина его возникновения, а также наличие или отсутствие обострения. [4]
Консервативная терапия
При развитии обострения в околоносовых синусах применяется базисное лечение антибиотиками, которое зависит от вида возбудителя, выявленного во время диагностики. Однако антибиотикотерапия применима не ко всем видам ХС (лишь к хроническим воспалениям средней и тяжёлой степени). Также данный вид лечения нельзя использовать при грибковом ХС, так как в этом случае следует применять противогрибковые препараты (дифлюкан, флуконазол, нитстатин, леворин, интраконазол и другие). При аллергических синуситах показано проведение неспецифической общей и местной консервативной терапии.
Лечение бактериальных форм ХС средней и тяжёлой степени предполагает назначение антибиотиков ещё до результатов, получаемых при микробиологическом исследовании через несколько дней. Не смотря на то, что диагностика патогенной микрофлоры позволяет выбрать оптимальный для лечения антибиотик, всё же метод эмпирической антибиотикотерапии является оптимальным. При этом особое внимание уделяется чувствительности к препарату типичных возбудителей заболевания: S.pneumoniae и H.influenza.
Антибиотикотерапия предполагает применение следующих групп препаратов по выбору:
Лечение ХС на фоне иммунодефицитных состояний, продлённой назогастральной интубации, при муковисцидозе, а также при одонтогенном синусите представляет большие сложности. Возбудителями, вызывающими наиболее тяжёлые, нетипичные формы синусита, нередко бывают золотистый и эпидермальный стафилококк, Pr.vulgaris, Pr.aeruginosa, кишечная палочка, а также микроорганизмы, считающиеся сапрофитирующими обитателями носоглотки (зеленящий стрептококк, менингококк, стафилококк гемолитический). При эмпирическом выборе оптимальными препаратами с позиции спектра антибактериальной эффективности являются цефалоспорины (цефтриаксон), карбапенемы (меропенем) или фторхинолоны 3-4 поколения, назначаемые внутривенно при тяжёлой степени ХС.
В случае, если причиной возникновения ХС явилась обструкция естественных соустий пазух носа, пердусмотрено применение сосудосуживающих препаратов (деконгенсантов), назначаемых коротким курсом в виде капель и аэрозолей (ксилометазолин, оксиметазолин, тетризолин и другие).
Иными способами лечения ХС являются носовые души, промывание носовой полости тёплым изотоническим раствором и физиотерапия (УВЧ, УФО, микроволновая, ультразвуковая терапия, а также лазеротерапия).
Оперативная терапия
Хирургическое лечение показано в следующих случаях:
Выполнение пункции и зондирования пазух носа считается одним из важных методов лечения ХС. С помощью этих процедур эвакуируется патологическое отделяемое, после чего с применением антисептического раствора промывается поражённая пазуха и вводится лекарственный препарат. Наиболее лёгкой и часто проводимой процедурой является пункция верхнечелюстной пазухи. [3]
По сравнению с проведением повторных пункций более эффективным методом лечения является дренирование. После пункции в пазуху вводится постоянный дренаж, который позволяет промывать пазуху несколько раз в сутки.
Помимо данных методик активному опорожнению пазух и введению в них лекарственных препаратов способствует метод вакуумного перемещения жидкости или применение синус-катетера ЯМИК.
При полипозных ХС, которые сочетаются с полипозом носа, показана полипотомия. Она проводится как классическим методом (полипной петлёй), так и с использованием современных методик (радиоволны) под контролем эндоскопии.
Существуют стандартные операции:
На данный момент современные внутриносовые операции на пазухах носа производятся под контролем эндоскопа или операционного микроскопа, которые позволяют хирургу детально контролировать все этапы операции.
Суть этих операций — ревизия стенозированных естественных отверстий поражённых синусов, устранение анатомических аномалий и полипов, которые блокируют их проходимость. При условии восстановления вентиляции и дренажа поражённых пазух патологические изменения в слизистой оболочке подвергаются обратному развитию, и она приобретает нормальный вид. В этом случае удалению подлежат только участки необратимо изменённой слизистой оболочки, кисты, полипы. Их удаление осуществляют через расширенное естественное соустье пазухи внутриносовым доступом. [3]
Прогноз. Профилактика
Прогноз считается благоприятным при условии своевременного адекватного лечения. Возможно полное восстановление трудоспособности. Однако при отсутствии правильного лечения или самолечения могут развиться опасные для жизни осложнения.
Методы профилактики ХС предупреждают появление заболевание. Поэтому необходимо:
Что такое синусит острый? Причины возникновения, диагностику и методы лечения разберем в статье доктора Мисюрина Ю. В., ЛОРа со стажем в 20 лет.
Определение болезни. Причины заболевания
Основные причины острого синусита — вирусы или бактерии. Поэтому выделяют вирусную и бактериальную форму заболевания. Реже возбудителем острого воспаления в околоносовых пазухах становятся анаэробы и внутриклеточные микроорганизмы.
Вирусный синусит чаще протекает как обычное простудное заболевание и имеет сезонный характер. Им, как правило, болеют осенью, зимой, весной и, реже, в тёплое время года.
К вирусам, вызывающим воспаление верхних дыхательных путей, относятся: риновирусы, вирусы гриппа и парагриппа, респираторно-синцитиальные вирусы, аденовирусы и коронавирусы.
Предрасполагающие факторы бактериального синусита:
Анаэробная инфекция может привести к острому синуситу при патологии зубочелюстной системы или осложнённом хроническом синусите. В таком случае трудно определить, это острая форма или обострение хронической.
Аллергический процесс и грибковая флора также могут стать причинами синусита — остро возникнув, заболевание перейдёт в хроническую форму.
Симптомы острого синусита
Основные симптомы острого синусита:
Затруднённым дыханием сопровождается большинство заболеваний носа, поэтому только этот симптом не подтверждает острый риносинусит. Для постановки диагноза необходимо, чтобы присутствовали не менее двух признаков.
Головная боль при синусите носит тупой, ноющий характер и часто усиливается при наклоне головы вниз. Может уменьшаться после использования сосудосуживающих капель.
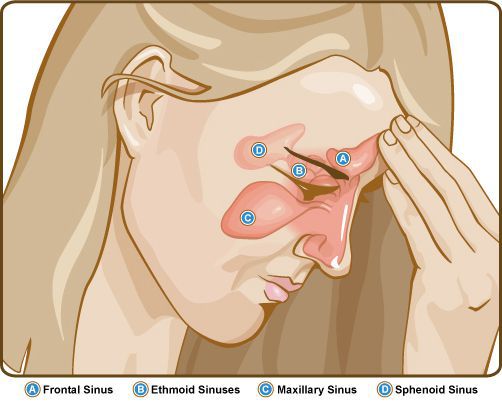
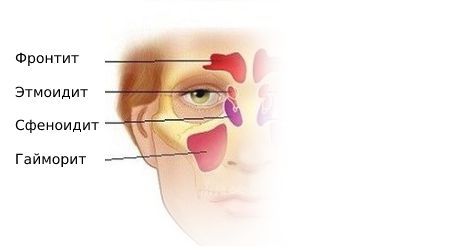
При воспалении в верхнечелюстной и лобной пазухах боль возникает в области лица, переносья, надбровья и височно-теменной области. При верхнечелюстном синусите проявляется разлитой зубной болью на стороне поражения. Для воспаления слизистой оболочки клиновидной пазухи (сфеноидита) характерны боли в центре головы и в затылке.
Выделения из носа при остром синусите бывают не всегда. Слизистые выделения характерны для вирусного воспаления, гнойные возникают, если присоединилась бактериальная флора. Хорошая дренажная функции пазухи и открытое соустье у детей проявляется в том, что при сморкании и откашливании отходят выделения. При поражении клиновидной пазухи носа и задних отделов решётчатого лабиринта выделения, как правило, стекают по задней стенке глотки, вызывая приступы кашля.
Для нетяжёлой формы острого синусита характерны:
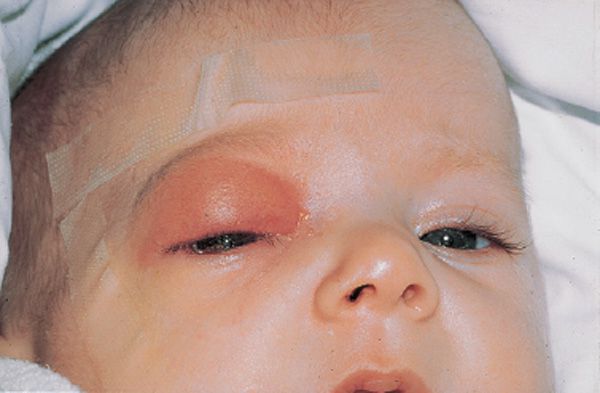
При тяжёлой форме температура поднимается до 38 ºС и выше, головная боль становится интенсивной, может развиться реактивный отёк век и мягких тканей лица.
Патогенез острого синусита
При синусите вирус попадает на слизистую оболочку полости носа, повреждает клетки реснитчатого эпителия и внедряется в организм человека. При этом слизистая оболочка отекает, усиливается выделение слизи в полости носа, что ещё сильнее блокирует работу ресничек мерцательного эпителия. В норме их движение защищает организм от чужеродных агентов.
В это время у пациента появляется насморк, першение в горле, кашель, повышается температура и возникает слабость. Симптомы сохраняются в среднем семь дней, постепенно уменьшаясь.
Другой вариант развития событий: признаки простуды не стихают к концу недели, как должно быть, а, наоборот, усиливаются. Приём обезболивающих препаратов не улучшает состояние. В таком случае следует немедленно обратиться к врачу.
Классификация и стадии развития острого синусита
По форме:
1. Экссудативные (с образованием жидкости в пазухе):
2. Продуктивные (с утолщением слизистой оболочки):
По причине:
По локализации:
По характеру течения:
По тяжести течения:
Лёгкая
• умеренно выраженные симптомы риносинусита (кашель, заложенность носа и выделения из него), которые не влияют на сон и дневную активность пациента;
• головных болей в проекции околоносовых пазух нет;
• отсутствие осложнений
Среднетяжёлая
• выраженные симптомы риносинусита умеренно или значительно влияют на сон и дневную активность пациента;
• при движении или наклоне головы возникает ощущение тяжести в проекции околоносовых пазух;
• осложнения со стороны среднего уха — острый средний отит;
• внутричерепных или орбитальных осложнений нет
Тяжёлая
• выраженные или мучительные симптомы риносинусита значительно влияют на сон и дневную активность пациента;
• периодическая или постоянная боль в проекции околоносовых пазух, которая усиливается при движении или наклоне головы и простукивании в проекции околоносовой пазухи;
• внутричерепные или орбитальные осложнения
Осложнения острого синусита
В большинстве случаев острый синусит протекает в лёгкой форме и проходит самостоятельно.
Осложнения могут возникнуть:
Выделяют орбитальные и внутричерепные осложнения.
Орбитальные осложнения:
Внутричерепные осложнения:
Как видно из таблицы ниже, несмотря на разнообразие клинических форм осложнений, их проявления схожи. Это затрудняет диагностику и выбор правильной тактики лечения.
Осложнения острого синусита
| Осложнение | Клинические проявления |
|---|---|
| Реактивный отёк клетчатки орбиты и век | Бледные безболезненные полупрозрачные отёчные веки, чаще верхние, чем нижние. Возможно выпячивание глазного яблока из орбиты (экзофтальм) |
| Диффузное негнойное воспаление клетчатки орбиты и век | Отёк и покраснение век из-за переполнения кровью сосудов (гиперемия). Экзофтальм и интоксикация |
| Остеопериостит орбиты | Отёк и гиперемия век, экзофтальм и ограничение подвижности глазного яблока |
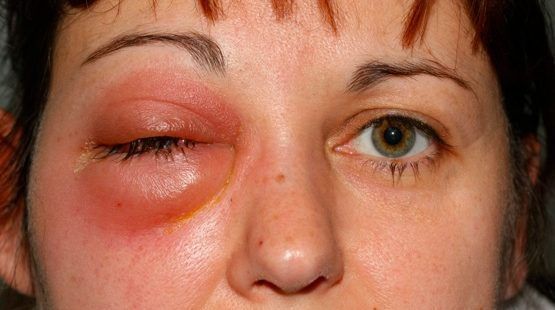
| Абсцесс века | Отёк и покраснение век, колебания жидкости при надавливании на глазное яблоко, интоксикация |
| Субпериостальный абсцесс | Отёк, гиперемия кожи век и конъюнктивы, боль при ощупывании, смещение глазного яблока |
| Ретробульбарный абсцесс и флегмона орбиты | Отёк и гиперемия век и конъюнктивы, выраженный экзофтальм, ограничение подвижности глазного яблока и боль при ощупывании |
| Тромбоз вен клетчатки орбиты и кавернозного синуса | Отёк и гиперемия век и конъюнктивы обоих глаз, выраженный экзофтальм, снижение остроты зрения, интоксикация |
| Арахноидит (лептоменингит) | Воспаление сосудистой оболочки головного мозга. Головная боль, тошнота, головокружение и слабость |
| Экстрадуральный абсцесс | Головная боль, тошнота и интоксикация |
| Субдуральный абсцесс | Головная боль, тошнота и интоксикация |
| Серозный и гнойный менингит | Головная боль, тошнота, светобоязнь, вынужденное положение тела с запрокинутой назад головой и появление менингеальных рефлексов |
| Абсцесс мозга | Головная боль, тошнота, менингеальные симптомы. Очаговые симптомы многообразны, связаны с локализацией абсцесса |
| Тромбоз синусов твёрдой мозговой оболочки | Лихорадка, приступы подъёма температуры и её падения с ознобом, обильным потоотделением и слабостью |
Диагностика острого синусита
Передняя риноскопия
Врач оценивает состояние слизистой оболочки носовых раковин и ходов, отсутствие или наличие отделяемого. Признаки синусита — это наличие гнойного или слизисто-гнойного отделяемого в области выводных отверстий поражённых пазух. Оно сопровождается покраснением и отёком слизистой оболочки полости носа.
Патологический секрет может быть виден на задней стенке ротоглотки и в носоглотке при их осмотре с помощью шпателя и носоглоточного зеркала (задней риноскопии) и осмотре зева (фарингоскопии).
Эндоскопическое исследование полости носа
Позволяет детально осмотреть носовые ходы и раковины до носоглотки, выявить мельчайшие анатомические изменения. Зачастую проводится видеоэндоскопия с фиксацией результата, что в дальнейшем помогает оценить, как протекает заболевание.
Рентгенография пазух носа
Компьютерную томографию (КТ) применяют при хронической патологии околоносовых пазух, орбитальных и внутричерепных осложнениях. Использовать её для диагностики острого синусита не целесообразно. Ни рентген, ни КТ не могут дифференцировать вирусный и бактериальный синуситы.
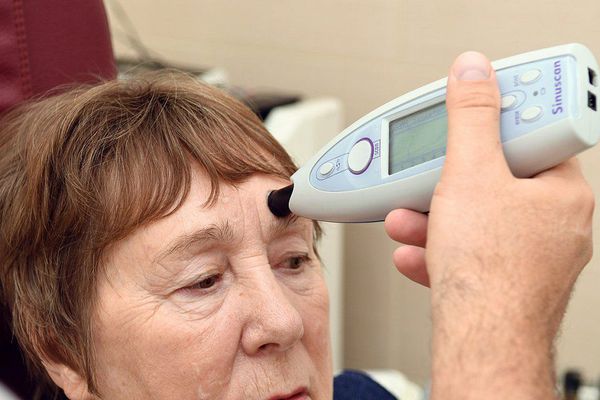
Ультразвуковое исследование (УЗИ)
Действие УЗИ основано на отражении ультразвукового сигнала на границе двух субстанций с разными акустическими свойствами (кость — воздух, воздух — экссудат и т. д.) в линейном и двухмерном режиме. В первом случае применяют УЗИ-сканеры для околоносовых пазух («Синускоп», «Синускан»), во втором — стандартные аппараты для УЗИ.
Диагностическая пункция
Пункция пазухи (с лат. «прокол») не относится к рутинным методам диагностики из-за высокого риска осложнений. Применяется, если есть противопоказания к проведению рентгенографии, например при беременности.
Лабораторная диагностика
Включает общий анализ крови и определение С-реактивного белка (СРБ).
Микробиологическое исследование
Проводится при затяжных формах синусита и неэффективности антибиотикотерапии. Для исследования потребуется отделяемое полости носа либо материал поражённой пазухи, извлечённый с помощью пункции.
Достоверность метода относительна, а информативность мала. Во-первых, микрофлора полости носа и пазухи изначально различна. Взятие мазка, даже при соблюдении всех условий, не гарантирует, что культивируемая на средах бактерия является причиной воспаления в пазухе, а не случайным «попутчиком» при выведении ватного зонда из носа.
Диафаноскопия
Лечение острого синусита
Выбор тактики лечения зависит от формы и тяжести острого синусита. Экссудативные синуситы лёгкой и среднетяжёлой степени зачастую лечатся консервативно или методами инвазивного дренирования пазухи.
Консервативное лечение
Цели лечения острого синусита — восстановить проходимость соустья воспалённой пазухи и предупредить орбитальные и внутричерепные осложнения. Для этого в первые дни простуды, но не более семи дней, применяют сосудосуживающие средства, а также увлажняют и орошают слизистую оболочку полости носа физиологическим раствором (хлоридом натрия 0,9 %).
Такие мероприятия препятствуют блокаде соустья и способствуют движению слизи на поверхности реснитчатого эпителия, а значит не дают бактериям размножаться.
Применять антибиотики в первые семь дней нецелесообразно. Показанием для антибиотикотерапии является только бактериальный синусит. Этот диагноз ставится врачом на основании жалоб, анамнеза, данных объективного, дополнительных методов обследования и дифференциальной диагностики.
Дренирование пазухи
К инвазивным методам дренирования пазухи относятся:
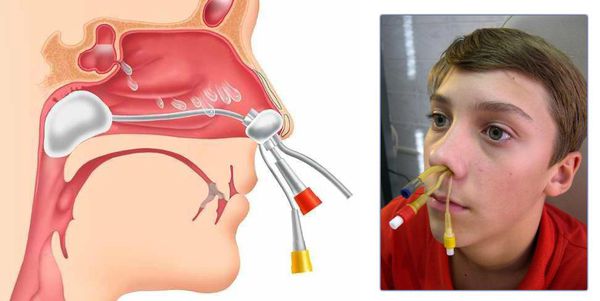
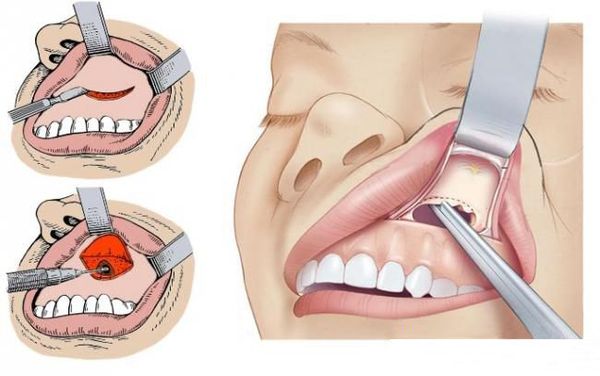
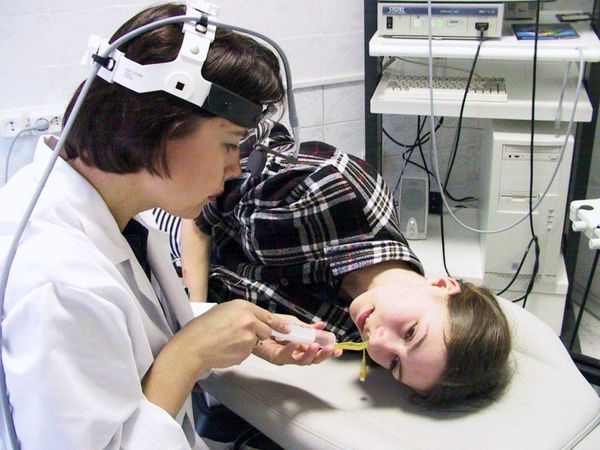
Пункция верхнечелюстной пазухи проводится через нижний носовой ход иглой Куликовского.
Затем содержимое пазухи удаляют, промывая её шприцом с физиологическим или антисептическим раствором.
Лобную пазуху чаще прокалывают тонкой иглой через глазничную стенку, реже производят трепанопункцию — отверстие создаётся через переднюю стенку бормашиной или инструментами для сверления кости (трепанами).
Курс лечения состоит из нескольких пункций, поэтому катетер вводят в пазуху в среднем на 10 дней.
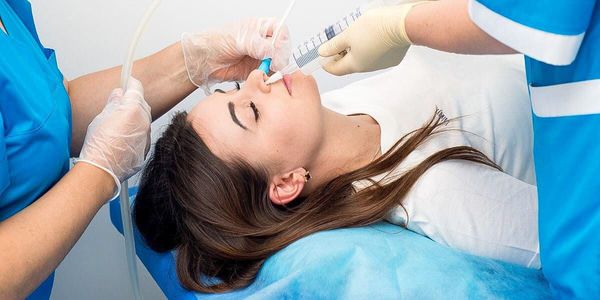
Пункция околоносовой пазухи — это инвазивный метод, связанный с риском серьёзных осложнений. Его альтернативой является применение синус-катетера «ЯМИК». Устройство изобретено российским оториноларингологом В.С. Козловым.
Катетер вводится в полость носа до носоглотки. Заполненные воздухом камеры создают отрицательное давление, которое способствует дренированию пазух носа.
Все инвазивные процедуры проводятся после аппликационной анестезии и анемизации полости носа.
Пункция верхнечелюстной пазухи связана с риском проникновения иглы в мягкие ткани щеки, глазницу и крылонёбную ямку. Также при процедуре может повредиться устье носослёзного канала, возникнуть кровотечение, а при попытке продувания пазухи в кровеносные сосуды может проникнуть воздух.
Хирургическое лечение
Показано при орбитальных или внутричерепных осложнениях, а также при продуктивной форме острого синусита, чаще возникающей при одонтогенном синусите.
Хирургическое лечение острого синусита включает:
Реабилитационный период длится около 14 дней.
Прогноз. Профилактика
Прогноз неосложнённой формы острого синусита благоприятный. Если пациент несвоевременно обратился к доктору, не соблюдал принципы антибиотикотерапии или подвергался постоянному переохлаждению, то острый синусит может перейти в хронический.