Об эпидемиологической ситуации по полиомиелиту в мире
9 сентября 2021 16:51 | эпидемиологический надзор
Полиовирус поражает только людей и попадает в окружающую среду с фекалиями зараженных людей. Вирус полиомиелита распространяется, в основном, фекально-оральным путем, особенно – в районах с неблагоприятными санитарными условиями. Вирус полиомиелита может передаваться через зараженную воду, пищу или через прямой контакт с инфицированным человеком. Полиомиелит является чрезвычайно заразным, и все, кто проживает в доме с недавно инфицированным человеком, могут заразиться. Люди, инфицированные вирусом полиомиелита, могут выделять вирус в окружающую среду в течение нескольких недель с фекалиями.
На сегодняшний день, благодаря всемирной кампании по ликвидации полиомиелита на планете, в развитых странах это заболевание является чрезвычайно редким. Но до тех пор, пока в мире остается хоть один инфицированный ребенок, риску заражения полиомиелитом подвергаются дети во всех странах.
По данным ВОЗ на 17 августа 2021 г. в стране зарегистрировано 23 случая полиомиелита, 20 случаев выделения ПВВП2 от здоровых, 13 – из образцов сточных вод. Кроме того, в Афганистане, с которым граничит Республика Таджикистан, наряду с циркуляцией ПВВП2 сохраняется циркуляция дикого полиовируса типа 1 (дПВ1). Учитывая ухудшение эпидемиологической ситуации по полиомиелиту в данных странах, а также значительный поток трудовых мигрантов из Республики Таджикистан, риск завоза ПВВП2 и дПВ1 на территорию Российской Федерации увеличился.
По результатам исследований на полиомиелит, проводимых в субъектах Российской Федерации в рамках реализации Национального плана действий по поддержанию страны, свободной от полиомиелита 2019-2021гг., на 24.08.2021 изолировано 3 штамма вакциноподобного полиовируса типа 2 в Забайкальском крае (от 2 детей, прибывших из Республики Таджикистан и одного ребенка из Арабской Республики Египет). В Хабаровском крае от двух прибывших из Республики Таджикистан детей также изолированы штаммы полиовируса 2 типа, изоляты направлены в Национальную лабораторию по диагностике полиомиелита (на базе ФГБНУ «ФНЦИРИП им. М.П. Чумакова РАН») для идентификации и дальнейших исследований.
В этой связи важное значение имеет организация иммунизации детей, не получивших прививки против полиомиелита. Защитить малыша можно с помощью двух видов вакцин – инактивированной полиомиелитной вакциной (ИПВ) и оральной полиомиелитной вакциной (ОПВ). В России разрешены к применению и используются оба вида вакцин.
Что такое полиомиелит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Каминской Ольги Николаевны, инфекциониста со стажем в 20 лет.
Определение болезни. Причины заболевания
Этиология
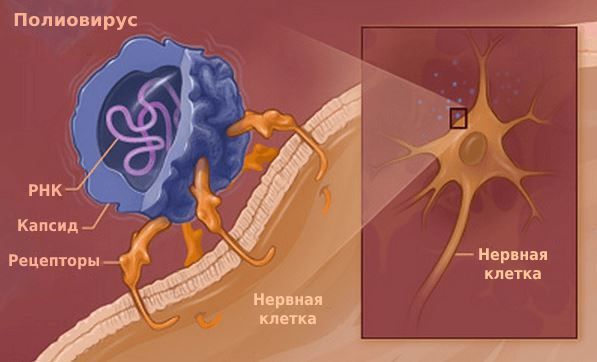
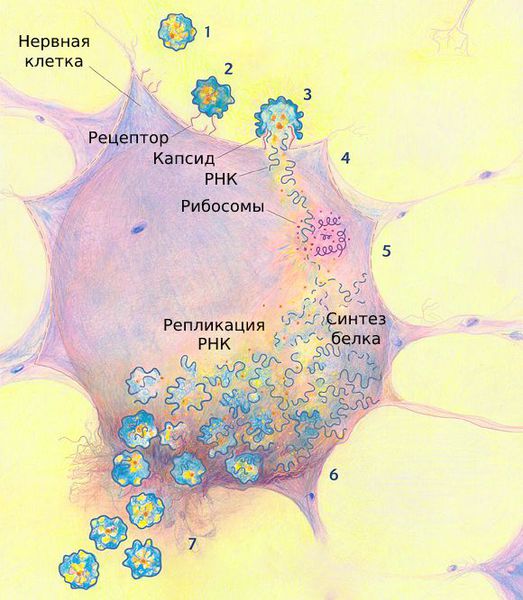
Вирус достигает 15 – 30 нм в диаметре. Размножается в цитоплазме поражённых клеток. Содержит рибонуклеиновую кислоту (РНК), которая передаёт генетическую информацию от ядра вируса к частицам, синтезирующим белок.
Эпидемиология
Как передаётся полиомиелит
Механизм передачи инфекции — фекально-оральный. Реализуется через водный, пищевой и бытовой пути передачи, т. е. через загрязнённые руки, пищу и воду. Иногда вирус передаётся воздушно-капельным и воздушно-пылевым путями.
Человек становится заразным ещё до начала симптоматики: в отделяемом носоглотки вирус появляется через 36 часов после заражения, в кале — через три дня.
Больше всего вирусных частиц выделяется в первую неделю болезни. Из носоглотки вирус попадает в окружающую среду в течение семи дней, из кишечника — до 42-х дней.
Иммунитет после полиомиелита типоспецифичен: возможны повторные случаи полиомиелита, вызванные другими типами вируса. Если во время беременности у матери сформировался иммунитет к полиовирусу, её антитела передаются ребёнку и сохраняются в течение 6–12 месяцев.
Распространённость
Последние случаи полиомиелита в России были выявлены в 1996 году в Чеченской Республике. С 1992 года на территории этого региона не проводилась вакцинация, что и стало причиной распространения инфекции, но вспышку болезни удалось погасить.
Симптомы полиомиелита
Возможны следующие синдромы:
Классическим и самым тяжёлым симптомом полиомиелита является периферический паралич — вялый паралич конечностей. В отличие от центрального паралича, при котором наблюдается сильное напряжение мышц, для периферического паралича характерно:
Полиомиелит у беременных
Сейчас такие случаи не встречаются благодаря массовой вакцинации, но в допрививочную эпоху болезнь у беременных протекала дольше и тяжелее, чем у небеременных: повышался риск самопроизвольного аборта и внутриутробного поражения, которое проявлялось задержкой развития и параличами у новорождённого. Врождённых пороков не наблюдалось.
Патогенез полиомиелита
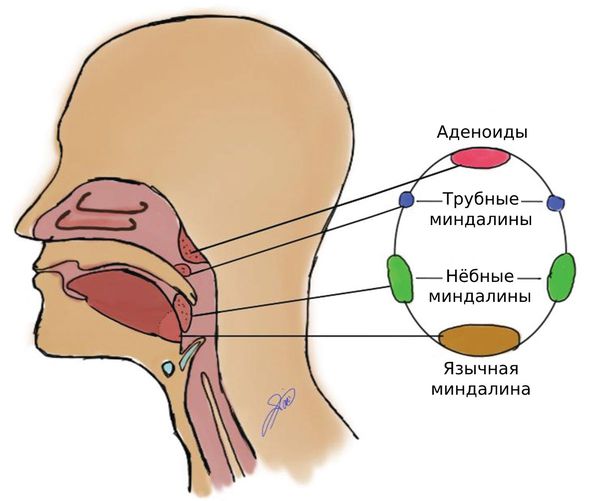
Первичное размножение вируса при воздушно-капельном пути заражения происходит в клетках носоглоточного лимфоидного кольца, при фекально-оральном пути — в клетках лимфоидной ткани кишечника.
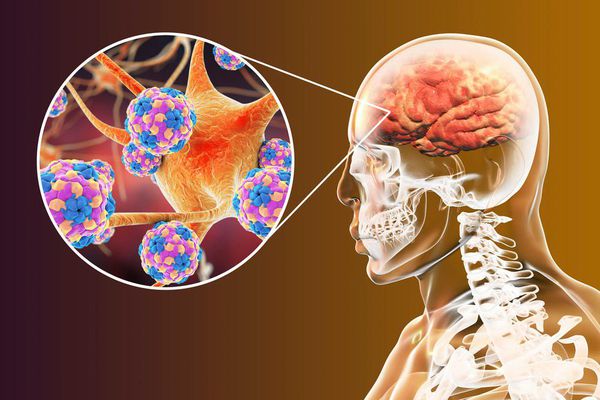
Скапливаясь в этих клетках, массированное количество патогенов прорывается в кровь. С кровотоком они распространяются в организме и фиксируются на нервных клетках.
Проникнув внутрь нервных клеток, вирус встраивается в их ДНК и синтезирует на основе материала клеток вирусные частицы. Исчерпав материал, полиовирус разрушает нервные клетки. Из-за их гибели мышцы перестают функционировать — развивается периферический паралич.
Классификация и стадии развития полиомиелита
Стадии развития болезни:
По локализации полиомиелит бывает:
Клинические формы полиомиелита
Выделяют пять форм полиомиелита:
При менингеальной форме болезнь начинается с резкого подъёма температуры до 39 – 40 °С, выраженной головной боли и рвоты, которая не приносит облегчения. При осмотре врач замечает характерные признаки натяжения нервных стволов, при пальпации по ходу этих стволов возникает боль.
Паралитическая (спинальная) форма встречается редко: у одного из тысячи заболевших. К развитию параличей в ранней стадии болезни предрасполагает беременность и иммунодефицитные заболевания.
Бульбарная форма болезни является самой тяжёлой, так как поражаются ядра нервов в спинном и головном мозге. Отличается острым началом, высокой лихорадкой и быстрым поражением жизненно важных центров, которые контролируют дыхание, кровообращение и терморегуляцию. Поэтому чаще всего эта форма болезни завершается смертью.
Течение паралитической формы полиомиелита
Течение болезни разделяют на четыре периода:
Иногда возникают кишечные симптомы: жидкий стул и рвота. Чаще они отмечают у детей 3–4 лет.
Лихорадка может приобретать двухволновое течение: периодически температура нормализуется на 1 – 2 дня.
Параличи развиваются со 2-го по 6-й день болезни и продолжают проявляться до 14-ти дней. За 1 – 3 дня нарастает гипотонус разных мышц, чаще вовлекаются мышцы ног. Сгибательные и разгибательные рефлексы становятся слабее или полностью утрачиваются.
Выраженность симптомов зависит от уровня повреждения нервной системы. При поражении нервной ткани на уровне грудного отдела формируются параличи межрёберных мышц, что проявляется расстройством дыхания.
При поражении отдельных мышц другие продолжают работать как обычно. Из-за этого части тела начинают неправильно взаимодействовать, возникает тугоподвижность суставов и асимметрия, деформируется позвоночник.
В резидуальный период атрофируются мышцы, развивается тугоподвижность суставов, деформируются кости, у детей нарушается рост, искривляется позвоночник и скелет в целом. Чаще эти проявления затрагивают ноги.
Осложнения полиомиелита
Осложнения формируются при тяжёлом течении заболевания. Чаще всего они возникают при поражении участка спинного мозга, иннервирующего мышцы диафрагмы и межрёберные мышцы.
Из поздних осложнений полиомиелита выделяют постполиомиелитный синдром. Он развивается спустя десятилетия у каждого 3-го человека, переболевшего полиомиелитом. С различной частотой и интенсивностью наблюдаются медленно прогрессирующие симптомы, такие как мышечная слабость и боли в суставах, постепенно снижается умственная и физическая работоспособность.
Диагностика полиомиелита
Заподозрить полиомиелит можно при характерной клинической картине (наличии парезов и параличей), остром начале болезни с подъёмом температуры и особенном эпидемиологическом анамнезе:
Оценка прививочного анамнеза — важный этап в постановке диагноза. Врач должен уточнить, вакцинировался ли пациент, насколько своевременно и полно он это сделал, была ли вакцина живой или инактивированной. Для подтверждения диагноза проводится лабораторная диагностика.
Лабораторная диагностика
Дифференциальная диагностика
Разные клинические формы полиомиелита следует дифференцировать с другими заболеваниями.
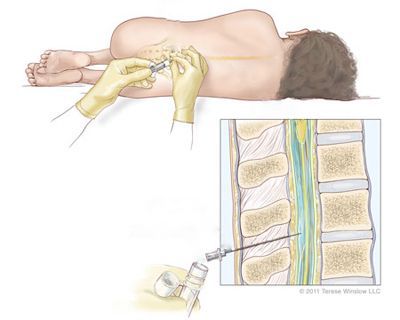
При подозрении на менингеальную форму полиомиелита нужно исключить другие менингиты : энтеровирусные, паротитные, туберкулёзные и развившиеся на фоне клещевого энцефалита. Отличительным признаком менингеальной формы полиомиелита является выраженный болевой синдром — для других заболеваний он не характерен. Подтвердить диагноз нужно с помощью лабораторной диагностики: обнаружить возбудителя методом ПЦР.
Спинальная форма полиомиелита требует исключить заболевания опорно-двигательного аппарата. При этих поражениях отмечается щадящая походка и боль в суставах, вызванная пассивными движениями; мышечный тонус и рефлексы сохраняются.
При щадящей походке пациент не может наступить на больную ногу из-за боли, тогда как при парезах на фоне полиомиелита нога не болит: пациент может на неё опираться, но из-за слабости и отсутствия рефлексов конечность выгибается.
Спинномозговая пункция при заболеваниях опорно-двигательного аппарата не выявляет каких-либо изменений, в анализах крови обнаруживаются признаки воспаления, например увеличение лейкоцитов и повышение СОЭ.
При клещевом энцефалите чаще поражается нервная ткань на уровне шейного отдела, что проявляется симметричными параличами мышц шеи и плечевого пояса. При проведении спинномозговой пункции определяют незначительное увеличение лимфоцитов и повышенный уровень белка (до 0,66 – 1,0 г/л). Особое внимание следует уделять эпидемиологическому анамнезу: был ли пациент в месте обитания клещей.
Полирадикулоневрит отличается медленным течением: первые признаки болезни формируются на протяжении нескольких недель или месяцев. Поражение конечностей асимметричное, с обязательным нарушением чувствительности. В спинномозговой жидкости выявляется повышенный уровень белка, количество клеток при этом в норме.
Лечение полиомиелита
Противовирусная терапия пока не разработана, поэтому лечение направлено на то, чтобы устранить симптомы и не допустить развитие осложнений.
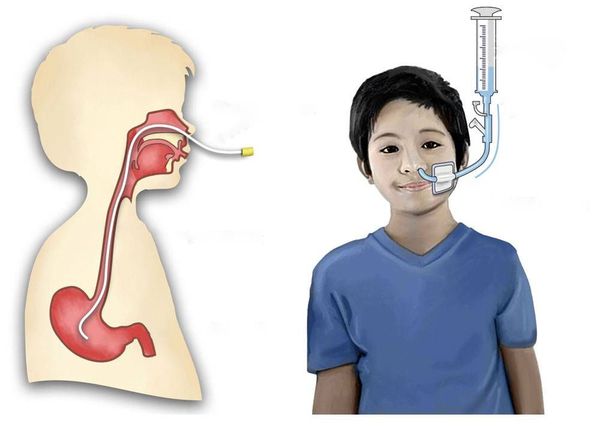
При поражении межрёберных мышц и диафрагмы, когда пациент не может самостоятельно дышать, его переводят на искусственную вентиляцию лёгких. При нарушении глотания организуют питание через зонд.
Восстановительный период
В восстановительный период показана витаминотерапия и ноотропные средства. Чтобы улучшить питание мышечной ткани, назначают препараты фосфора, калия и физиопроцедуры, например ультравысокочастотную терапию, электрофорез и парафинотерапию.
Прогноз. Профилактика
Вакцинация
Основной способ профилактики полиомиелита — это вакцинация. Она позволяет сформировать иммунитет к полиовирусу.
Согласно национальному календарю профилактических прививок, вакцинация показана детям, начиная с 3-х месяцев. Первый курс прививок проводят детям до года. Он состоит из трёх вакцин, которые нужно вводить с интервалом в 45 дней. Спустя год после последней вакцинации вводят остальные вакцины.
Специфическая профилактика включает инактивированную и поливалентную (приготовленную из двух типов вируса) оральную живую вакцину. Первые две дозы вакцины должны быть инактивированными. Их вводят детям 3–4,5 и 6 месяцев. Повторная вакцинация показана в 18, 20 месяцев и 14 лет.
Инактивированная полиовакцина стимулирует лишь очень низкий уровень иммунитета против полиовируса в кишечнике. Она защищает привитого от развития полиомиелита, но в отличие от оральной живой вакцины не способна предотвратить распространение дикого полиовируса.
В странах с неудовлетворительными санитарно-гигиеническими условиями вакцинация с помощью оральной живой вакцины может привести к «пассивной» иммунизации непривитых, так как привитые выделяют вирус в окружающую среду.
Как не заразиться полиомиелитом
Чтобы не распространить заболевание, пациента с полиомиелитом нужно изолировать не меньше, чем на 40 дней. Людей, которые контактировали с заболевшим, наблюдают 21 день. Дети, которых вакцинировали по нарушенной схеме, и все непривитые независимо от возраста подлежат иммунизации.
В крайне редких случаях совершенно непривитые люди и люди с иммунодефицитом могут заразиться от тех, кто недавно привился живой полиомиелитной вакциной. Поэтому таких людей либо разобщают (ограничивают тесные контакты) максимум на 60 дней, либо прививают инактивированной вакциной. Но если ребёнок был привит до этого инактивированной вакциной и у него нет патологии иммунной системы, никакого риска заболеть нет.
Полиомиелит является заболеванием, которое можно полностью ликвидировать, в первую очередь с помощью вакцинации: она позволит сотням тысяч детей избежать паралича, инвалидности и смерти. Поэтому очень важно не отказываться от прививок против полиомиелита.
Помните, что опасность заболеть полиомиелитом и остаться инвалидом на всю жизнь в тысячи раз выше, чем риск побочных последствий от применения вакцины. Как только полностью исчезнут случаи заболевания, можно будет перейти исключительно на использование инактивированной вакцины.
Полиомиелит
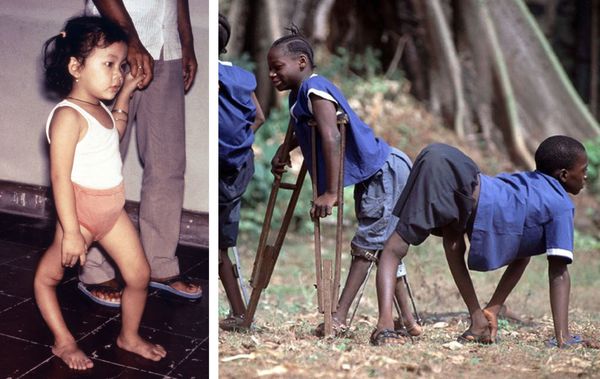
Полиомиелит неизлечим, его можно только предотвращать. Полиомиелит поражает, в основном, детей в возрасте до 5 лет. В одном из 200 случаев инфицирования развивается необратимый паралич (обычно ног). 5-10% из числа таких парализованных людей умирают из-за наступающего паралича дыхательных мышц.
С 1988 года число случаев заболевания полиомиелитом уменьшилось более чем на 99%: по оценкам, с 350 000 до 406 случаев, зарегистрированных в 2013 году. Такое уменьшение стало результатом глобальных усилий по ликвидации этой болезни.
В 2014 году лишь три страны в мире (Афганистан, Нигерия и Пакистан) остаются эндемичными по полиомиелиту, в то время как в 1988 году число таких стран превышало 125.
До тех пор, пока в мире остается хоть один инфицированный ребенок, риску заражения полиомиелитом подвергаются дети во всех странах. Неспособность ликвидировать полиомиелит в этих остающихся устойчивых очагах может привести к тому, что через 10 лет в мире будут ежегодно происходить до 200 000 новых случаев заболевания.
Общие сведения
Полиомиелит является высоко инфекционной вирусной болезнью, поражающей, в основном, детей раннего возраста, и вызывается одним из трех серотипов полиовируса (1,2 или 3). Он поражает нервную систему и за считанные часы может привести к общему параличу. Вирус передается от человека человеку преимущественно фекально-оральным путем или, реже, через какой-либо обычный носитель инфекции (например, загрязненную воду или продукты питания) и размножается в кишечнике. Многие инфицированные люди не имеют симптомов, но выделяют вирус с фекалиями и, таким образом, могут передавать инфекцию другим.
Вероятность заболеть
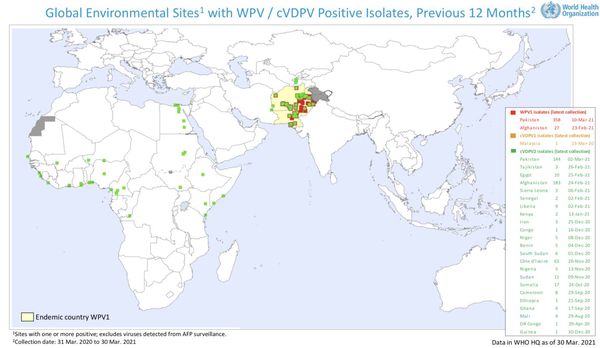
Полиомиелит поражает, в основном, детей в возрасте до 5 лет. Эта болезнь все еще существует, хотя, по оценкам ВОЗ, с 1988 года число случаев заболевания полиомиелитом уменьшилось более чем на 99% или с 350 000 до 359 случаев заболевания, зарегистрированных в 2014 году и далее в 2015 – до 73 случаев. В 1988 году число стран, в которых наблюдалась передача дикого полиовируса (ДПВ), превышало 125, в 2014 – их осталось 9, а в 2015 году только 2 страны регистрировали случаи полиомиелита, вызванного ДПВ (Афганистан и Пакистан).
Но до тех пор, пока в мире остается хоть один инфицированный ребенок, риску заражения полиомиелитом подвергаются дети во всех странах.
Симптомы и характер протекания заболевания
Инкубационный период обычно составляет 7-10 дней (колеблется от 4 до 35 дней). Первыми симптомами являются лихорадка, усталость, головная боль, рвота и боли в конечностях.
Осложнения после перенесенного заболевания
В одном из 200 случаев инфицирования развивается острый вялый паралич (обычно ног). Стойкий необратимый паралич и возникающие в результате него деформации нижних конечностей являются обычным последствием заболевания.
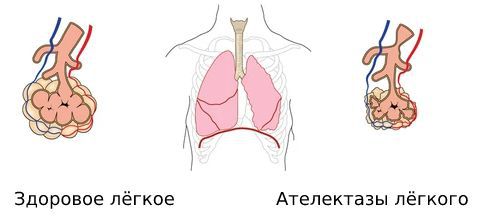
Полиомиелит опасен и другими осложнениями: пневмония, ателектазы легких, интерстициальный миокардит; иногда развиваются острое расширение желудка, тяжелые желудочно-кишечные расстройства с кровотечением, язвами, прободением.
Смертность
5-10% из числа парализованных из-за полиомиелита детей умирают вследствие наступающего паралича дыхательных мышц. Летальность среди заболевших паралитическим полиомиелитом подростков и взрослых составляет от 15 до 30%.
Особенности лечения
Полиомиелит неизлечим, его можно только предотвращать.
Эффективность вакцинации
В 1988 году правительства создали Глобальную инициативу по ликвидации полиомиелита (ГИЛП), чтобы навсегда избавить человечество от этой болезни. После широкого применения полиомиелитной вакцины заболеваемость резко сократилась во многих промышленно развитых странах. По данным ВОЗ, с 1988 года число случаев заболевания полиомиелитом уменьшилось более чем на 99%: с 350 000 до 73 случаев, зарегистрированных в 2015 году.
Всего 20 лет назад полиомиелит ежедневно вызывал паралич у 1000 детей. В 2010 году были парализованы 1349 детей. Такое уменьшение стало результатом глобальных усилий по ликвидации этой болезни. В действительности, это самая крупномасштабная за всю историю мобилизация людей в мирное время.
В 2014 году лишь три страны в мире (Афганистан, Нигерия и Пакистан) остаются оставались эндемичными по полиомиелиту, в 2015 году Нигерия была исключена из этого списка, в то время как в 1988 году число таких стран превышало 125. Неспособность ликвидировать полиомиелит в этих остающихся устойчивых очагах может привести к тому, что через 10 лет в мире будет ежегодно происходить до 200 000 новых случаев заболевания. Мир можно освободить от угрозы полиомиелита в случае всеобщей приверженности этому — от родителей до государственных работников и от политических лидеров до международного сообщества.
Вакцины
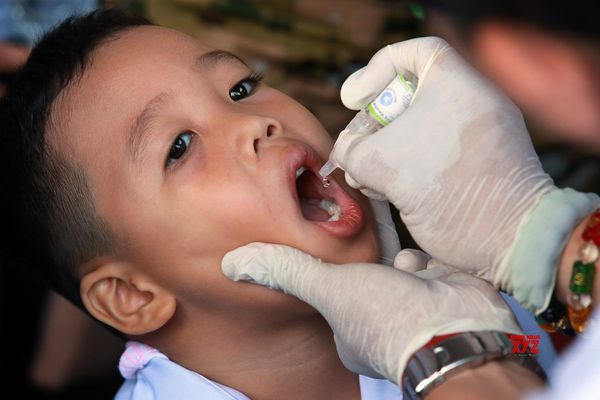
Имеется два вида вакцин для предотвращения полиомиелита — живая оральная полиовакцина (ОПВ) и инактивированная полиовакцина (ИПВ). ОПВ обеспечивает необходимую защиту детей от полиомиелита. В случае ее неоднократного применения она защищает ребенка пожизненно. Все имеющиеся данные указывают на то, что ОПВ не обладает тератогенным эффектом и безопасна для беременных женщин и ВИЧ-инфицированных лиц. Однако, в качестве редких серьезных побочных проявлений, ассоциируемых с ОПВ могут наблюдаться вакциноассоциированный паралитический полиомиелит (ВАПП), среди вакцинированных лиц и их контактов, и появление вакцино-родственных полиовирусов (ВРПВ). Заболеваемость ВАПП, по расчетам, составляет 2-4 случая на миллион родившихся в год в странах, использующих ОПВ. Внедрение хотя бы одной дозы ИПВ перед вакцинацией ОПВ приводит к элиминации ВАПП. Напомним, в Национальном календаре профилактических прививок РФ первые две (!) прививки против полиомиелита делаются инактивированной полиовакциной!
ИПВ считается высоко безопасной вакциной независимо от того, вводится ли она самостоятельно или в комбинации с другими вакцинами. Нет доказательств наличия причинно-следственных связей с побочными проявлениями, кроме небольшой локальной эритемы (0,5-1%), уплотнения ткани (3-11%) и болезненности (14-29%).
Последние эпидемии
Было время, когда полиомиелита боялись во всем мире – как болезнь, поражающую внезапно и приводящую к пожизненному параличу, главным образом, среди детей. В середине XX века рост заболеваемости полиомиелитом принял характер эпидемии в Европе и Северной Америке. В 1988 году, когда была создана Глобальная инициатива по ликвидации полиомиелита, эта болезнь ежегодно вызывала паралич более чем у 350 000 человек.
Исторические сведения и интересные факты
Мнение эксперта
С.М. Харит
профессор, доктор медицинских наук, руководитель отдела профилактики инфекционных заболеваний НИИ детских инфекций
Научные исследования полиомиелита ведут начало с работ немецкого ортопеда Я. Гейне (1840), русского невропатолога А. Я. Кожевникова (1883) и шведского педиатра О. Медина (1890), показавших самостоятельность и заразность этого заболевания.
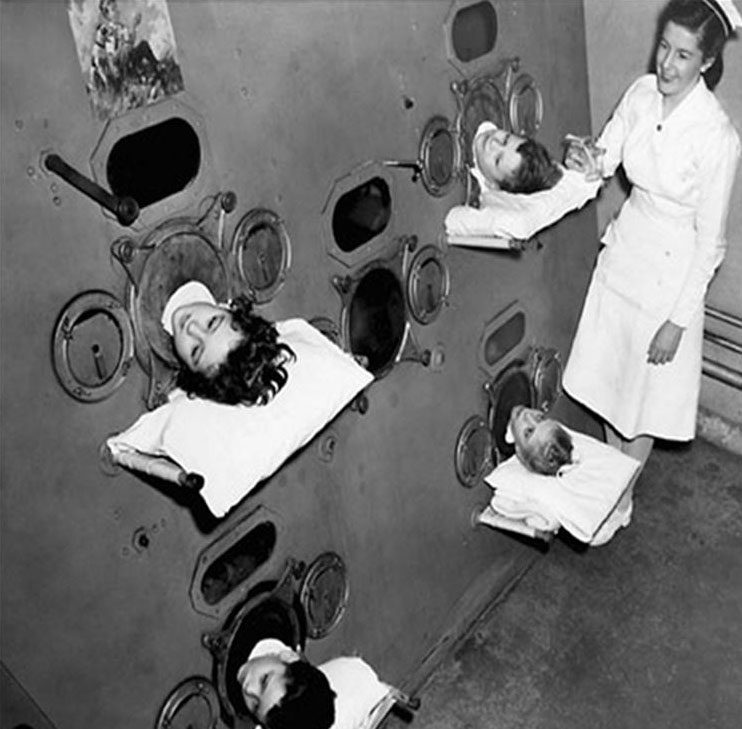
Аппарат «Железные легкие», приблизительно 1950 год
112 апреля 1955 г. в США успешно завершилось крупномасштабное исследование, подтвердившее эффективность вакцины Джонаса Солка – первой вакцины против полиомиелита. Важность этого события трудно переоценить. В 1954 г. в США было зарегистрировано более 38 тыс. случаев полиомиелита, а спустя 10-летие применения вакцины Солка, в 1965 г., количество случаев полиомиелита в США составило всего 61.
Во всем мире для производства живых полиомиелитных вакцин используются аттенуированные (ослабленные) штаммы, полученные доктором Сэбиным – 1, 2 и 3 серотипы.
Задать вопрос специалисту
Вопрос экспертам вакцинопрофилактики
Вопросы и ответы
Дочке 3 года и 3 месяца, прививки не ставили. Сейчас идет в сад, где детям в группе капают ОПВ (полиомиелит). Решили тоже привить дочь. В поликлинике предложили сразу привить каплями живой вакцины, ссылаясь на возраст дочери. Насколько безопасно так прививать ребенка? И могу ли я требовать поставить дочери ИПВ (2 укола с перерывом 45 дней)?
Отвечает Харит Сусанна Михайловна
Ребенку 1 г 10 мес. В 6 мес. была сделана прививка Инфанрикс-Гекса, две недели назад прививка корь-краснуха-паротит. Ребенок начал ходить в детский сад, сейчас узнала, что в группе есть дети, которым некоторое время назад сделали живую вакцину от полиомиелита.
Представляет ли пребывание с такими детьми опасность для моего ребенка?
Когда и какую можно сделать прививку от полиомиелита нам сейчас? У меня выбор: поставить комплексную АКДС Инфанрикс или только полиомиелит, можно ли сделать прививку от полиомиелита через две недели после Приорикса?
Отвечает Харит Сусанна Михайловна
Для защиты от любых форм полиомиелита ребенок должен иметь как минимум 3 прививки. При вакцинации других детей живой оральной вакциной против полиомиелита непривитые или не полностью привитые дети высаживаются из детского сада на 60 дней для предупреждения развития вакциноассоциированного полиомиелита.
Нет, через 2 недели вы не можете начать прививки, интервал между прививками не меньше 1 месяца. Вам нужно сделать как минимум 2 прививки против полиомиелита прежде, чем ребенок будет защищен от этой инфекции. Т.е если ребенок привит дважды, то только через 1 месяц после последней прививки выработается достаточный иммунитет. Лучше привиться 2-х кратно с интервалом в 1,5 месяца АКДС+ ИПВ(Пентаксим, ИнфанриксГекса), через 6-9 месяцев делается ревакцинация. АКДС+ИПВ/ОПВ(Пентаксим). Прививка против гепатита В у вас пропала, но если вы будете прививаться ИнфанриксГекса дважды с интервалом в 1,5 месяца, 3ю прививку против гепатита В можно сделать через 6 месяцев от первой. Рекомендую сделать полный курс вакцинации, поскольку ребенок посещает детский сад (организованный коллектив) и практически не имеет никакой защиты от опасных и тяжелых инфекций.
Отвечает Харит Сусанна Михайловна
Ребенку в данный момент 14 мес. ОПВ в городе отсутствует. Вторая вакцинация ИПВ выполнена в 7 месяцев (до этого были мед.отводы). Ждать ОПВ или сделать ИПВ платно? (в поликлинике делать отказываются). И когда нужна будет ревакцинация? Не в 18 месяцев, а позже?
И второй вопрос: вторая вакцинация Превенаром так же была в 7месяцев. Соответственно ревакцинацию делать как по календарю в 15 месяцев или отложить, раз срок вакцинации изменен?
Отвечает Харит Сусанна Михайловна
Вы можете совершенно спокойно сделать 3 вакцинацию против полиомиелита инактивированной вакциной, а через 1 год после 3 прививки выполнить ревакцинацию.
Ревакцинацию Превенаром 13 делайте согласно календарю прививок в 15 месяцев, минимальный интервал составляет 4 месяца, вы в него укладываетесь.
Моей дочери 3 года, мы ни разу ей не делали прививок от полиомиелита. Можно сейчас это начать делать, если да, только по какому календарю (графику)?
Отвечает Харит Сусанна Михайловна
Можете начать прививаться сейчас, в итоге ребенок должен иметь как минимум 5 прививок против полиомиелита. Первичный курс состоит из прививок с интервалом в 1,5 месяца. 1я ревакцинация через 1 год, 2я ревакцинация через 2 месяца. Первые 2 прививки выполняются инактивированными вакцинами.
Ребёнку сейчас 1 год, нам предстоит делать 3 АКДС.
На 1 АКДС была температура 38. Врач сказала, что перед 2 АКДС принимать 3 дня супрастин. И 3 дня после. Но температура была немного выше 39. Приходилось сбивать каждые три часа. И так три дня.
Читала, что супрастин нельзя давать до прививки, а только после, т.к. он снижает иммунитет.
Подскажите, пожалуйста, как быть в нашем случае. Давать заранее супрастин или все же нет? Я знаю, что каждая последующая АКДС переносится тяжелее. Очень боюсь за последствия.
Отвечает Харит Сусанна Михайловна
Добрый день. Моей дочке 2,8г, прививок нет, болеет дцп, спастическая диплегия. Сейчас большой прогресс, начинает ходить и разговаривать, пошли в садик, а там просят сделать полиомиелит, иначе когда другой ребёнок делает эту прививку, мы уходим на 45 дней из садика. У ребёнка склонность к аллергии, по анализам. Вопрос- можно ли нам сделать ипв, чтобы ходить в садик? Или лучше не рисковать?
Отвечает Харит Сусанна Михайловна
Вакцинация инактивированной вакциной против полиомиелита безопасна. Если на момент вакцинации нет обострения основного заболевания, привиться можно. Если ребенок получает базовую терапию, то на фоне этой терапии. ИПВ переносится хорошо, аллергические реакции крайне редки. К сожалению, в мире сохраняется циркуляция дикого полиовируса, поэтому вакцинация необходима не только для того, чтобы посещать детский сад, но для защиты от опасной инфекции.