Часто задаваемые вопросы о полиомиелите
1. Что такое полиомиелит?
2. Как передается полиомиелит?
Дикий полиовирус (ДП) попадает в организм через рот с водой или пищей, которые были загрязнены фекалиями зараженного лица. Вирус размножается в кишечнике и выделяется с фекалиями зараженного лица, через которые он может быть передан другим людям.
3. Каковы симптомы полиомиелита?
Первоначальными симптомами полиомиелита являются:
4. Кто подвергается риску заражения полиомиелитом?
Полиомиелит поражает главным образом детей в возрасте до 5 лет.
5. Каковы последствия полиомиелита?
Полиомиелит вызывает следующие последствия:
6. Существует ли средство от полиомиелита?
Нет, средства от полиомиелита не существует. Полиомиелит можно предотвратить только с помощью иммунизации. Существует безопасная и эффективная вакцина от полиомиелита — оральная полиовакцина (ОПВ). ОПВ обеспечивает необходимую защиту детей от полиомиелита. В случае ее неоднократного применения она защищает ребенка пожизненно.
Глобальная борьба против полиомиелита
7. Что такое Глобальная инициатива по борьбе против полиомиелита?
В 1988 году правительства создали Глобальную инициативу по ликвидации полиомиелита (ГИЛП), чтобы навсегда избавить человечество от этой болезни. Инициатива является глобальным партнерством, в котором участвуют национальные правительства, ВОЗ, «Ротари интернэшнл», Центры по борьбе с заболеваниями США и ЮНИСЕФ. С момента создания ГИЛП число случаев заболевания полиомиелитом во всем мире сократилось более чем на 99%. Всего 20 лет назад полиомиелит ежедневно вызывал паралич у 1000 детей. В 2010 году были парализованы 1349 детей.
8. Где сегодня продолжается циркуляция дикого полиовируса?
Передача полиомиелита никогда не прекращалась в 3 странах — Афганистане, Нигерии и Пакистане. Однако полиомиелит может распространяться и распространяется из этих стран в соседние и более отдаленные страны. Следует помнить, что появление полиомиелита где-либо является угрозой для детей во всем мире. Он не считается с границами или социальным положением и легко перемещается.
9. Может ли полиомиелит распространиться на другие свободные от полиомиелита страны?
Полиомиелит не считается с границами: любой невакцинированный ребенок подвергается риску. На каждый случай паралича от 200 до 1000 детей заражаются бессимптомно. Поэтому выявление полиомиелитa затруднено, равно как и предотвращение его перемещения. Особенно уязвимы дети, живущие в районах, где уровни иммунитета являются низкими. Лучшая защита от завоза полиомиелита — это искоренение вируса. Только в этом случае все дети будут в безопасности.
10. Что необходимо сделать для ликвидации полиомиелита?
Чтобы остановить полиомиелит нам следует:
11. Почему столько внимания уделяется полиомиелиту, а не другим заболеваниям?
Полиомиелит является одной из немногих болезней, которые можно полностью ликвидировать, как это произошло с оспой. Искоренив полиомиелит, мы принесем пользу детям всего мира, и ни одному ребенку не придется больше ощутить боль паралича, вызванного полиомиелитом. Большинство болезней, например ВИЧ и малярию, искоренить невозможно, поскольку для этого пока не существует возможностей. Полиомиелит не имеет непосредственного хозяина (т.е. он не поражает животных, и его вирус не может существовать среди животных, подобно тому, как малярия существует, например, в москитах); для защиты детей от полиомиелита существует безопасная и эффективная вакцина, он не выживает в течение продолжительного времени в окружающей среде и хотя он является заразным, его инфекционный период относительно непродолжителен. Деятельность по ликвидации полиомиелита также способствует усилению повседневного медицинского обслуживания. Благодаря деятельности по ликвидации полиомиелита во всех странах была создана активная сеть эпиднадзора за этой болезнью, в которую сегодня интегрируются другие болезни, включая корь. Инфраструктура по ликвидации полиомиелита используется также для оказания других медицинских услуг, например распространения таблеток для дегельминтизации, витамина A и противомоскитных сеток.
Оральная полиовакцина (ОПВ)
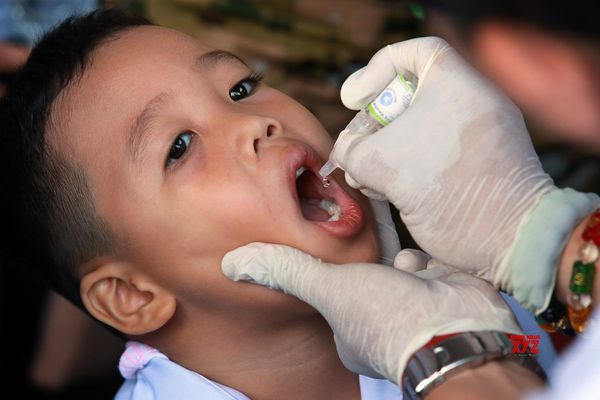
12. Зачем детям дают оральную полиовакцину?
Полиовакцина является единственным средством защиты от полиомиелита — парализующей болезни, от которой нет лекарства. Важно обеспечить иммунизацию каждого ребенка в возрасте до 5 лет от полиомиелита. Оральная полиовакцина является безопасной и эффективной, и поскольку она используется перорально, ее могут раздавать добровольцы.
13. Существуют ли у оральной полиовакцины какие-либо побочные эффекты?
Оральная полиовакцина (ОПВ) является одной из наиболее безопасных вакцин, которые когда-либо создавались. Она настолько безопасна, что ее можно давать больным детям и новорожденным. Она используется во всем мире для защиты детей от полиомиелита и позволила спасти от постоянного паралича, вызванного полиомиелитом, по крайней мере 5 миллионов детей. В чрезвычайно редких случаях аттенуированный вирус в оральной полиовакцине может мутировать и вновь стать вирулентным. Риск заболеть полиомиелитом для детей значительно выше, чем риск побочных последствий от применения полиовакцины.
14. Каковы наставления Ислама относительно полиовакцины?
Оральная полиовакцина (ОПВ) безопасна и была провозглашена халяльной исламскими лидерами всего мира — Великим шейхом Тантави из Аль-Азхарского университета, Великим муфтием Саудовской Аравии и Советом улемов Индонезии.
15. Безопасно ли неоднократно давать дозы ОПВ детям?
Да, давать детям неоднократные дозы полиовакцины безопасно. Эта вакцина предназначена для неоднократного применения, чтобы обеспечить полную защиту. В тропических регионах для обеспечения полной защиты ребенка необходимо использовать несколько доз полиовакцины, иногда более 10. Эта вакцина безопасна для всех детей. Каждая дополнительная доза способствует дальнейшему усилению уровня иммунитета ребенка против полиомиелита.
16. Сколько доз ОПВ требуется ребенку для обеспечения защиты?
Оральную вакцину следует применять несколько раз, чтобы она подействовала в полной мере. Количество доз, необходимых для иммунизации ребенка, всецело зависит от его здоровья и нутритивного статуса и числа других вирусов, воздействию которых он подвергся. До полной иммунизации ребенка он подвергается риску заболевания полиомиелитом. Это подчеркивает необходимость иммунизации всех детей в ходе каждого раунда национальных дней иммунизации. В организме каждого непривитого ребенка может скрываться вирус полиомиелита.
17. Следует ли давать ребенку ОПВ во время кампаний борьбы с полиомиелитом и в ходе плановой иммунизации?
Да. Оральная полиовакцина (ОПВ) безопасна и эффективна, и каждая дополнительная доза означает, что ребенок получает дополнительную защиту от полиомиелита. Для достижения полного иммунитета против полиомиелита необходимы несколько доз ОПВ. Если ребенок получал вакцину ранее, то дополнительные дозы, полученные в ходе национальных или субнациональных дней иммунизации, обеспечат ценный дополнительный иммунитет против полиомиелита.
18. Безопасна ли ОПВ для больных детей и новорожденных?
Да. Оральная полиовакцина безопасна для больных детей. На самом деле крайне важно вакцинировать в ходе кампаний больных детей и новорожденных, поскольку их уровень иммунитета ниже, чем у других детей. Всех больных детей и новорожденных следует вакцинировать в ходе предстоящих кампаний, чтобы обеспечить им защиту от полиомиелита, в которой они столь нуждаются.
19. Почему некоторые промышленно развитые страны используют иную вакцину против полиомиелита, нежели развивающиеся страны?
Все страны мира кроме двух (Швеции и Исландии) использовали оральную полиовакцину (ОПВ) с целью ликвидации полиомиелита и продолжали пользоваться ОПВ обычно до конца 1990-х годов, когда некоторые из них переключились на инактивированную полиовакцину в связи с достигнутым прогрессом в направлении окончательного искоренения полиомиелита (когда риск дикого полиовируса снизился). Большинство стран пользуются ОПВ, поскольку она обладает уникальной способностью вызывать формирование местного иммунитета кишечника, что означает, что она может прервать передачу дикого полиовируса в природной окружающей среде. Это невозможно в случае использования ИПВ — инактивированной полиовакцины, которая стимулирует лишь очень низкий уровень иммунитета против полиовируса в кишечнике и в результате обеспечивает индивидуальную защиту против полиомиелита, однако в отличие от ОПВ не способна предотвратить распространение дикого полиовируса.
Полиомиелит
Полиомиелит – это заразное инфекционное заболевание, которое может приводить к серьезным последствиям. Болезнь в тяжелых формах поражает нервную систему и может вызывать параличи разных видов и в разных частях организма.
Как проходит заражение и кто в зоне риска
Пути заражения полиомиелитом в основном сводятся к проникновению вируса через пищеварительный тракт – если до этого вода, пища либо руки контактировали с зараженными веществами. Например, в водоем попали фекалии болеющего человека, а дальше при купании пациент вместе с зараженной водой получает вирус. Возбудителем заболевания является полиовирус.
Заразиться можно как через воду, так и через пищу, грязную одежду и т.д. В зоне риска находятся:
Риски заразиться выше в теплый период года: летом либо осенью. Вирус очень живуч, во влажной среде он может жить до 4 месяцев.
Симптомы полиомиелита и течение заболевания
Вирус полиомиелита вызывает следующие симптомы:
Важно отметить, что в 90% случаев симптомы полиомиелита не определяются, и он не поражает нервную систему. А на 10% случаев приходятся очень тяжелые формы, предполагающие воспаление оболочек мозга – с тяжелыми последствиями, вплоть до летальных.
Инкубационный период полиомиелита довольно короткий – он не превышает 5 дней. При этом выздоровление в случае легкой формы наступает в течение 3 дней. Однако, как мы уже сказали, бывают и сложные формы – они довольно редкие, но крайне опасные. В таком случае лечение может длиться месяцами, годами или же оказаться вовсе бесполезным.
Как проводится диагностика полиомиелита
Если возникают очевидные симптомы полиомиелита, пациента помещают в инфекционную больницу, где за обследование берется врач-инфекционист. Чтобы понять, в чем причина, проводят ряд манипуляций, обязательно исследуют:
Все это позволяет выяснить, какой возбудитель стал причиной болезни, правильно поставить диагноз.
Как лечат заболевание в Москве
Лечение полиомиелита проводится в инфекционной больнице и предполагает комплексный подход, включающий:
Очень важно, чтобы пациент с полиомиелитом постоянно находился под присмотром, особенно в стадии, когда болезнь прогрессирует или не показывает значительных улучшений.
Профилактика полиомиелита
Главной профилактической мерой является вакцинация детей, которая проводится в раннем возрасте, а затем повторно. Существует специальный календарь прививок, на основании которого педиатры рекомендуют проходить эту процедуру. При правильном проведении прививки вырабатывается пожизненный иммунитет и устойчивость к полиовирусу.
Если же говорить о профилактике полиомиелита на бытовом уровне, то она подразумевает:
Сейчас полиомиелит встречается довольно редко – это связано с централизованной вакцинацией, благодаря которой дети с раннего возраста вырабатывают иммунитет к вирусу полиомиелита, а потому спокойно переносят контакт с ним.
Вопросы-ответы по теме полиомиелита
Обязательно ли делать прививку ОПВ?
У родителей есть возможность отказаться от такой прививки – они могут написать письменный отказ и не проходить эту процедуру. Однако врачи предостерегают от такого решения: помните, что в случае заболевания у 10% детей последствия будут необратимыми, а некоторым детям такой отказ будет стоить жизни. Сейчас вакцинация ОПВ – это единственная возможность на 100% защититься от возбудителя полиомиелита.
Как делают прививку от полиомиелита?
Прививка делается двукратно, начиная с трехмесячного возраста. Укол ставится внутримышечно и содержит вирус, убитый формалином.
Насколько эффективна вакцинация при таком заболевании?
С момента активной борьбы с полиомиелитом (1988 год) благодаря вакцинации удалось уменьшить количество заболевших с 350 тысяч человек в год до 359 случаев (за 2014 год). Эти данные говорят сами за себя: после получения прививки болезнь становится неопасной и больше человеку не грозит.
Полиомиелит опасен только для детей?
Нет, если у взрослого нет прививки, то при сильно ослабленном иммунитете возбудитель полиомиелита для него тоже очень опасен.
Если по какой-то причине у вашего ребенка не было прививки от полиомиелита, и вы обнаружили у него некоторые признаки заболевания, немедленно обратитесь за помощью в инфекционную больницу. Ни в коем случае не пытайтесь поставить диагноза самостоятельно, а тем более самостоятельно назначить лечение – это очень опасно!
Что такое полиомиелит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Каминской Ольги Николаевны, инфекциониста со стажем в 20 лет.
Определение болезни. Причины заболевания
Этиология
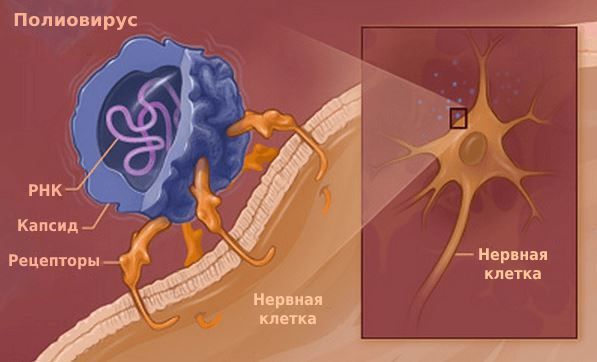
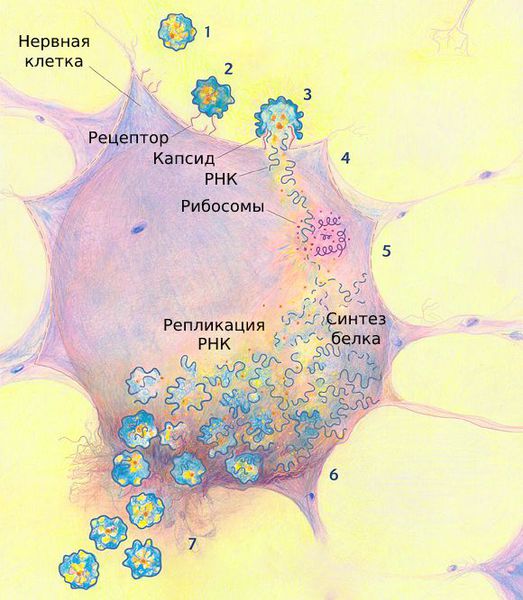
Вирус достигает 15 – 30 нм в диаметре. Размножается в цитоплазме поражённых клеток. Содержит рибонуклеиновую кислоту (РНК), которая передаёт генетическую информацию от ядра вируса к частицам, синтезирующим белок.
Эпидемиология
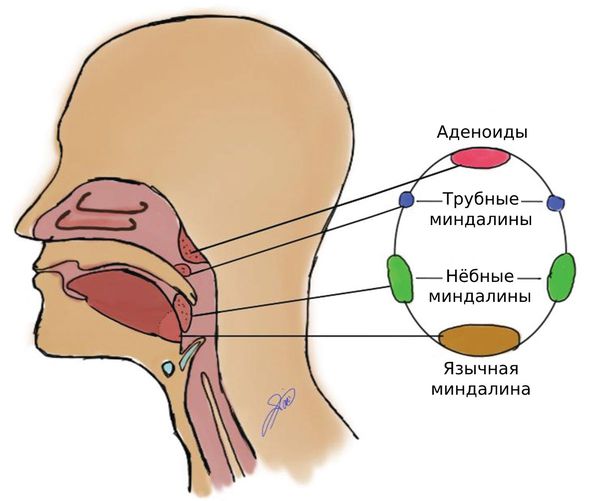
Как передаётся полиомиелит
Механизм передачи инфекции — фекально-оральный. Реализуется через водный, пищевой и бытовой пути передачи, т. е. через загрязнённые руки, пищу и воду. Иногда вирус передаётся воздушно-капельным и воздушно-пылевым путями.
Человек становится заразным ещё до начала симптоматики: в отделяемом носоглотки вирус появляется через 36 часов после заражения, в кале — через три дня.
Больше всего вирусных частиц выделяется в первую неделю болезни. Из носоглотки вирус попадает в окружающую среду в течение семи дней, из кишечника — до 42-х дней.
Иммунитет после полиомиелита типоспецифичен: возможны повторные случаи полиомиелита, вызванные другими типами вируса. Если во время беременности у матери сформировался иммунитет к полиовирусу, её антитела передаются ребёнку и сохраняются в течение 6–12 месяцев.
Распространённость
Последние случаи полиомиелита в России были выявлены в 1996 году в Чеченской Республике. С 1992 года на территории этого региона не проводилась вакцинация, что и стало причиной распространения инфекции, но вспышку болезни удалось погасить.
Симптомы полиомиелита
Возможны следующие синдромы:
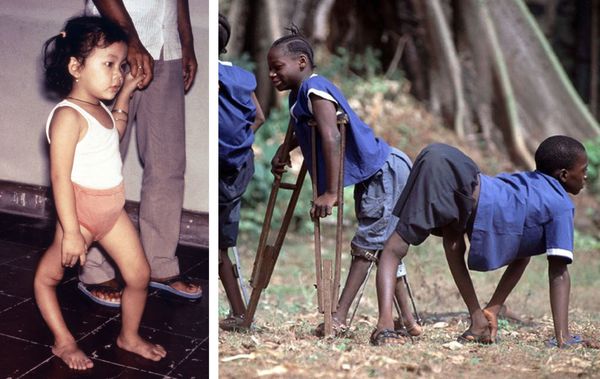
Классическим и самым тяжёлым симптомом полиомиелита является периферический паралич — вялый паралич конечностей. В отличие от центрального паралича, при котором наблюдается сильное напряжение мышц, для периферического паралича характерно:
Полиомиелит у беременных
Сейчас такие случаи не встречаются благодаря массовой вакцинации, но в допрививочную эпоху болезнь у беременных протекала дольше и тяжелее, чем у небеременных: повышался риск самопроизвольного аборта и внутриутробного поражения, которое проявлялось задержкой развития и параличами у новорождённого. Врождённых пороков не наблюдалось.
Патогенез полиомиелита
Первичное размножение вируса при воздушно-капельном пути заражения происходит в клетках носоглоточного лимфоидного кольца, при фекально-оральном пути — в клетках лимфоидной ткани кишечника.
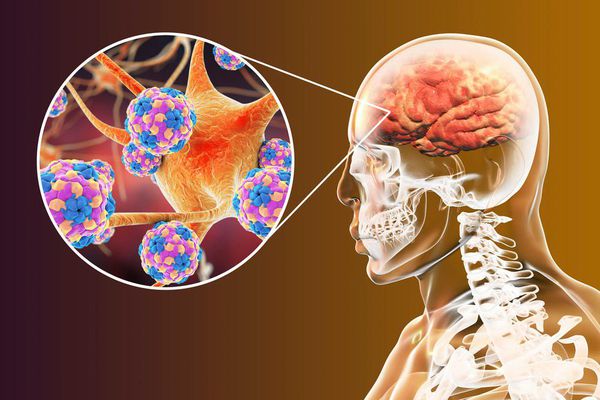
Скапливаясь в этих клетках, массированное количество патогенов прорывается в кровь. С кровотоком они распространяются в организме и фиксируются на нервных клетках.
Проникнув внутрь нервных клеток, вирус встраивается в их ДНК и синтезирует на основе материала клеток вирусные частицы. Исчерпав материал, полиовирус разрушает нервные клетки. Из-за их гибели мышцы перестают функционировать — развивается периферический паралич.
Классификация и стадии развития полиомиелита
Стадии развития болезни:
По локализации полиомиелит бывает:
Клинические формы полиомиелита
Выделяют пять форм полиомиелита:
При менингеальной форме болезнь начинается с резкого подъёма температуры до 39 – 40 °С, выраженной головной боли и рвоты, которая не приносит облегчения. При осмотре врач замечает характерные признаки натяжения нервных стволов, при пальпации по ходу этих стволов возникает боль.
Паралитическая (спинальная) форма встречается редко: у одного из тысячи заболевших. К развитию параличей в ранней стадии болезни предрасполагает беременность и иммунодефицитные заболевания.
Бульбарная форма болезни является самой тяжёлой, так как поражаются ядра нервов в спинном и головном мозге. Отличается острым началом, высокой лихорадкой и быстрым поражением жизненно важных центров, которые контролируют дыхание, кровообращение и терморегуляцию. Поэтому чаще всего эта форма болезни завершается смертью.
Течение паралитической формы полиомиелита
Течение болезни разделяют на четыре периода:
Иногда возникают кишечные симптомы: жидкий стул и рвота. Чаще они отмечают у детей 3–4 лет.
Лихорадка может приобретать двухволновое течение: периодически температура нормализуется на 1 – 2 дня.
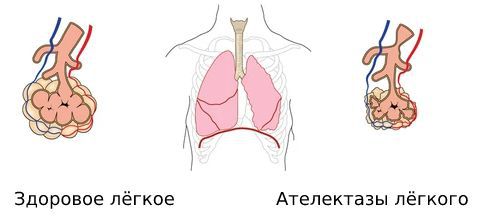
Параличи развиваются со 2-го по 6-й день болезни и продолжают проявляться до 14-ти дней. За 1 – 3 дня нарастает гипотонус разных мышц, чаще вовлекаются мышцы ног. Сгибательные и разгибательные рефлексы становятся слабее или полностью утрачиваются.
Выраженность симптомов зависит от уровня повреждения нервной системы. При поражении нервной ткани на уровне грудного отдела формируются параличи межрёберных мышц, что проявляется расстройством дыхания.
При поражении отдельных мышц другие продолжают работать как обычно. Из-за этого части тела начинают неправильно взаимодействовать, возникает тугоподвижность суставов и асимметрия, деформируется позвоночник.
В резидуальный период атрофируются мышцы, развивается тугоподвижность суставов, деформируются кости, у детей нарушается рост, искривляется позвоночник и скелет в целом. Чаще эти проявления затрагивают ноги.
Осложнения полиомиелита
Осложнения формируются при тяжёлом течении заболевания. Чаще всего они возникают при поражении участка спинного мозга, иннервирующего мышцы диафрагмы и межрёберные мышцы.
Из поздних осложнений полиомиелита выделяют постполиомиелитный синдром. Он развивается спустя десятилетия у каждого 3-го человека, переболевшего полиомиелитом. С различной частотой и интенсивностью наблюдаются медленно прогрессирующие симптомы, такие как мышечная слабость и боли в суставах, постепенно снижается умственная и физическая работоспособность.
Диагностика полиомиелита
Заподозрить полиомиелит можно при характерной клинической картине (наличии парезов и параличей), остром начале болезни с подъёмом температуры и особенном эпидемиологическом анамнезе:
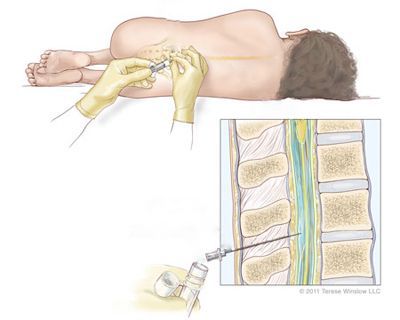
Оценка прививочного анамнеза — важный этап в постановке диагноза. Врач должен уточнить, вакцинировался ли пациент, насколько своевременно и полно он это сделал, была ли вакцина живой или инактивированной. Для подтверждения диагноза проводится лабораторная диагностика.
Лабораторная диагностика
Дифференциальная диагностика
Разные клинические формы полиомиелита следует дифференцировать с другими заболеваниями.
При подозрении на менингеальную форму полиомиелита нужно исключить другие менингиты : энтеровирусные, паротитные, туберкулёзные и развившиеся на фоне клещевого энцефалита. Отличительным признаком менингеальной формы полиомиелита является выраженный болевой синдром — для других заболеваний он не характерен. Подтвердить диагноз нужно с помощью лабораторной диагностики: обнаружить возбудителя методом ПЦР.
Спинальная форма полиомиелита требует исключить заболевания опорно-двигательного аппарата. При этих поражениях отмечается щадящая походка и боль в суставах, вызванная пассивными движениями; мышечный тонус и рефлексы сохраняются.
При щадящей походке пациент не может наступить на больную ногу из-за боли, тогда как при парезах на фоне полиомиелита нога не болит: пациент может на неё опираться, но из-за слабости и отсутствия рефлексов конечность выгибается.
Спинномозговая пункция при заболеваниях опорно-двигательного аппарата не выявляет каких-либо изменений, в анализах крови обнаруживаются признаки воспаления, например увеличение лейкоцитов и повышение СОЭ.
При клещевом энцефалите чаще поражается нервная ткань на уровне шейного отдела, что проявляется симметричными параличами мышц шеи и плечевого пояса. При проведении спинномозговой пункции определяют незначительное увеличение лимфоцитов и повышенный уровень белка (до 0,66 – 1,0 г/л). Особое внимание следует уделять эпидемиологическому анамнезу: был ли пациент в месте обитания клещей.
Полирадикулоневрит отличается медленным течением: первые признаки болезни формируются на протяжении нескольких недель или месяцев. Поражение конечностей асимметричное, с обязательным нарушением чувствительности. В спинномозговой жидкости выявляется повышенный уровень белка, количество клеток при этом в норме.
Лечение полиомиелита
Противовирусная терапия пока не разработана, поэтому лечение направлено на то, чтобы устранить симптомы и не допустить развитие осложнений.
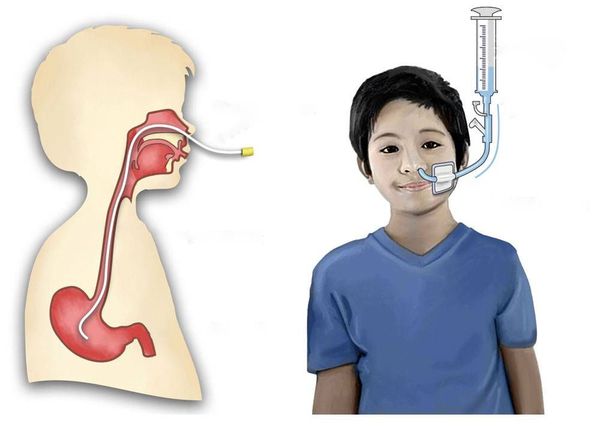
При поражении межрёберных мышц и диафрагмы, когда пациент не может самостоятельно дышать, его переводят на искусственную вентиляцию лёгких. При нарушении глотания организуют питание через зонд.
Восстановительный период
В восстановительный период показана витаминотерапия и ноотропные средства. Чтобы улучшить питание мышечной ткани, назначают препараты фосфора, калия и физиопроцедуры, например ультравысокочастотную терапию, электрофорез и парафинотерапию.
Прогноз. Профилактика
Вакцинация
Основной способ профилактики полиомиелита — это вакцинация. Она позволяет сформировать иммунитет к полиовирусу.
Согласно национальному календарю профилактических прививок, вакцинация показана детям, начиная с 3-х месяцев. Первый курс прививок проводят детям до года. Он состоит из трёх вакцин, которые нужно вводить с интервалом в 45 дней. Спустя год после последней вакцинации вводят остальные вакцины.
Специфическая профилактика включает инактивированную и поливалентную (приготовленную из двух типов вируса) оральную живую вакцину. Первые две дозы вакцины должны быть инактивированными. Их вводят детям 3–4,5 и 6 месяцев. Повторная вакцинация показана в 18, 20 месяцев и 14 лет.
Инактивированная полиовакцина стимулирует лишь очень низкий уровень иммунитета против полиовируса в кишечнике. Она защищает привитого от развития полиомиелита, но в отличие от оральной живой вакцины не способна предотвратить распространение дикого полиовируса.
В странах с неудовлетворительными санитарно-гигиеническими условиями вакцинация с помощью оральной живой вакцины может привести к «пассивной» иммунизации непривитых, так как привитые выделяют вирус в окружающую среду.
Как не заразиться полиомиелитом
Чтобы не распространить заболевание, пациента с полиомиелитом нужно изолировать не меньше, чем на 40 дней. Людей, которые контактировали с заболевшим, наблюдают 21 день. Дети, которых вакцинировали по нарушенной схеме, и все непривитые независимо от возраста подлежат иммунизации.
В крайне редких случаях совершенно непривитые люди и люди с иммунодефицитом могут заразиться от тех, кто недавно привился живой полиомиелитной вакциной. Поэтому таких людей либо разобщают (ограничивают тесные контакты) максимум на 60 дней, либо прививают инактивированной вакциной. Но если ребёнок был привит до этого инактивированной вакциной и у него нет патологии иммунной системы, никакого риска заболеть нет.
Полиомиелит является заболеванием, которое можно полностью ликвидировать, в первую очередь с помощью вакцинации: она позволит сотням тысяч детей избежать паралича, инвалидности и смерти. Поэтому очень важно не отказываться от прививок против полиомиелита.
Помните, что опасность заболеть полиомиелитом и остаться инвалидом на всю жизнь в тысячи раз выше, чем риск побочных последствий от применения вакцины. Как только полностью исчезнут случаи заболевания, можно будет перейти исключительно на использование инактивированной вакцины.