Подковообразная почка
Подковообразная почка – это врожденная аномалия, при которой обе почки сращиваются между собой в области нижнего или верхнего полюса с образованием перешейка. Патология часто осложняется пиелонефритом, мочекаменной болезнью, гидронефрозом и другими заболеваниями мочевыделительной системы. В используется УЗИ, урография, пиелография, компьютерная томография почек. Хирургическое лечение показано при развитии в измененной почке урологического заболевания, требующего оперативной тактики.
МКБ-10
Общие сведения
В некоторых случаях почки срастаются между собой медиальными поверхностями (т. н. галетообразная почка), противоположными (верхний с нижним) полюсами (S или L-образная почка), обоими полюсами и срединной поверхностью (дискообразная почка). Патология может сочетаться с другими врожденными пороками – поликистозом почек, гидроцефалией, расщеплением позвоночника, пороками аноректальной системы, аномалиями скелета (расщелиной губы и нёба, полидактилией, косолапостью).
Причины
Формирование подковообразной почки является следствием дисэмбриогенеза. У плода развитие почки проходит три последовательных стадии: предпочка (пронефрос), первичная почка (мезонефрос) и вторичная почка. Параллельно с развитием вторичной почки происходит миграция парного органа в область будущего ложа в поясничной области. Окончательное формирование и фиксация почки заканчивается уже после рождения. Аномалия образуется в результате нарушений процессов миграции и ротации почки, обусловленных болезнями матери, инфекциями, воздействием на плод вредных химических или лекарственных веществ.
Патанатомия
Симптомы подковообразной почки
В связи со спецификой топографии, иннервации и кровоснабжения аномалия может сопровождаться характерным болевым симптомокомплексом: болью в области пупка, возникающей при перегибе или разгибании туловища, в пояснице, внизу живота, в эпигастрии после физической нагрузки. Сдавление перешейком почки нервных сплетений корня брыжейки может вызывать запоры, спастические боли в кишечнике, нарушение кишечной перистальтики.
На фоне постоянного боевого синдрома может развиваться эмоциональная неустойчивость, неврастения, истерия. Венозная внутрипочечная гипертензия, обусловленная сдавлением сосудов, иногда сопровождается гематурией. При сдавливании нижней полой вены развивается венозный застой в нижней половине тела: отеки нижних конечностей, варикоз вен нижних конечностей и малого таза, асцит. У женщин возможно нарушение менструального цикла и преждевременные роды. В ряде наблюдений подковообразная почка не сопровождается никакой симптоматикой и выявляется случайно.
Осложнения
Сжатие перешейком начального отдела мочеточника создает препятствие для оттока мочи из лоханок, что приводит к развитию:
Существуют сведения, что в перешейке подковообразной почки чаще развивается опухолевая трансформация клеток и рак почки.
Диагностика
План диагностического обследования включает УЗИ, УЗДГ, экскреторную урографию либо ретроградную пиелографию, почечную артериографию, сцинтиграфию, компьютерную томографию. Урограммы позволяют рассмотреть низкое расположение органа, ограниченную подвижность, наслоение теней нижних полюсов почки на контур позвоночного столба, тень перешейка. При ретроградной пиелографии в первые минуты визуализируется четкий силуэт подковообразной почки и ее перешейка, низкое положение почечных лоханок, аномальное расположение чашечек.
При УЗИ почек определяется отсутствие смещаемости почечных контуров, нетипичное расположение почечных лоханок и измененная форма чашечек; при УЗДГ выявляется аномальное кровоснабжение подковообразной почки. Выполнение нефросцинтиграфии фиксирует характерное накопление радионуклидного препарата в виде подковы, огибающей позвоночный столб. Почечная ангиография выполняется для исследования сосудистой архитектоники, определения количества, локализации и наличия дополнительных сосудов, толщины и васкуляризации перешейка, что имеет важное значения при планировании операции.
Лечение подковообразной почки
При отсутствии клинических проявлений лечения подковообразной почки не требуется. Такие пациенты подлежат наблюдению врача-уролога для предотвращения развития вторичных осложнений. При пиелонефрите, осложняющем течение подковообразной почки, назначается соответствующее курсовое патогенетическое лечение. В случае развития болевой симптоматики, гидронефротической трансформации, камнеобразования, опухолей почки показана дифференцированная хирургическая тактика.
При болях и нарушениях уродинамики, обусловленных давлением перешейка, производится его рассечение и разведение концов почки с фиксацией в новом положении. При поражениях одной из половин подковообразной почки и потере ее функций выполняется геминефрэктомия. При выявлении камней в подковообразной почке используют различные методы их удаления, включающие дистанционную литотрипсию, перкутанную нефролитотрипсию, пиелолитотомию, нефролитотомию.
Подковообразная почка и синдром Поттера (аномалии развития почек)
Общие сведения
Аномалии развития почек — это состояния, при которых в системе мочевыделительного тракта выявляются количественные, патологические или дисплейные изменения. Под «аномалией» чаще всего понимают различные структурные изменения в органе, которые носят врождённый характер.
Определённые пороки сочетаются друг с другом, что негативно сказывается на развитии и общем состоянии плода. В некоторых случаях ребёнок признаётся нежизнеспособным.
Если аномалии были диагностированы после рождения, то самыми опасными считаются варианты с двусторонним поражением, а также сочетание с другими врождёнными пороками развития. В педиатрической практике аномалии развития почек считаются одними из самых распространённых, что подчёркивает их актуальность.
Аномалии мочевыделительной системы крайне редко приводят к летальному исходу – только в случае, если нарушен сам процесс фильтрации крови.
Классификация
Сращение почек, подковообразная почка
Врождённая аномалия, при которой происходит сращение двух почек между собой с образованием перешейка в области верхнего и нижнего полюса. Часто сопровождается изменениями в других органах, в основных парных. Характерные признаки:
Медикаментозная терапия носит вспомогательный характер и направлена на облегчение симптомов. Лечение исключительно оперативное.
Поликистоз почек
Тяжёлая патология, которая часто сопровождается поражением печеночной системы с желчными протоками. Дети, рождённые с такими пороками, считаются нежизнеспособными. Почки похожи на губку с очень мелкими порами. Структурные ткани и клубочки замещены кистозными образованиями, что не позволяет органу выполнять свою основную функцию.
Синдром Поттера
Врождённая аномалия развития плода, для которой характерно полное отсутствие почек или аплазия (отсутствие части либо органа полностью) в сочетании с аномалией лицевой части черепа.
Причины
На процесс формирования почечной системы влияет несколько факторов:
Вышеуказанные факторы оказывают отрицательное воздействие на процесс эмбрионального формирования плода. При диагностировании сочетанных пороков развития их принято считать генетическими. Определить точную причину развития пороков можно на консультации генетика с тщательным сбором анамнеза и заболеваний членов семьи, проведением генетической диагностики.
Причины подковообразной почки
Подковообразная почка является следствием дисэмбриогенеза. Почка плода проходит 3 последовательных этапа при формировании:
Параллельно при развитии вторичной почки идёт миграция парного органа в место будущего ложа в поясничной области. Полное формирование и фиксация почки завершается уже после появления ребёнка на свет. Причины формирования пороков кроются в нарушении процессов миграции и ротации почки, что связано с воздействием инфекционного агента, приёмом лекарственных средств, с болезнями матери.
Симптомы
Неправильно расположенная или неправильно развитая почка может длительное время никак клинически себя не проявлять и часто является случайной находкой при обследовании. Двустороннее поражение обычно выявляется сразу после рождения из-за клинической симптоматики, связанной с недостаточностью работы органа. Очень грубые нарушения в виде агенезии, в том числе и при одностороннем поражении, часто приводят к летальному исходу в первые месяцы и годы жизни младенца из-за выраженной недостаточности почечной системы, сопутствующих пороков скелета и других органов.
Добавочная почка, гипоплазия, поликистоз и удвоение почек проявляются симптоматикой пиелонефрита, который развивается на фоне нарушенного оттока мочи. Клиническая картина складывается из повышения температуры тела, признаков интоксикации организма, боли в области поясничного отдела позвоночника.
Очень часто при почечной аномалии регистрируется артериальная гипертония, что объясняется работой ренин-ангиотензиновой системы. Основным клиническим признаком добавочной почки является недержание мочи, приступы почечной колики. Моча может менять свой цвет из-за присутствия белка в крови.
Симптомы подковообразной почки
Из-за специфики топографии, кровоснабжения и иннервации почек аномалия может сопровождаться выраженным болевым синдромом в области пупка с усилением при разгибании и перегибе туловища. Боль может возникать после физической активности, иррадиировать в низ живота. В результате сдавливания перешейком почки нервных окончаний корня брыжейки могут развиться нарушения перистальтики кишечника, спастические боли, запоры.
При длительном и выраженном болевом синдроме присоединяется эмоциональная неустойчивость, истерия и неврастения. При венозной внутрипочечной гипертензии, связанной со сдавливанием сосудов, отмечается гематурия. Венозный застой в нижней части тела развивается при сдавливании нижней полой вены и проявляется:
Синдром Поттера проявляется специфической симптоматикой:
Главный симптом у ребёнка с синдромом Поттера после рождения — это тяжёлая, выраженная дыхательная недостаточность, которая диагностируется с самых первых минут жизни и самостоятельного дыхания. Искусственная вентиляция лёгких приводит к такому осложнению, как пневмоторакс.
Анализы и диагностика
На 13-17 неделе беременности проводится пренатальная диагностика аномалий развития, где можно заподозрить порок при отсутствии закладки в области должного расположения почки либо отсутствие мочевого пузыря, что может косвенно указывать на аномалию развития почечной системы.
Клиническая диагностика проводится при наличии у пациента признаков патологии мочевыделительного тракта. Педиатр направляет ребёнка на анализы крови и мочи для выявления признаков воспаления и оценки функционального состояния почечной системы. Прицельная антибиотикотерапия позволяет выявить возбудителя вторичного пиелонефрита.
Подтвердить почечную аномалию можно путём инструментальной диагностики. Для этого проводится ультразвуковое исследование, которое позволяет выявить патологию в количестве парных органов, дисплазию почек, а также оценить их топику-расположение.
Мочевыделительную функцию и строение чашечно-лоханочной системы можно оценить на экскреторной урографии. Метод позволяет выявить признаки гидронефроза и количественные аномалии. При допплерографии можно оценить состояние сосудистой системы почек. При неоднозначности результатов УЗИ и при подозрении на поликистоз рекомендовано проведение МРТ и КТ.
Лечение аномалии развития почек
Консервативная терапия включает назначение уросептических средств, гипотензивных препаратов и антибиотиков при инфекционном поражении почечной системы.
При выраженном стенозе чашечно-лоханочной системы, при дистопии и отсутствии эффекта от лекарственной терапии назначают оперативное вмешательство:
Кисты не требуют оперативного вмешательства, содержимое полости эвакуируется при проколе во время эндоскопической операции без использования открытого доступа.
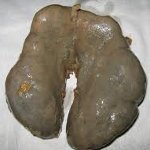
Подковообразная почка
Подковообразная почка — это последствие аномального внутриутробного формирования, которое заключается в соединении нижних или верхних противоположностей почки между собой, в результате чего возникает перешеек. Патология составляет 10-15% нарушений от общей численности почечных аномалий. Чаще всего данным заболеванием страдают мальчики.
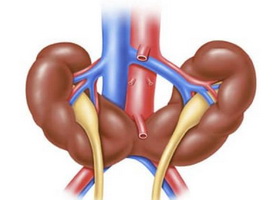
По типу срастания, выделяют односторонние и двусторонние виды заболеваний. Аномалия характеризуется сращением почек в зоне нижних, изредка верхних полюсов, вследствие этого объединенные почки имеют «U»-образную форму, что напоминает подкову. Каждая почка содержит свой мочеточник и питательные сосуды.
Встречаются случаи, когда срастание между собой почек имеет другой вид: галетообразная почка — сращение медиальными гранями, противоположным объединением верхних и нижних полюсов — S или L — образная почка. Дискообразная почка — сращение полюсов обеих почек со срединой поверхности.
У здорового человека почки находятся на уровне 11-12 грудных позвонков, которые расположены по обе стороны позвоночника. Подковообразная почка находится значительно ниже, перешеек ее опускается до уровня 4 — 5 позвонка. Поэтому при резком разгибании туловища и передавливании живота, перешеек может сжимать нервные окончания, расположенные за ним. Такие действия вызывают неприятную и ноющую боль в области поясницы. В сравнении с нормальной почкой, подковообразная будет более фиксированной, что обусловлено ее многочисленными сосудистыми связями, поэтому кровообращение в почках выполняется не одной, как должно быть, а несколькими артериями.
Причины формирования подковообразной почки
Подковообразная почка классифицируется на приобретенную и врожденную. Суть врожденной патологии обуславливается неправильным развитием плода, причиной которого является аморальный способ жизни матери. Может быть вызвана патология также хроническими и генетическими заболеваниями. Определить данное заболевание во внутриутробном развитии достаточно сложно, потому что очистку в организме малыша совершает организм матери.
Развитие и формирование почки внутриутробно у плода проходит постепенно по нескольким этапам — предпочка, первичная почка и вторичная почка.
Вместе с процессом формирования вторичной почки осуществляется передвижение парного органа в зону поясницы. Итоговое развитие и фиксация почки завершается уже после рождения.
Выделяют такие причины подковообразной почки:
Специалисты констатируют тот факт, что у людей, имеющих подковообразную почку, существует ряд заболеваний сопровождающих данную аномалию. Они встречаются как одиночно, так и формируют собой целый комплекс. Среди них существуют такие заболевания как — раковые образования (поликистоз почек) и опухоли. Различные нарушения также могут быть связаны с кишечником, желудком и скелетным аппаратом.
Симптомы подковообразной почки
Исходя из того, насколько поражены органы, выраженность заболевания и его симптомы будут разными. У многих людей отсутствуют признаки подковообразной почки. Многие сталкиваются с трудностями, связанными с заболеваниями сердца, сосудов, мочеполовой и нервной системы.
Симптомы подковообразной почки:
Диагностика подковообразной почки
Диагностика заболевания базируется на данных, которые доктор получает в результате проведения различных анализов, исследований и процедур. Более информативные данные может предоставить почечная ангиография. Этот метод определяет форму, месторасположение и анатомические характеристики органа, отображает численность и размещение почечных сосудов.
При отсутствии видимых отклонений потребности в диагностике не возникает. Если присутствуют определенные симптомы, необходимо пройти ряд дополнительных обследований:
Лечение подковообразной почки
Чаще всего лечение подковообразной почки носит консервативный характер и направлено на устранение воспалительного процесса. Если симптомы патологии развиваются быстро и сопровождаются образованием камней, опухолей, в таких ситуациях проводят различного рода хирургические вмешательства.
Подковообразная почка может сопровождаться разного рода осложнениями. Если какие-либо из них обнаружены, назначается реабилитационное лечение. Оно направлено на устранение симптомов, которые уже существуют, однако не избавляет от самого заболевания. Данная аномалия может повлечь за собой запрет на от любого рода физические нагрузки, военную службу.
Особенности лечения подковообразной почки должны предусматривать ряд факторов:
В ходе лечения выполняется рассечение с последующим разведением почек. После чего они фиксируются на новом месте. Обнаружив камни в почках, используются различные способы для их извлечения (хирургическим методом, литотомия).
Только изучив все особенности подковообразной почки и рассмотрев результаты анализов и исследований, доктор может принять правильное решение о последующих действиях и методах лечения.
Профилактика
После того, как были проведены врачебные меры и соблюдены медицинские указания, пациент должен отмечаться у доктора и периодически проходить стандартные профилактические процедуры. Это даст возможность вовремя предотвратить повторное сращение. Врожденная подковообразная почка имеет большое влияние на жизненно важные функции и нормальную жизнедеятельность организма. В качестве профилактических действий необходимо вести здоровый способ жизни и отказаться от пагубных привычек.
Подковообразная почка
Симптомы
Заболевание бывает врожденным и приобретенным.
По типу срастания различают несколько видов:
Симметричное срастание встречается достаточно часто практически в 90% всех случаев.
В этом случае срастаются нижними полюсами, благодаря чему и напоминает форму подковы.
Иногда срастается верхними краями, срединой и крайне редко всей своей поверхностью, что значительно осложняет их нормальное функционирование и может привести к серьезным последствиям. Так как кровообращение нарушается, в качестве сопутствующего отклонения встречается гипертрофия верхних участков и недоразвитость нижних.
Причины
Деформирование почки возникает во время внутриутробного развития плода. Точно установить причину развития патологии невозможно.
Возможными причинами могут стать хронические болезни разного характера у матери, химические вещества (агрессивные), прием лекарственных препаратов без контроля врача (особенно гормональных) во время беременности. Именно поэтому врачи настоятельно рекомендуют не прописывать себе самостоятельно десенсибилизирующие и противозачаточные препараты, а предварительно проконсультироваться с доктором.
Специалисты утверждают, что вредные привычки обоих родителей (или одного) могут поспособствовать развитию патологии у их потомства.
Диагностика
При возникновении симптомов следует записаться на прием к врачу-урологу. Необходимой является консультация нефролога и онколога.
При диагностике необходимо провести ультразвуковое обследование, компьютерную томографию, УЗДГ, урографию, артериографию, а также сцинтиграфию.
Все обследования позволяют выявить расположение, строение и тип дисфункции органа, его работу, а также сопутствующие нарушения. Также необходима сдача стандартных анализов (кровь, моча). Ангиография дает возможность принять решение о целесообразности хирургического вмешательства.
Лечение
Лечение напрямую зависит от течения болезни, симптоматики, вида.
При болях, камнях, гидронефротических изменениях, опухолях применяется дифференцированная хирургическая тактика.
Болевой синдром и нарушенная уродинамика являются показанием к рассечению перешейка и разделению почечных секторов, чтобы зафиксировать их в нормальном положении. Геминефрэктомия показана при поражении и утрате функции одной половины подковообразной почки.
Если происходят камнеобразования, используются разные методики их устранения, такие как литотрипсия, нефролитотрипсия, нефролитотомия, а также пиелотомия.
Профилактика
После проведения всех лечебных мер пациент обязан наблюдаться у специалиста для своевременного предупреждения вторичного сращения.
Так как врожденное сращивание имеет тенденцию негативно влиять на жизнедеятельность и нормальное функционирование в качестве профилактических мер следует вести здоровый образ жизни, отказаться от вредных привычек, а также постоянно быть под наблюдением врачей.
Резекция подковообразной почки у больной почечно-клеточным раком
Журнал «Экспериментальная и клиническая урология» Выпуск №1 за 2015 год
Нюшко К.М., Борисов М.А., Калпинский А.С., Алексеев Б.Я., Каприн А.Д.
Диагностика и лечение почечно-клеточного рака (ПКР) являются одной из наиболее актуальных проблем современной онкоурологии, что связано с неуклонным ростом заболеваемости данной патологией во всем мире. Так, в 2012 году зарегистрировано более 337 000 первичных больных ПКР и 143 369 пациентов погибло от этого заболевания [1]. В России в 2013 г. выявлено 20 892 больных со злокачественными новообразованиями почки и 8 459 человек умерли от ПКР, стандартизованный показатель заболеваемости злокачественными опухолями почки в 2013 году составил 9,39 на 100 000 населения, занимая по темпам прироста онкологической заболеваемости за последние 10 лет одно из ведущих мест (29,4%). Тем не менее, несмотря на увеличивающиеся показатели заболеваемости, начиная с 2012 года впервые за последнее время отмечено снижение показателя смертности, которое с 2003 по 2013 годы составило 4,25% [2].
Подковообразная почка – наиболее распространенная аномалия формы почек и встречается у 0,25% населения. Эта патология наблюдается с частотой примерно 2,8% среди всех аномалий развития почки 3. Обычно отмечают сращение нижними сегментами, в 1,5-3,8% случаев наблюдается сращение в верхних сегментах. Чаще всего срощенная подковообразная почка является в большей или меньшей степени эктопированной. Значительно реже подковообразная почка располагается в обычном месте. В большинстве случаев перешеек почки находится на уровне IV или V поясничного позвонка. Очень редко наблюдается глубокая тазовая дистопия. Обычно левая половина почки располагается несколько выше правой.
Подковообразная почка является более фиксированной, чем нормальная. Эта фиксация является результатом ее многочисленных сосудистых связей и своеобразной формы органа. Перешеек почки обычно располагается кпереди от магистральных сосудов (аорты, нижней полой вены, общих подвздошных сосудов) и солнечного сплетения. Однако возможно и ретроаортальное расположение перешейка.
Обе срощенные почки часто являются асимметричными и неодинаковыми по объему. Как правило, расстояние между половинами подковообразной почки больше сверху, нежели в нижних отделах за счет более часто выявляемого сращения в этих сегментах. Однако в редких случаях, когда перешеек длинный, ось почек имеет нормальное положение. Отсутствие ротации почки ведет к тому, что в норме внутренняя грань почки располагается кпереди, ворота почки и синус также находятся вентрально. Изредка почечные ворота разделены тяжом из почечной паренхимы, и в таких случаях чашечки каждой почки соединяются и переходят в два отдельных синуса.
Подковообразная почка обычно дренируется двумя мочеточниками, иногда — тремя или четырьмя, очень редко — одним. Длина мочеточника тем меньше, чем более эктопирована почка. Возможны случаи, когда мочеточники располагаются ретроистмически на одной или обеих сторонах. В большинстве случаев подковообразных почек их мочеточники имеют характерное для этой аномалии положение. Так, они вначале направляются внутрь и кпереди, перекидываясь через перешеек или нижние полюса почек; затем, опускаясь кзади и кнаружи, описывают характерный изгиб. Мочеточники располагаются намного ближе к позвоночнику, нежели мочеточники нормальных почек [4, 7].
Более чем в 2/3 случаев подковообразные почки снабжаются 3-5 артериями для каждой половины. Иногда наблюдаются случаи, когда половина подковообразной почки имеет до 10 артерий. Почечные артерии в большинстве случаев отходят от аорты, но уровень их отхождения тем ниже, чем более выражена почечная эктопия. Таким образом, в васкуляризации почки могут участвовать общая подвздошная, нижняя брыжеечная, подчревная артерии и др. Сплетение, образуемое артериальными сосудами, прочно фиксирует почку на месте. Иногда такие особенности анатомического строения сосудистой системы подковообразной почки могут быть причиной сдавления мочеточников или лоханок и вызывать, таким образом, нарушение пассажа мочи.
Перешеек, по данным разных исследователей, в 25-63% случаев имеет свою собственную артерию, которая входит в него со стороны задней поверхности. Отходит эта артерия чаще всего от аорты, реже – от брыжеечных или общих подвздошных артерий. О наличии артерии перешейка необходимо помнить во время оперативного вмешательства на подковообразной почке [3, 5, 6].
Вены менее многочислены, чем артерии. Они впадают в нижнюю полую или в общую подвздошную вену. В значительном числе случаев каждая половина подковообразной почки имеет одну большую вену и несколько мелких 5.
Опухоли подковообразной почки наблюдаются крайне редко и встречаются у 2% больных с этой аномалией 7. Основными симптомами опухоли подковообразной почки являются пальпируемая опухоль, гематурия и боль. Нередко, особенно при экстраорганном расположении, опухоль подковообразной почки принимают за опухоль брюшной полости или забрюшинного пространства. На ранних стадиях заболевание протекает, как правило, бессимптомно 8. Внедрение в клиническую практику современных методов обследования привело к увеличению частоты выявления локализованных опухолей, в том числе у больных с пороками развития почек.
МАТЕРИАЛЫ И МЕТОДЫ
Приводим описание клинического случая больной А., 66 лет с диагнозом рак левой половины подковообразной почки I ст T1aN0M0.
Больная А., 66 лет поступила в отделение онкоурологии МНИОИ им. П. А. Герцена 12.12.2014. Из анамнеза известно, что при профилактическом обследовании по месту жительства в декабре 2014 года при УЗИ обнаружена опухоль подковообразной почки. Для проведения дообследования и выработки лечебной тактики больная направлена в МНИОИ им. П. А. Герцена. На момент госпитализации предъявляла жалобы на общую слабость, ощущение тяжести в левой поясничной области. Из сопутствующих заболеваний у больной отмечены гипертоническая болезнь 3-й ст., язвенная болезнь 12-перстной кишки, в стадии ремиссии, глаукома, гипотиреоз (состояние после резекции правой доли щитовидной железы по поводу многоузлового зоба от 2002 г).
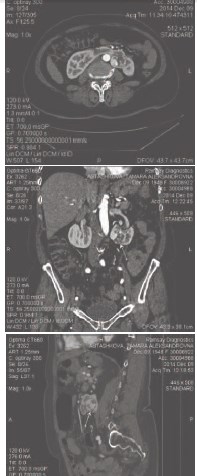
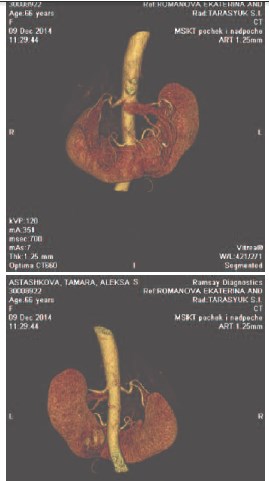
При обследовании в институте по данным УЗИ и компьютерной томографии органов брюшной полости определяется аномалия строения почек, при которой они соединены их нижними полюсами посредством предаортального перешейка из почечной ткани. В нижней трети левой половины почки определяется патологические образование, деформирующее задненижний контур почки. Выявленное образование овальной формы, размерами 4,6×3,3×3,6 см (рис.1, 2). Плотность образования при нативной компьютерной томографии (КТ) практически не отличается от плотности неизмененной паренхимы почки и составляет 20-30 HU. При проведении контрастного усиления отмечено отчетливое неравномерное накопление контрастного препарата по контуру образования, соответствующее корковому слою почечной паренхимы, с повышением денситометрических показателей до 60 (230 HU) в артериальную фазу, а затем их снижение до 90-117 HU в паренхиматозную фазу. В паренхиматозную фазу контрастного усиления выявленное образование становится гиподенсивным относительно паренхимы почки. Чашечнолоханочная система несколько расширена, отмечается типичная ротация ворот почек кпереди и кверху. В нижней группе чашечек левой половины почки определяется конкремент овальной формы, размерами 0,9×0,5 см. Выявлены множественные почечные артерии, отходящие от аорты на уровне межпозвонкового диска L1-L2 (диаметром 0,7 см и 0,8 см) и на уровне тела L3 позвонка (диаметром 0,5 см), общим количеством до 7. Кровоснабжение перешейка почки осуществляется за счет собственной артерии, отходящей от аорты на уровне тела L3 позвонка. Заключение: Опухоль левой половины подковообразной почки. Камень нижней группы чашечек левой половины подковообразной почки.
Рис. 1. КТ-картина опухоли подковообразной почки у больной Б., 66 лет. Стрелкой указано объемное образование
Рис. 2. 3-D реконструкция КТ-исследования у больной Б., 66 лет
По данным динамической нефросцинтиграфии артериальный приток к обеим половинам срощенной в нижних отделах подковообразной почки своевременный, к левой половине почки выше, чем к правой. В левой половине почки определяется объемное образование. Паренхиматозная функция своевременная, достаточная, выведение немного замедлено, отток не задержан, неравномерный. Паренхиматозно-выделительная функция правой половины почки не нарушена, отток своевременный, неравномерный. Косвенные признаки ХПН отсутствуют.
При комплексном обследовании, проведенном в МНИОИ им. П. А. Герцена, признаков другой очаговой патологии и генерализации процесса у больной не выявлено. Таким образом, у больной установлен клинический диагноз: рак подковообразной почки I стадии сT1bNxM0.
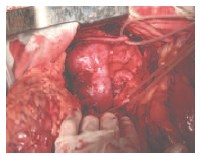
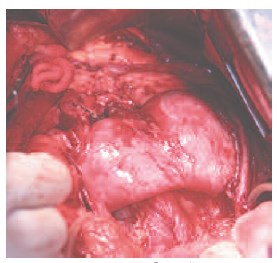
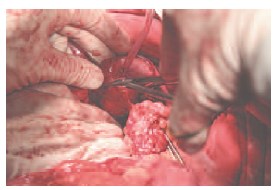
26.12.2014 г. пациентке выполнено оперативное вмешательство в объеме резекции подковообразной почки. На операции: выполнена срединная лапаротомия. В брюшной полости асцита, диссеминации, метастазов в печень не выявлено. Забрюшинное пространство вскрыто по линии Тольда. При ревизии выявлена подковообразная почка, срощенная в нижних отделах при помощи перешейка толщиной до 5 см, располагающегося кпереди от аорты и нижней полой вены. В ее левой половине по задней поверхности определяется опухолевое образование, располагающееся в области нижнего полюса размером до 4,5 см в диаметре. Внебрюшинно мобилизованы перешеек, нижняя треть правой и левой половины почки. Частично острым, частично тупым путем выделены и прослежены правый и левый мочеточники (рис. 3), артерии и вены правой и левой половины почки. Мобилизованы три артерии и вена левой половины подковообразной почки. Клетчатка области ворот почки удалена. Почка выделена в области перешейка, выполнена парааортальная лимфаденэктомия. Определяется собственная артерия, кровоснабжающая перешеек почки диаметром до 3 мм (рис. 4), которая пересечена при помощи аппарата Ligashure.
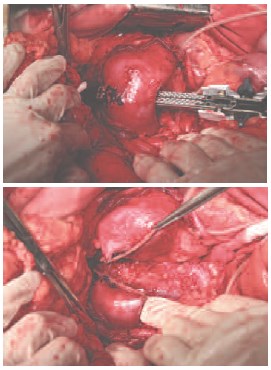
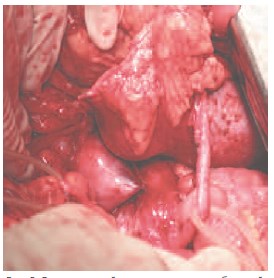
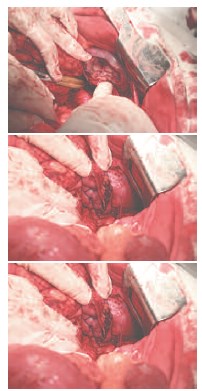
Для разобщения половин почки, на перешеек наложен сшивающий аппарат TLC-75 (трехрядный скрепочный шов), перешеек пересечен (рис. 5). По задней поверхности левой половины подковообразной почки определяется опухолевый узел, размерами до 4,5 см (рис. 6). Сосуды левой половины почки пережаты мягким зажимом Сатинского. На расстоянии 0,5 см от опухолевого узла, выполнена резекция подковообразной почки в переделах здоровых тканей (рис. 7). Препарат удален. На паренхиму наложены гемостатические швы атравматической нитью (рис. 8). Гемостаз. Время аноксии почки 15 мин. Через контрапертуру в забрюшинное пространство к зоне выполненной резекции почки установлен однопросветный дренаж. Рана послойно ушита узловыми швами. Швы на кожу. Йод. Асептическая повязка.
Рис. 3. Перешеек и мочеточники (на держалках) подковообразной почки
Рис. 4. Перешеек подковообразной почки с кровоснабжающей его артерией
Рис. 5. Разделение подковообразной почки в области перешейка с использованием сшивающего аппарата TLC-75
Рис. 6. Опухоль левой половины подковообразной почки, расположенная по ее дорсальной поверхности
Рис. 7. Резекция левой половины подковообразной почки
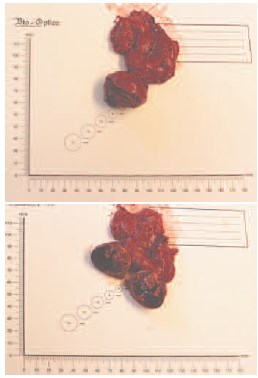
Рис. 8. Окончательный вид резецированной почки
Рис. 9. Резецированная опухоль левой половины подковообразной почки с блоком паранефральной клетчатки
Результаты гистологического исследования № Э47118-20/оп. Описание макропрепарата: фрагмент ткани почки размерами 4,5х3,3х3 см, с прилежащей клетчаткой размерами 6,5х4х2 см. Подкапсульно, в ткани почки определяется мягко-эластичный опухолевый узел размером 4,1х3х2,5 см, на разрезе – пестрого вида, серо-желтый с кровоизлияниями. Минимальное расстояние от опухоли до края резекции – 1 мм. В прилежащей жировой клетчатке – без очаговых уплотнений. Межаортокавальная клетчатка – фрагмент жировой клетчатки размерами 5,5х4 см, из которой выделено 4 лимфоузла, максимальными размерами до 1 см.
Описание микропрепарата: Опухолевый узел в почке представлен почечноклеточным светлоклеточным раком, II степени анаплазии по Фурману, без инвазии в капсулу почки. В краях резекции опухолевого роста нет. В 4-х лимфатических узлах и в паранефральной жировой клетчатке над опухолью опухолевого роста нет (рис. 9).
Таким образом, у больной установлен окончательный диагноз: рак подковообразной почки I стадии pT1bN0M0. Послеоперационный период протекал без осложнений. Дренаж удален на 4-е сутки, швы – на 9-е сутки. Больная выписана из стационара на 10-е сутки после операции. При контроле уровня азотистых шлаков крови 27.12.2014 г. на первые сутки после операции отклонений от нормальных значений не обнаружено. Уровень мочевины составил 4,67 ммоль/л, креатинина – 109 мкмоль/л, калий – 4,6 ммоль/л. На 9-е сутки после операции уровень мочевины составил 5,2 ммоль/л, креатинина – 107 мкмоль/л, калия – 4,4 ммоль/л. Больная выписана в удовлетворительном состоянии.
ОБСУЖДЕНИЕ
Подковообразная почка является наиболее распространенной аномалией формы почек (0,25% населения), при этом у мужчин данная патология выявляется в 2 раза чаще, чем у женщин. Опухоли подковообразной почки чаще всего представлены почечно-клеточным раком, гораздо реже – опухолью Вильмса. В нашем клиническом случае опухоль представлена почечноклеточным светлоклеточным раком, II степени анаплазии по Фурману. Для диагностики опухолей подковообразной почки помимо основных методов визуальной диагностики (УЗИ, КТ) мы рекомендуем использовать 3-D реконструкцию КТ исследования для более точного определения локализации опухоли и ее взаимоотношения с сосудистой системой почки. В данном клиническом наблюдении обе половины подковообразной почки были срощены в типичном месте – в нижних сегментах. Подковообразная почка была дистопирована, кровоснабжение осуществлялось посредством множества артерий, отходящих от аорты, перешеек располагался кпереди от аорты и нижней полой вены, и имел собственную артерию. Опухоль располагалась по задней поверхности в нижней трети левой половины подковообразной почки, что предполагало некоторые технические трудности при ее выделении.
Как уже было отмечено выше, оперативное лечение является основным методом лечения больных ПКР. Хирургическое лечение рака подковообразной почки основано на тех же принципах, что и хирургическое лечение рака почки без аномалии развития. По возможности следует отдавать предпочтение органосохраняющим методам. В то же время, наличие аномалий развития почек может существенно усложнить запланированное оперативное вмешательство. Учитывая расположение опухоли по задней поверхности подковообразной почки, предпочтение отдано открытому доступу, при этом перешеек и собственная артерия перешейка были пересечены, что дало возможность мобилизации левой половины подковообразной почки и доступу к ее задней поверхности, на которой располагалась опухоль.
Подковообразная почка имеет уникальные анатомические особенности, которые делают хирургическое лечение рака почки технически сложной задачей. Выбор хирургического доступа и метода лечения должен осуществляться индивидуально для каждого пациента с учетом анатомических особенностей строения подковообразной почки, размера опухоли, ее расположения и наличия сопутствующих заболеваний. В связи с этим, важным моментом является тщательное обследование пациента на дооперационном этапе с использованием различных методов визуализации и выполнением трехмерной реконструкции органа, особенно при планировании органосохраняющей операции.
Таким образом, данное клиническое наблюдение свидетельствует о возможности выполнения органосохраняющего лечения у больных раком подковообразной почки.