Фасцикуляции мышц: причины, диагностика, лечение
Большая часть населения хотя бы раз испытывала подергивание мышц на разных частях тела. Такой симптом нередко пугает людей, а поиски ответов в интернете ставят в тупик, ведь зачастую такие запросы ведут на сайты с описанием грозных заболеваний нервной системы.
Например, фасцикуляции при полинейропатии и БАС являются характерными проявлениями, указывающими на нарушения в работе моторного нейрона. Подергивания мышц могут появляться и у людей, не имеющих неврологических заболеваний. Специалисты клиники неврологии Юсуповской больницы проводят высокоточное обследование и составляют для пациентов, у которых наблюдается дрожание и фасцикуляции, индивидуальные программы терапии.
Причины
Мышечные подергивания могут являться симптомом патологического состояния, которое может привести к смерти или же значительному ухудшению качества жизни:
Фибрилляции и фасцикуляции мышц
При электромиографическом исследовании фибрилляции выявляются как асинхронный нерегулярный короткий (1-5 мс) низковольтный (20-300 мкВ) разряд в мышце (возникает, как правило, до 30 разрядов в 1 с).
У здорового человека фасцикуляции происходят в период расслабления мышц: во время, перед или после сна, в состоянии покоя. При активных движениях такие подергивания исчезают, но возобновляются вновь в покое. В отличие от фибрилляций не сопровождаются мышечной слабостью, потерей чувствительности и атрофией в мышечной ткани.
Фасцикуляция мышц – причина появления:
Фасцикуляции при неврозе
Неврозы – это объединяющее название для группы функциональных нарушений высшей нервной системы, которые сопровождаются астеническим синдромом, истерией либо навязчивыми проявлениями. В тяжелых случаях невротические расстройства могут сопровождаться фасцикуляциями мышц по всему телу, имеющими генерализованный характер. Главная причина неврозов – это психологическая травма. Зачастую все невротические состояния обратимы, однако они имеют тенденцию к затяжному течению.
Фасцикуляции при неврозе бывают различной интенсивности и характера. Например, дергание глаза, мышечные судороги, дрожь в икроножных мышцах. Порой больной может и не заметить такого рода отклонение. Стоит отличать генерализованные фасцикуляции от тиков – навязчивых движений (стук ручкой по столу или сотрясение головой).
Доброкачественный синдром крампи-фасцикуляции
Наиболее распространенным симптомом доброкачественного синдрома крампи-фасцикуляций является подергивание мышц бедер (в том числе фасцикуляции на ягодицах) или голени (фасцикуляции в икроножной мышце).
Люди также могут испытывать:
Внезапные сокращения или непроизвольные мышечные спазмы;
Симптомы тревоги (головная боль, одышка, ощущения кома в горле).
Фасцикуляции в ногах и ягодицах могут продолжаться от нескольких секунд до нескольких лет (появляются с определенной периодичностью, например, два-четыре раза в день).
При проведении исследований, снижения скорости проведения нервного возбуждения не наблюдается, как и снижения чувствительности, изменения рефлексов.
Возникают ли доброкачественные фасцикуляции у здорового человека?
Доброкачественные фасцикуляции у здорового человека возникают, как правило, во время расслабления мышц: во сне, утром, в покое. Однако могут иметь и другие причины:
Мышечные подергивания могут возникать в результате травм, при нехватке минеральных веществ (магний и кальций).
Такие подергивания проходят самостоятельно через определенное время (временные промежутки могут напрямую зависеть от длительности стресса или других перенапряжений нервной системы), не сопровождаются мышечной слабостью, атрофией и потерей чувствительности. Не опасны для жизни человека, не имеют клинического значения, поэтому и называются «доброкачественными».
Фасцикуляции при БАС
Боковой амиотрофический склероз (БАС) является неизлечимой болезнью, при прогрессировании которой у больного развиваются мышечные атрофии, слабость. Фасцикуляции при БАС проявляются спонтанными, быстрыми и неритмичными сокращениями мышц. Фасцикуляции при данном заболевании возникают на начальном этапе вследствие поражения центрального или периферического мотонейронов. При различных формах БАС частота фасцикуляций различна, однако их развитие сопровождается мышечной слабостью.
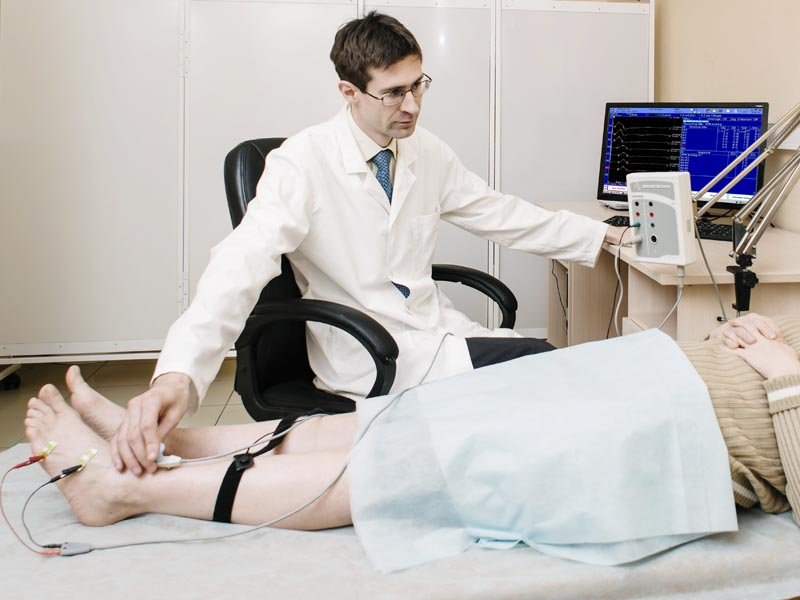
Пациенты, у которых выявляется фасцикуляция языка при БАС, испытывают трудности при глотании, усиленное слюноотделение и изменение голоса. При проведении оценки степени поражения мышц методом электромиографии специалисты выявляют положительные потенциалы фасцикуляций, свидетельствующие о хронической денервации.
Специалисты диагностического центра Юсуповской больницы имеют необходимые навыки и оборудования для выявления неврологических заболеваний и их признаков. Так, в ходе обследования устанавливается частота фасцикуляций при БАС.
Мышечные подергивания при полинейропатии
Полинейропатия характеризуется множественными поражениями периферических нервов, при которых возникают фасцикуляции непрекращающиеся, мышечная слабость, дрожание пальцев, нарушение дыхательной функции.
Причиной фасцикуляции при полинейропатии может стать повышенная возбудимость нервных окончаний. При фасцикуляции ионные каналы могут регулировать интенсивность проявлений непроизвольных подергиваний. По мере того, как блокируются натриевые каналы, фасцикуляции уменьшаются на фоне приема лекарственных препаратов.
Врачи-неврологи при лечении пациентов, у которых отмечаются вызванные фасцикуляции, используют средства, зарегистрированные на территории РФ. Дополнением медикаментозной терапии при неврологических заболеваниях является лечебная физкультура, физиотерапия и массажи, проводимые специалистами клиники реабилитации Юсуповской больницы.
Диагностика
Диагностикой и лечением фасцикуляций, а также сопутствующих им патологий, занимается врач-невропатолог. Если вы постоянно испытываете мышечные спазмы-подёргивания, то необходимо обратиться к врачу для выяснения причины их возникновения.
В отделении неврологии Юсуповской больницы работают настоящие специалисты своего дела, которые многие годы занимаются патологией нервной системы. На приеме вы получите ответы на интересующие вас вопросы, например, врачи помогут установить, являются ли фасцикуляции мышц ног (фасцикуляции в икрах ног) доброкачественными мышечными подергиваниями или же это симптом серьезного неврологического заболевания.
Исходя из симптомов врач-невропатолог с диагностической целью может назначить прохождение определенного вида обследования:
Профилактика и лечение
Мышечные фасцикуляции – нередко симптом той или иной неврологической патологии. Вот почему так важно сперва обнаружить заболевание, которое привело к возникновению мышечных подергиваний, а затем приступить к лечению болезни.
В некоторых ситуациях найти патологию не удаётся, в таком случае, вероятно, причиной фасцикуляций является недостаток микроэлементов, таких как магний и калий. В Юсуповской больнице вам подберут диету, которая будет включать в себя продукты, содержащие недостающие элементы.
Доброкачественные фасцикулярные подергивания обычно не причиняют вреда, поэтому не требуют лечения. Достаточно просто дождаться их самостоятельного исчезновения.
Фасцикуляциям, возникшим после активных физических нагрузок (чаще всего после бега или поднятия тяжести), больше всего подвержены малотренированные люди, которые ведут пассивный образ жизни. Непроизвольные подёргивания они могут заметить уже после первой тренировки. Именно поэтому занятия лучше начинать с лёгких упражнений.
Переохлаждения также считаются одной из причин возникновения спазма, поэтому следует защищать свой организм, чтобы избежать доброкачественных фасцикуляций. Переохлаждение организма происходит не только в холодное время года, но и как следствие ношения одежды не по сезону.
В жаркое время года к такому приводит купание в водоёмах, поэтому, чтобы избежать неприятных последствий, необходимо соблюдать правила поведения на воде. Злоупотребление алкогольными напитками также может вызвать неконтролируемые подергивания мышц.
Релаксационные мероприятия применяются в борьбе с переутомлением и другими неврологическими расстройствами. Такие занятия полностью ликвидируют последствия стрессовых ситуаций.
Лекарственные средства
Фибрилляция и фасцикуляции возникают при неврологических заболеваниях. При их лечении используются лекарственные препараты, устраняющие фасцикуляции, мембрана мышечных клеток при этом подвергается воздействию. Для лечения неврологических заболеваний и их проявлений следует обратиться к врачу неврологу, самолечение при этом недопустимо, так как оно может спровоцировать прогрессирование болезни.
Пантогам при фасцикуляциях снижает возбудимость нервной системы за счет содержания в составе оксимасляной кислоты. Данное средство показано людям, испытывающим умственное или нервное переутомление, в результате которого могут возникать непроизвольные подергивания мышц.
Если у больного диагностируется БАС, деменция или болезнь Паркинсона, фасцикуляции могут появляться на начальной стадии патологии в одной или нескольких областях. Высокоточная диагностика, проводимая в Юсуповской больнице, позволяет выявлять даже самые незначительные неврологические нарушения.
Оказание помощи в Юсуповской больнице
Главной задачей врачей-неврологов Юсуповской больницы является оказание качественной медицинской помощи. Лечебные мероприятия, проводимые в Юсуповской больнице для пациентов у которых отмечаются фасцикуляции при остеохондрозе, БАС и других нарушениях, способствуют улучшению качества жизни больных.
Врачи-неврологи Юсуповской больницы обращают внимание пациентов на то, что подергивания могут возникать не только при неврологических заболеваниях, но и при интоксикации, переутомлении и истощении организма. Если возникают фасцикуляции при миелорадикулоишемии и других болезнях, они требуют незамедлительного лечения.
Пульсация в ногах: причины, диагностика, лечение
Содержание статьи
Периодически возникающее чувство пульсации в ногах знакомо каждому: оно может появляться в конце дня, проведенного на ногах, после пробежки, выполнения физической нагрузки, из-за привычки закидывать ногу на ногу. Легкая и непродолжительная пульсация в ноге, которая не вызывает дискомфорта, обычно проходит самостоятельно после небольшого отдыха. Однако в некоторых случаях в ноге может возникать пульсирующая боль, ограничивающая подвижность и причиняющая неудобства. В этой статье мы рассмотрим, почему может пульсировать мышца или вена на ноге у мужчин и женщин, является ли это поводом для беспокойства и что делать, если вы столкнулись с этой проблемой.
Причины пульсации в ноге
Пациенты описывают данное состояние как ритмичные толчки или сокращения, возникающие в одной или обеих конечностях. Они возникают по ряду причин:
Диагностика
Для выяснения причины пульсации в ногах необходимо посетить специалиста (травматолога, флеболога, невролога или эндокринолога) и пройти обследование. Обычно оно включает УЗИ сосудов, МРТ или КТ позвоночника, биохимический анализ крови.
Что делать, если пульсирует вена в ноге?
Если пульсация в ногах протекает без боли и была вызвана перенапряжением, можно сделать легкий массаж, принять контрастный душ, лечь и поднять ноги выше уровня сердца. Если же есть подозрение на патологическую природу этого состояния, не занимайтесь самолечением, а сразу обращайтесь к врачу.
Для точной диагностики обращайтесь к специалисту.
Читайте также:

Парестезии: причины, симптомы, лечение
Каждый человек периодически сталкивается с парестезиями – нарушением чувствительности кожи, которое проявляется в ощущении ползающих по ней мурашек, покалывания, легкой щекотки и жжения. Обычно проблема имеет временный характер, проходит самостоятельно и не нуждается в лечении. Однако в некоторых случаях парестезии конечностей, лица, волосистой части головы и других участков тела могут свидетельствовать о наличии у пациента серьезных нарушений.

Синдром беспокойных ног: причины, симптомы, лечение
Во время засыпания отдельные мышцы человеческого тела могут сокращаться, вызывая тем самым непроизвольные подергивания. Чаще всего это касается рук и ног. Это явление называется миоклонией или гипнотическими судорогами и является совершенно нормальным. Однако у некоторых людей появляется непреодолимое желание двигать нижними конечностями, как только они принимают горизонтальное положение.

Судороги ног у женщин по ночам: причины и лечение
Почему же возникают ночные судороги ног у женщин? Каковы причины и лечение данной патологии? Что нужно делать для профилактики возникновения проблемы? Ответы на эти вопросы вы найдете в статье.

Судороги в ногах по ночам: в чем причина и что делать?
Что делать, если у вас развились судороги в ногах в ночное время? К какому врачу обратиться и какие обследования пройти для выявления причины патологии? Ответы на эти вопросы в нашей статье.
Признаки и симптомы тромбоза глубоких вен
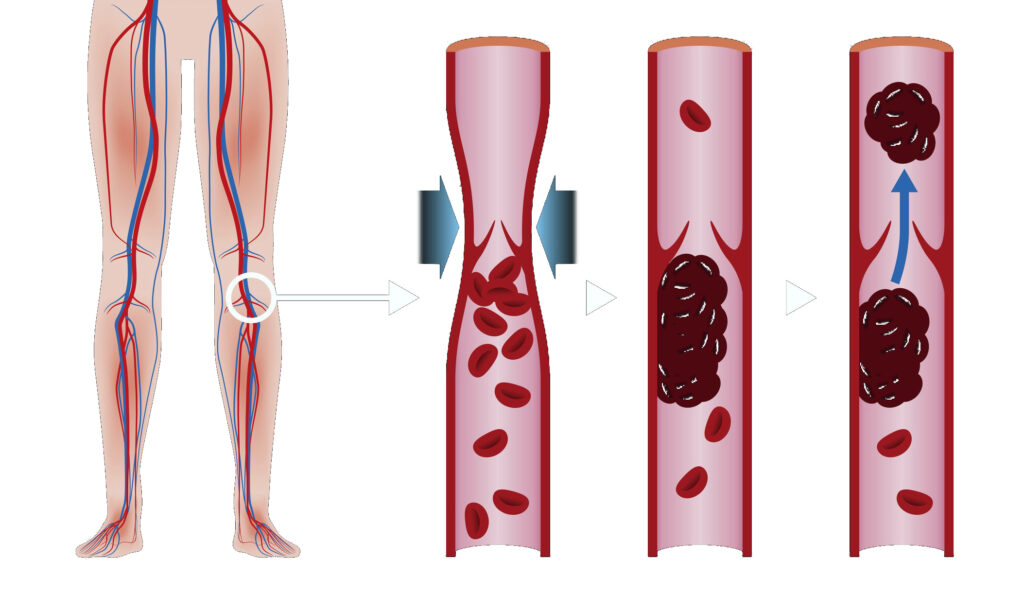
Тромбоз глубоких вен (ТГВ) возникает, когда сгусток крови (тромб) образуется в одной или нескольких глубоких венах вашего тела, обычно в ногах. Тромбоз глубоких вен может вызвать боль в ногах или их отек, но может протекать бессимптомно.
ТГВ может быть связан с заболеваниями, которые влияют на процесс свертывания крови. Тромб в ногах также может образоваться, если вы не двигаетесь долгое время, например, после операции или несчастного случая. Но и ходьба на экстремально большие расстояния может приводить к образованию тромбов.
Тромбоз глубоких вен – серьезное заболевание, потому что сгустки крови в ваших венах могут перемещаться по кровотоку и застревать в легких, блокируя кровоток (тромбоэмболия легочной артерии). Однако тромбоэмболия легочной артерии может возникать без признаков ТГВ.
Когда ТГВ и тромбоэмболия легочной артерии возникают одновременно, это называется венозной тромбоэмболией (ВТЭ).
Симптомы
Признаки и симптомы ТГВ:
Тромбоз глубоких вен может протекать без заметных симптомов.
Когда обратиться к врачу
Если у вас признаки или симптомы ТГВ, обратитесь к врачу.
При появлении признаков или симптомов тромбоэмболии легочной артерии (ТЭЛА) – опасного для жизни осложнения тромбоза глубоких вен – обратитесь за неотложной медицинской помощью.
Предупреждающие признаки и симптомы тромбоэмболии легочной артерии включают:
Подозреваете тромбоз глубоких вен? Обратитесь к профессионалам.
Причины
Все, что препятствует нормальному течению или свертыванию крови, может вызвать образование тромбов.
Основными причинами ТГВ являются: повреждение вены в результате хирургического вмешательства или травмы, а также в связи воспалением от инфекции или травмы.
Факторы риска
Многие факторы могут увеличить риск развития ТГВ, которые включают:
Осложнения
Осложнения ТГВ могут включать:
Профилактика
Меры по предотвращению тромбоза глубоких вен включают следующее:
Венозная боль — возникновение и лечение
Международная группа экспертов при участии Американского Венозного Форума (AFR), Европейского Венозного Форума (EVF), Международного Союза Флебологов (UIP), Международного Союза Ангиологов (IUA) представили унифицированную терминологию, характеризующую различные проявления ХЗВ, рекомендуемую для лечебной и исследовательской работы. Так, предлагается различать болезненность или боль, чувство жжения, мышечные судороги, ощущение отека или пульсации, чувство тяжести, зуд, синдром беспокойных ног и утомляемость [1]. Поскольку все эти жалобы не специфичны, то их связь с ХЗВ с высокой долей вероятности, возможна при следующих условиях: прямая зависимость от характера дневной активности и продолжительности статических нагрузок, температуры окружающей среды и колебаний гормонального фона у женщин.
Важным признаком служит уменьшение или исчезновение этих симптомов после отдыха или подъема нижних конечностей выше горизонтального уровня [2]. Кроме того, необходимо тщательное клиническое и инструментальное обследование венозной системы нижних конечностей.
Специфические симптомы ХЗВ редко являются предметом эпидемиологических исследований и, как правило, их оценивают в совокупности. По различным данным частота субъективных жалоб, связанных с ХЗВ, встречается у 29-61% респондентов, отчетливо превалируя у женщин.
Боль и венозная боль: определение и механизм развития.
Что касается отдельных симптомов, в частности венозной боли, то здесь разброс данных еще шире. Так, Ruckley с соавт. [3] сообщают о 44% случаев, выявленных на основании анализа медицинской документации. Jawien с соавт. [4] в ходе неспециализированного приема обнаружили венозную боль у 75,7% пациентов. Langer с соавт. [5] при обследовании сотрудников Калифорнийского университета выявил в 18% боль, связанную с ХЗВ. Следует подчеркнуть, что именно боль часто служит основной причиной обращения пациентов к врачу.
Что же такое венозная боль и каков механизм ее развития?Международная ассоциация по изучению боли (IASP) определяет боль, как – «неприятное сенсорное и эмоциональное переживание, связанное с истинным или потенциальным повреждением ткани или описываемое в терминах такого повреждения». Иными словами, боль, как правило, нечто большее, чем ощущение, связанное с существующим или возможным органическим повреждением, поскольку сопровождается эмоциональной составляющей.
Различают острую и хроническую боль.
То есть, появление чувства боли может вызываться раздражением любых типов нервных окончаний, если сила раздражения достаточно велика. В настоящее время доказано существование специализированных рецепторов боли- ноцицепторов, характеризующихся высоким порогом восприятия. Они возбуждаются только стимулами «повреждающей» интенсивности.
Все ноцицепторы представляют собой свободные нервные окончания, которые состоят только из конечных разветвлений осевого цилиндра чувствительного нейрона, благодаря чему и получили такое название, и они находятся вне ствола спинного мозга, а в спинном ганглии. Концентрация ноцицепторов по всему телу различается. В основном они распределяются по поверхности кожи, в связках или суставных сумках, и реже всего встречаются в более глубоко залегающих тканях и органах. Ноцицепторы распознают механические, тепловые и химические стимулы, не адаптируясь под них. То есть, различный индивидуальный порог болевой чувствительности связан с эмоциональными и субъективными особенностями психики человека.
Ноцицептивные нервы содержат первичные волокна малого диаметра, имеющие сенсорные окончания в различных органах и тканях. Различают два основных класса ноцицепторов, Aδ- и C-волоконные, пропускают соответственно быстрые и медленные болевые ощущения. Класс Aδ-миелинизированных волокон (покрытых тонким миелиновым покрытием) проводит сигналы на расстояние от 5 до 30 метров за секунду, служит для пропускания быстрой боли. Этот тип боли чувствуется за одну десятую доли секунды с момента возникновения болевого стимула. Активация Aδ-ноцицепторов происходит в результате сильного механического или термического воздействия. Медленная боль, передающаяся через более медленные, немиелинизированные («оголённые») C-волокна, которые посылают сигналы на расстояние от 0,5 до 2 метров за секунду, – это ноющая, пульсирующая, жгучая боль – например, венозная боль. С- ноцицепторы воспринимают механическое, термическое и химическое раздражение.
Существует и так называемые «спящие» ноцицепторы, которые активируются при воспалении. Ноцицепторы обладают определённым порогом чувствительности, то есть необходим некоторый минимальный уровень стимулов прежде, чем они приведут к генерации сигнала. В некоторых случаях возбудимость болевых волокон становится чрезмерной, превышая действительный уровень воздействия болевого стимула, что приводит к состоянию, называемому гиперчувствительностью к боли – гиперальгезии. Как только порог достигнут, сигнал передаётся по аксону нерва в задний рог спинного мозга, где происходит первичная обработка сенсорной информации. Затем, ноцицептивные импульсы через интернейроны передаются в клетки передних и боковых рогов, вызывая рефлекторные моторные и вегетативные реакции. Другая часть импульсов возбуждает нейроны, аксоны которых формируют восходящие проводящие пути. На уровне гипоталамуса и лимбического комплекса происходит формирование эмоциональных и поведенческих реакций, вегетативных и эндокринных сдвигов, сопровождающих боль. Окончательный анализ поступающей ноцицептивной информации осуществляется корой теменных, лобных и височных долей головного мозга.
Наряду с ноцицептивной системой существует ее антагонист- антиноцицептивная система, подавляющая болевую импульсацию. В нее входят структуры коры мозга, диэнцефального уровня, околожелудочкового и околоводопроводного серого вещества (богатых энкефалиновыми и опиатными нейронами), некоторые ядра ретикулярной формации мозгового ствола, в которых нейротрансмиттерами выступают серотонин и норадреналин. Участие серотонина и норадреналина в функционировании антиноцицептивной системы объясняет ослабление боли, вызываемое рядом препаратов (трициклические антидепрессанты и др.), подавляющих обратный захват в серотонинергических и норадреналинергических синапсах и тем самым усиливающих нисходящее тормозное влияние на нейроны заднего рога мозга.
Таким образом, в нормальных условиях существует гармоничное взаимоотношение между интенсивностью стимула и ответной реакцией на него на всех уровнях организации болевой системы. Нарушение равновесия между ноцицептивной и антиноцицептивной системами формирует ощущение боли либо за счет активации первой, либо вследствие недостаточности второй, что дает начало ее патофизиологическим изменениям. С точки зрения временной характеристики эти отношения могут проявляться как острой, так и хронической болью.
Дело, однако, заключается не столько во временных различиях, сколько в качественно различающихся нейрофизиологических, психологических и клинических особенностях болевого синдрома. Так, острая боль – всегда симптом, а хроническая боль может становиться по существу самостоятельной болезнью. Хроническая боль в своей патофизиологической основе может иметь патологический процесс в соматической сфере, первичную или вторичную дисфункцию периферической системы, или центральной ЦНС, она также может быть вызвана психологическими факторами. Согласно IASP,боль это более общее понятие, которое включает в себя как объективные (связанные с ноцицепцией), так и субъективные переживания, которые обычно сопровождаются ноцицепцией, но могут возникать и безо всяких стимулов.
Как уже отмечалось выше, ноцицепция (синонимы: ноцирецепция, физиологическая боль) – это активность в афферентных нервных волокнах периферической и центральной нервной системы, возбуждаемая разнообразными стимулами, обладающими «повреждающей» интенсивностью. Ноцицепция – это нейрофизиологическое понятие, обозначающее восприятие, проведение и центральную обработку сигналов о вредоносных процессах или воздействиях. То есть это физиологический механизм передачи боли, и он не затрагивает описание её эмоциональной составляющей. Важное значение имеет тот факт, что само проведение болевых сигналов в ноцицептивной системе не эквивалентно ощущаемой боли. Иными словами, больные с ХЗВ могут воспринимать ноцицептивный сигнал в одних случаях как боль, а в других как жжение, пульсацию, чувство тяжести и прочие трудно описываемые ощущения.
Патогенез венозной боли.
Долгое время бытовало мнение о том, что периферические вены не имеют болевых рецепторов. Лишь, относительно недавно, с помощью электронной микроскопии в стенке периферических вен были обнаружены сенсорные волокна, клеточное тело которых располагается в задних корешках спинного мозга [6]. Сенсорные волокна проходят вдоль венозной стенки и разделяются на многочисленные коллатерали. Некоторые из них проникают через адвентицию и заканчиваются в венозной стенке между интимой и медией. Другие – пронизывают паравазальные ткани и оканчиваются демиэлизированными нервными окончаниями, тесно контактирующими с сосудами микроциркуляторного русла. Субэндотелиальные и паравазальные нервные окончания являются ноцицепторами, передающими афферентные сигналы, генерируемые в венозной стенке и паравазальных тканях.
То есть, болевой синдром, возникающий в результате патологических процессов в венозной стенке связан с раздражением ноцицепторов. В качестве триггера могут выступать различные агенты. В частности, клинические эксперименты демонстрируют, что венозную боль могут вызывать механические воздействия, такие как венепункция и катетеризация, а также химическое раздражение в результате введения холодных ( 11) [7].
Кроме того индуктором болевого синдрома могут быть воспаление венозной стенки (флебит и тромбофлебит), а также тромбообразование. В ряде случаев гипоксия стимулирует синтез различных провоспалительных медиаторов, которые в свою очередь активируют субэндотелиальные и паравазальные ноцицепторы. Такие вещества называют альгогены. Венозную боль можно изучать invivo. Так, у здорового человека изолируют участок подкожной вены предплечья путем наложения пневматических манжет, пережимающих приводящий и отводящий сегменты. Дополнительно выполняют местную анестезию для блокады чувствительных нервных волокон.
На данной модели было показано, что боль возникает при механическом увеличении диаметра вены (с помощью баллона) более чем в 3 раза. Данное явление имеет и клиническое подтверждение, когда ангиопластика и стентирование подвздошных вен сопровождаются выраженным болевым синдромом.
Интересен и другой факт. Венозная боль не возникает, если расширение просвета вены осуществляют с помощью фармакологических средств, например путем аппликации аденозина [8]. Иными словами, расширение здоровых вен не может быть причиной болевого синдрома. Эту гипотезу подтверждает и отсутствие болей у пациентов с наложенной артерио-венозной фистулой для гемодиализа.
Многочисленные эпидемиологические исследования свидетельствуют об отсутствии корреляции между выраженностью симптомов и тяжестью клинических проявлений ХЗВ. Хотя, в Эдинбургском эпидемиологическом исследовании у женщин и была установлена слабая связь между варикозным расширением магистральных подкожных вен и рядом симптомов (боль, чувство тяжести и зуд), тем не менее, 40% женщин имели выраженный варикозный синдром при полном отсутствии физических жалоб. И напротив, 45% пациентов с типичной венозной болью не имели клинических признаков ХЗВ.
Интересно, что у мужчин связь между болевым синдромом и выраженностью варикозного расширения вен полностью отсутствовала [9].
Что же служит причиной возникновения венозной боли?
В настоящее время ее связывают с воспалительной реакцией, обусловленной флебостазом. Воспаление венозной стенки не только вызывает болевой синдром, но и выступает в качестве ключевого механизма, приводящего к варикозной трансформации с качественным и количественным повреждением клеточных и тканевых компонентов венозной стенки. Стартером этого механизма может быть регионарная гипоксия, вызванная капиллярным стазом. Это подтверждает значительное снижение парциального напряжения кислорода в сосудах микроциркуляторного русла после пребывания больных с ХЗВ в неподвижном ортостазе в течение 30 минут [10].
Кроме того, доказано, что именно гипоксия в микроциркуляторном русле вызывает активацию эндотелиальных клеток, которая проявляется увеличением концентрации кальция в их цитоплазме, что в свою очередь приводит к возрастанию активности фосфолипазы А2. Активация фосфолипазы А2 это один из ключевых механизмов синтеза медиаторов воспаления таких как брадикинин, простагландины Е2 и D2, фактора активации тромбоцитов (PAF) и лейкотриена В4. PAF увеличивает местную активность серотонина и гистамина, вызывая повышенную адгезию нейтрофилов к венозному эндотелию. Этот процесс в последующем приводит к инфильтрации венозной стенки активными нейтрофилами и стимуляции ими синтеза лейкотриена В4.
Доказательства повреждения венозной стенки в результате воспалительной реакции, в которой в качестве основных участников выступают нейтрофилы и эндотелиоциты, накапливаются на протяжении последних 5 лет. Наличие нейтрофилов, моноцитов, активированных Т-лимфоцитов, накопление макрофагов и тучных клеток, экспрессия молекул клеточной адгезии на поверхности лейкоцитов и эндотелиоцитов ( LFA-1, VLA-4, ELAM-1, ICAM-1, VCAM-1), синтез цитокинов (IL-1 beta, IL-6, TNF alpha) и протромботических факторов (фон Виллебранта) служат объективными критериями воспалительного процесса в стенке вены.
Многие провоспалительные медиаторы, синтезируемые в результате гипоксии, могут выступать в качестве альгогенов, активирующих венозные и паравазальные ноцицепторы. В частности, внутривенное или паравазальное введение брадикина у здоровых людей вызывает боль. Ряд исследований показывают, что альгогенный эффект брадикинина зависит от синтеза NO эндотелиальными и гладкомышечными клетками венозной стенки, с последующей активацией синтеза цГМФ [11]. Болевой эффект брадикинина потенцирует простагландин Е2, который, хотя сам и не является альгогеном, но повышает чувствительность ноцицепторов.
Иными словами, генерация венозной боли происходит в результате самоускоряющихся каскадных реакций, при участии различных веществ (своеобразная «воспалительная микстура»), которые не только активируют ноцицепторы, но и нарушают сосудистую проницаемость, приводя к экстравазации плазмы с развитием трансмурального и тканевого отека. С течением времени этот процесс вызывает повреждение венозной стенки с дезинтеграцией ее структуры и утратой нормальных упруго-эластических свойств.
Косвенным подтверждением представленной гипотезы служит увеличение уровней NO и маркеров эндотелиальной дисфункции по мере прогрессирования ХЗВ. Здесь, логично предположить, что выраженность воспаления в стенке вены, а, следовательно и уровень воспалительных маркеров будут прямо коррелировать с интенсивностью болевого синдрома и степенью варикозной трансформации.
Между тем, эта гипотеза не получила подтверждения в ходе клинического исследования, когда у 132 пациентов (С2-С5 по СЕАР) забирали пробы крови из вены тыла стопы и соотносили уровень 12 маркеров воспаления с интенсивностью болевого синдрома, оцениваемого по визуальной аналоговой шкале [12]. Более того, оказалось, что болевой синдром не коррелирует и с выраженностью варикозной трансформации подкожных вен.
Таким образом, должен быть некий патофизиологический механизм, индуцирующий болевой синдром. В качестве такового может выступать регионарная гипоксия, которую провоцируют самые различные ситуации. Действительно, венозная боль и другие ноцицептивные расстройства, как правило, появляются в конце рабочего дня, после длительного пребывания в положении «сидя» или «стоя», а также в определенные фазы менструального цикла. Причем все эти симптомы могут возникать, не только на фоне видимых патоморфологических изменений венозной системы у больных с ХЗВ.
Иными словами, каскад химических реакций, которые активируют венозные и паравазальные ноцицепторы формируется задолго до патологического ремоделирования венозной стенки. Это положение подтверждает более высокая частота субъективных жалоб, включающих венозную боль и тяжесть в ногах у пациентов в отсутствии, как варикозного синдрома, так и патологического вено-венозного рефлюкса. Таким образом, в основе венозной боли и варикозной трансформации венозной стенки лежат схожие биохимические и молекулярно-клеточные механизмы, в частности воспаление. В тоже время, временной промежуток, необходимый для развития варикозной трансформации периферических вен, как правило, существенно более продолжительный, в сравнении с болевым синдромом и другими ноцицептивными проявлениями у больных с ХЗВ.
Как можно объяснить значительное уменьшение выраженности болевых ощущений и других симптомов на поздних стадиях ХЗВ?
По-видимому, это связано с повреждением субэндотелиальных и паравазальных ноцицепторов. Повреждение чувствительных нервных окончаний служит отражением периферической нейропатии, связанной с венозной микроангиопатией и увеличением эндоневрального давления. Это подтверждает тот факт, что на поздних стадиях ХЗВ значительно увеличивается порог тактильной, вибрационной и температурной чувствительности, что можно объяснить потерей чувствительных аксонов. Интересно, что сенсорный порог значительно возрастает у пациентов с С5 в сравнении с С2 классом ХЗВ [13].
Таким образом, уменьшение болевого синдрома на поздних стадиях заболевания можно объяснить снижением количества ноцицепторов.
Болевой синдром определяется и другими компонентами, зависящими от индивидуальных особенностей пациента. Такие варианты включат как реактивность клеточных компонентов (эндотелициты, нейтрофилы, венозные и паравазальные ноцицепторы), так и механизмы интеграции ноцицептивных стимулов в головном мозгу. В частности количество различных простагландинов, синтезируемых эндотелиальными клетками, определяется, по меньшей мере, 10 индивидуальными факторами. Аналогично и нейтрофильная активность зависит от возраста и предыдущей чувствительности к различным воспалительным сигналам. Кроме того, плотность венозной и паравенозной инервации, так же как и плотность ионных ноцицептивных каналов, трансформирующих химический сигнал в нервный импульс, имеет индивидуальные особенности. Результирующей в цепочке этих альгогенных процессов выступает модуляция в головном мозгу, которая в свою очередь зависит от эффекта эндогенных опиоидов, которые варьирую и зависят от генетических факторов. В качестве примера можно привести генотип фермента катехол-0-метил-трансферазы, определяющий количество эндогенных опиоидов во время болевой импульса, и значительно влияющий на болевую чувствительность у здоровых людей [14].
Поиску корреляции между выраженностью венозной боли и других субъективных симптомов с характером изменений периферического венозного русла и другими факторами у больных с ХЗВ препятствует, как отсутствие специальных валидизированных вопросников, так и чувствительных инструментальных методов. Кроме того, наличие разнообразных и плохо контролируемых эндогенных и экзогенных факторов препятствует изучению точных механизмов возникновения венозной боли и других симптомов ХЗВ. Вот почему, основные поиски идут в ходе экспериментальных исследований взаимодействия между воспалительными медиаторами и ноцицепторами [15,16].
Лечение венозной боли и других симптомов хронических заболеваний вен.
Лечение венозной боли и других ноцицептивных симптомов, связанных с ХЗВ, предполагает предварительную объективную оценку не только состояния венозной системы нижних конечностей, но и общего клинического статуса, включая психологические, поведенческие, а при необходимости и нейрофизиологические особенности. В ряде случаев целесообразно привлечение профильных специалистов: неврологов и психоневрологов.
В целом, лечение симптомов и синдромов, возникающих при ХЗВ, вписывается в общую концепцию терапии болевых синдромов, предусматривающую:
Важнейшим компонентом патогенетического лечения венозной боли выступает компрессионная терапия с использованием бандажей или медицинского трикотажа. Ее применение позволяет в кратчайшие сроки улучшить венозное кровообращение и микроциркуляцию, снизив тем самым степень возбуждения интравенозных и паравазальных ноцицепторов.
Особого обсуждения заслуживает назначение флеботропных лекарственных препаратов (синонимы: венотоники, флебопротекторы). В настоящее время их рассматривают в качестве средства первой очереди при лечении симптоматических форм ХЗВ [17,18]. Как уже обсуждалось выше, наиболее яркая ноцицептивная симптоматика появляется на самых ранних стадиях формирования ХЗВ, когда выраженные нарушения венозного кровообращения еще отсутствуют, а патологический процесс затрагивает, в основном, микроциркуляторное русло. В этих условиях основной задачей служит подавление лейкоцитарно-эндотелиальной реакции, и ее последствий в виде неконтролируемого синтеза различных биологически активных субстанций, многие из которых выступают в качестве альгогенов [19,20].
Как влияют флеботропные лекарственные препараты на венозную боль?
RELIEF было одно из первых исследований, где на большом клиническом материале (3132 пациента, С0S-С4) с использованием специализированного вопросника (CIVIQ) и визуальной аналоговой шкалы (ВАШ) было продемонстрировано достоверное снижение боли и других симптомов, вызванных, как органическим (клапанная недостаточность), так и функциональным (флебопатия) поражением венозной системы нижних конечностей [21].
Интересны результаты недавно проведенного двойного слепого плацебо-контролируемого исследования с включением 592 пациентов (С3-С4А) с рефлюксом по поверхностным (34%), глубоким или перфорантным венам (66%), которые имели венозную боль, исходно оцениваемую более чем в 4 см по ВАШ. Пациенты основной группы получали 2 таблетки детралекса в сутки, в то время как в контрольной группе – 2 таблетки плацебо. Контрольными конечными точками были снижение болевого синдрома не менее чем на 3 см по ВАШ и увеличение качества жизни не менее чем на 20 баллов по шкале CIVIQ. Данных результатов удалось добиться у 24,6% пациентов, получавших детралекс и 14,8% группы плацебо (RR=1,67) [22].
Какова оптимальная длительность фармакотерапии болевого и других симптомов, обусловленных ХЗВ? В какой-то мере ответ на этот вопрос дает мультицентровое исследование Guillot с соавт., которые зафиксировали достоверное уменьшение симптомов ХЗВ, оцениваемых врачом по ВАШ (значения от 0 до 5) каждые 2 месяца. Все пациенты принимали 2 таблетки детралекса ежедневно в течение 12 месяцев. По результатам исследования было отмечено максимальное снижение (примерно на 50%) выраженности симптомов ХЗВ в первые два месяца. В последующем, эта тенденция, хотя и менее выраженная, сохранялась, что отмечалось при каждом клиническом осмотре [23].
В нашумевшем мета-анализе 5 рандомизированных исследований, посвященных лечению больных с C6 (открытые трофические язвы), Coleridge-Smith и соавт. [24] показали, что включение детралекса не только способствует более быстрому закрытию венозных трофических язв площадью до 10 см2, но и достоверно снижает выраженность болевого синдрома.
В контексте профилактики болевого синдрома у больных с ХЗВ заслуживают внимания еще две работы, посвященные анализу особенностей переоперационного периода у больных с С2, получавших детралекс. Так, Veverkova с соавт. [25] продемонстрировала достоверное снижение количества анальгетиков, требующееся для обезболивания послеоперационного периода после сафенэктомии у пациентов, получавших детралекс. Схожие данные были получены во время российского мультицентрового исследования ДЕФАНС [26,27].
Заключая настоящий обзор необходимо отметить, что сохраняется много спорных вопросов, касающихся как патогенеза хронических заболеваний вен, так и методов их лечения. Не вызывают сомнений лишь ряд ключевых положений:
Литература: