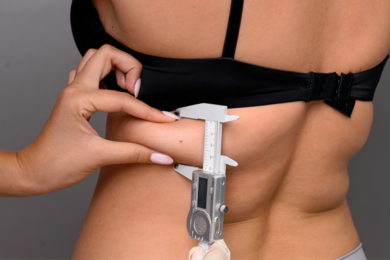
Как убрать висцеральный жир на животе у женщин после 45 лет
Висцеральный жир
Про подкожный жир мы хорошо знаем и боремся с ним разными способами, про ВИСЦЕРАЛЬНЫЙ жир, который скапливается не вокруг талии и бедер, а вокруг органов брюшной полости знают не все. Этот вид жира опаснее, чем обычный подкожный, и бороться с ним намного сложнее. Висцеральный жир важен для организма, он защищает внутренние органы, но его объем не должен превышать норму. Излишки висцерального жира провоцируют варикозное расширение вен, инфаркты, онкологические заболевания, нарушения гормонального фона, нарушение метаболизма, а превышение нормы блокирует потоки лимфы и крови к внутренним органам, ухудшается вентиляция лёгких.
Кроме того, именно из-за излишнего висцерального жира иногда живот некрасиво торчит, несмотря на правильное питание и тренировки. При излишке висцерального жира риск заболеть сахарным диабетом второго типа возрастает в 6 раз, гипертонией — в 4 раза.
К рискам относятся: сахарный диабет 2-ого типа, атеросклероз, ожирение, множественные проблемы с сердечно-сосудистой системой и т.д. Помимо всего вышеперечисленного, чрезмерное скопление висцерального жира нарушает нормальный гормональный фон человека. Вследствие чего, это приводит к ухудшению потенции, повышенному аппетиту, увеличению уровня инсулина в крови и тому подобным проблемам со здоровьем. Также, следует отметить еще одну опасность – жировой гепатоз. Это очень часто встречающаяся болезнь печени, которая подразумевает под собой ожирение печеночных клеток. К чему все это приводит? Это приводит к тому, что переработка инсулина в печени существенно тормозиться, вследствие чего увеличивается уровень жиров в организме. То есть, все эти осложнения способствуют еще большим проблемам, увеличению ожирения возникновению многих хронических болезней и так далее.
Единственный правильный выход из данной ситуации, это вовремя начать вести здоровый образ жизни и правильно питаться. Необходимо начать заниматься спортом, так как физические нагрузки благоприятно влияют на увеличение чувствительности к инсулину, восстанавливаются все жизненно важные обменные процессы в организме.
Запасы нутряного сала пополняются не только за счет пищевого жира, но и при злоупотреблении сладким. Благодаря биохимическому механизму углеводного шунта, позволяющему клеткам превращать глюкозу в жирные кислоты, ровно половина съеденного вами сахара оседает в виде висцерального жира.
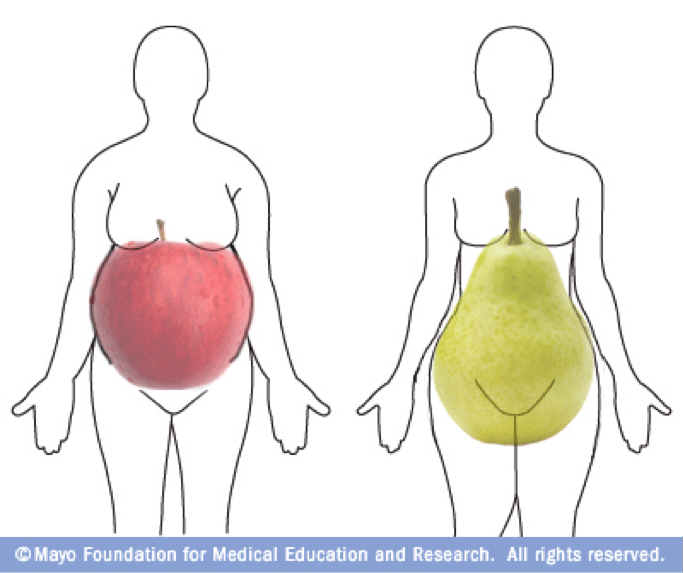
Генетики утверждают, что склонность к накоплению висцерального жира прежде всего генетическая, но образ жизни, естественно, тоже влияет на его уровень. В большинстве случаев причина образования висцерального жира банальна — малоподвижный образ жизни и чрезмерная калорийность питания. Внутренний жир откладывается преимущественно внутри брюшной полости, заметно выдавливая живот вперед и придавая фигуре шарообразную форму яблока.
Как убрать висцеральный жир?
Прежде всего нужно перейти на здоровое питание. Увеличить потребление растительной пищи, то есть ваш дневной рацион должен состоять на 70 % из овощей и фруктов.
Сократите потребление жиров животного происхождения (сливочное масло, жирная говядина или свинина) и аналогичных по структуре жиров растительного происхождения (пальмовое и кокосовое масла).
Полностью нужно отказаться от транс-жиров, которые используются при создании различных заменителей природных масел (так называемая спред продукция, дешевая имитация сливочного масла). Также эти масла часто используются для приготовления различной сдобы, тортов, печенья, для приготовления кондитерских изделий.
Пересмотреть свой рацион и исключить продукты с высоким гликемическим индексом. Такие продукты резко повышают содержание сахара в крови, что увеличивает синтез инсулина. А это прямой путь к образованию лишнего жирка на талии.
Постарайтесь снизить до минимума потребление алкогольных напитков. Замените обычный белый хлеб на хлебобулочные изделия из муки грубого помола. Введите в свой рацион продукты с большим содержанием клетчатки для очищения кишечника.
Забудьте про вредные перекусы в виде бутербродов с жирной колбасой. Орехи, сухофрукты, цитрусовые, сырые овощи и фрукты — незаменимая альтернатива вредным бутербродам.
И самое главное — найдите время для регулярных физических нагрузок. Самое неприятное это то, что приседания, наклоны туловища или качание пресса малоэффективны для сжигания внутренней жировой ткани.
Сжечь висцеральный жир могут только активные физические нагрузки, а именно — бег, плавание, езда на велосипеде, игра в футбол, большой теннис.
Главный враг внутреннего жира — активность. Больше двигайтесь, соблюдайте правила здорового питания и жир будет таять день ото дня как мороженное в летний день.
Как быстро худеет человек?
Хорошая новость заключается в том, что висцеральный жир — самый легкий для сжигания. Поскольку он набирается при действительно малоподвижном образе жизни и чрезмерной калорийности питания, при нормализации рациона и умеренных тренировках организм крайне быстро от него избавляется.
Недельная потеря веса в 0,5 кг — вполне достижимый результат при достаточном уровне мотивации. Важно и то, что избавление от внутреннего жира резко и существенно преображает человека — появляется приятное ощущение легкости, исчезает отдышка, перестают отекать ноги.
Сформированные в отсутствии физических нагрузок запасы висцерального жира отличаются малым количеством капилляров. По сути, это инертная масса, которую организм даже не пытается использовать для энергетического обмена. Для того, чтобы «переучить» его, потребуются регулярные тренировки.
Под воздействием аэробных и кардионагрузок средней интенсивности кровоток в жировой ткани постепенно повышается, в результате чего организм начинает использовать висцеральный жир как источник энергии — что и приводит к его плавному сжиганию. Причем, процесс ускоряется со временем. Для успешного сжигания висцерального жира рекомендуется выполнять 2-4 кардиотренировки в неделю, по 45-60 минут каждая. По прошествии одного-двух месяцев и успешного достижения первых результатов вы можете постепенно переходить к силовым упражнениям и начинать тренировать мышцы живота. Плоским ваш живот сделает только правильное питание с дефицитом и тренировки.
Желаем вам здоровья!
Заведующий кафедрой функциональной диагностики Ушакова Л.Ю.
Лечение ожирения у женщин
С проблемой лишнего веса сталкиваются множество женщин во всем мире. Согласно статистике от ожирения страдают 14% жителей планеты, большая часть – женщины старше 30 лет. Избыток веса приводит не только к плохому качеству жизни, но и ряду сопутствующих заболеваний. Рано или поздно вызывает осложнения, часть из которых относится к угрожающим жизни.
Причины ожирения у женщин
В 90% случаев причиной избыточного веса является обычное переедание, что вызывает первичное алиментарное ожирение. Возникает дисбаланс между количеством энергии, поступающей с пищей, и той, которую тратит организм. Неизрасходованные калории преобразуются в жир, скапливающийся в жировых депо – подкожной клетчатке, сальнике, внутренних органах и т.д.
Ожирение у женщин имеет и другие причины:
Вес человека находится под нейрогуморальным контролем. За выраженность пищевой мотивации, то есть чувства насыщения и голода, отвечает гипоталамус. В связи с этим причиной ожирения могут стать нарушения функции центральной нервной системы, инфекционные заболевания, черепно-мозговые травмы.
У людей с ожирением в 2 раза чаще встречается гипертоническая болезнь, в 4 раза – ишемическая болезнь сердца, стенокардия. Даже грипп и ОРВИ протекают тяжелее и длительнее, часто сопровождаясь осложнениями.
Типы ожирения у женщин
В зависимости от того, где располагаются жировые накопления, выделяют несколько типов ожирения:
Степень ожирения рассчитывают с учетом веса и роста, что называется индексом массы тела (ИМТ). Показатели представлены в таблице.
| Индекс массы тела (вес/рост в см) | Физическое состояние |
| Менее 18.5 | Дефицит массы тела |
| 18.5-24.9 | Норма |
| 25-29.9 | Избыток веса (предожирение) |
| 30-34.9 | Ожирение 1-й степени |
| 35-39.9 | Ожирение 2-й степени |
| Свыше 40 | Ожирение 3, 4-й степени |
У женщин, для которых характерен ИМТ от 30, часто обнаруживаются опасные осложнения избыточной массы тела, которые требуют комплексного лечения. Ожирение 3-й и тем более 4-й степени приводит к заболеваниям, которые несут угрозу жизни. Чем раньше женщина предпримет меры по борьбе с избыточными жировыми отложениями, тем меньше вероятность опасных патологий.
Как лечить ожирение
Методы избавления от избыточных килограммов зависят от причины их возникновения и ИМТ. Соблюдение диеты, определенная физическая нагрузка рекомендуются всем пациентам. Медикаментозная терапия, хирургическое лечение показано больным с высоким ИМТ.
Диетотерапия
Изменение рациона рекомендуется всем без исключения, вне зависимости от причины ожирения. Поскольку болезнь преимущественно связана с избытком калорий, необходимо ограничить количество жиров, соли, легкоусвояемых углеводов, жидкости. Важно также правильно распределять поступление калорий в течение суток.
Завтрак должен быть самым калорийным, так как в первой половине дня преобладают процессы распада жира. Ближе к вечеру в основном идет накопление жировых клеток, поэтому ужин должен быть максимально легким. Эффективность гипокалорийной диеты отмечается только при постоянном ее соблюдении.
Физические нагрузки
Для уменьшения массы тела, кроме правильного питания, необходима физическая активность. Начинать нужно с легких упражнений, чтобы резко не нагружать организм. Следует отдать предпочтение плаванию, бегу трусцой, езде на велосипеде или велотренажере, аэробным упражнениям.
Тяжелые нагрузки лучше исключить, тем более при высоком ИМТ, поскольку такие упражнения могут негативно отразиться на состоянии позвоночника, суставов. Физическая нагрузка должна быть адаптирована к возможностям организма, поэтому подбором комплекса упражнений должен заниматься специалист. Он учтет физические данные, сопутствующие заболевания и подберет оптимальную нагрузку.
Медикаментозная терапия
Лечение лекарственными препаратами помогает получить кратковременный эффект. Если после курсового приема человек не изменит образ жизни, вес быстро возвращается обратно. Медикаментозная терапия, как правило, показана при ИМТ свыше 30 либо при полном отсутствии эффекта от диеты в течение более 12 недель.
Пациентам назначают препараты, которые помогают уменьшить или контролировать вес. Они направлены на снижение чувства голода, ускорение насыщения, что уменьшает количество потребляемой пищи. Однако лекарства имеют побочные эффекты и могут давать аллергические реакции, привыкание. Есть группы препаратов, усиливающих обмен веществ в организме, блокирующих калории. Если ожирение сопровождается патологиями эндокринных желез, то эндокринолог назначает гормональную терапию с учетом анализа крови на гормоны.
Назначение медикаментозной терапии не означает, что больше не нужно придерживаться диеты, активного образа жизни. Они всегда входят в комплексное лечение ожирения как у женщин, так и у мужчин.
Хирургическое лечение
Если нет результата от консервативных методов лечения ожирения у женщин или возникают осложнения из-за избытка веса, решают вопрос об оперативном вмешательстве. Решением проблемы ожирения занимается бариатрическая хирургия, которая преследует 2 основные цели: уменьшить объем потребляемой пищи и снизить всасывание питательных веществ в кишечнике. Это не волшебный способ быстро сбросить вес, хирурги лишь подталкивают человека к новому образу жизни, поэтому результат операции зависит и от пациента.
Не стоит путать бариатрию и пластическую хирургию, цель которой просто удалить накопления жировой ткани в определенных зонах с помощью липосакции, абдоминопластики. Показаниями к проведению бариатрической операции являются: абдоминальное ожирение, ИМТ более 40 либо выше 35, если ожирение у женщины привело к осложнениям из-за избытка веса (сахарному диабету, бесплодию, ретинопатии, нефропатии и др.).
Все бариатрические способы лечения женщин от избыточного веса дают результат. В течение первых 1,5-2 лет они теряют 60-70% лишних килограммов при соблюдении всех рекомендаций врача. Чтобы добиться снижения веса, бариатрические хирурги используют следующие операции:
После операций улучшаются обменные процессы, нормализуются показатели крови, стабилизируется течение сахарного диабета и других заболеваний, возникших из-за избыточных накоплений жира. У многих женщин на фоне ожирения диагностируется бесплодие, а после лечения им удается забеременеть.
Профилактика
Чтобы не допустить накопления избыточной массы тела, женщины должны ежедневно придерживаться следующих рекомендаций:
Главное – выработать правильные привычки, которые со временем станут соблюдаться сами по себе. Особенно это важно для женщин из группы риска, то есть которые по ИМТ превышают норму.
Хирургический метод лечения ожирения является самым эффективным способом избавления от избытков жировых отложений, если есть показания к проведению. Достаточно одной операции, чтобы потерять вес и добиться перехода в ремиссию многих заболеваний, связанных с ожирением.
Абдоминальное ожирение – это заболевание, сопровождающееся отложением избыточного жира в области туловища и внутренних органов. Основные признаки – окружность талии больше 100 см, систематическое переедание, тяга к сладкому, усиленная жажда. Нередко определяется артериальная гипертензия, синдром апноэ во сне, апатия, сонливость, быстрая утомляемость, хронические запоры и другие нарушения пищеварения. Диагностикой занимается эндокринолог, применяется клинический опрос, осмотр с измерением окружности талии, расчетом ИМТ. Лечение включает соблюдение диеты, регулярные физические нагрузи, дополнительно назначается медикаментозная терапия.
МКБ-10
Общие сведения
Абдоминальное ожирение также называют центральным, висцеральным, ожирением по мужскому типу и ожирением типа «яблоко». В МКБ-10 оно отнесено к категории «Болезни эндокринной системы, расстройства питания и нарушения обмена веществ». Проблема лишнего веса известна со времен Гиппократа, однако успехи в лечении этого заболевания весьма скромны, а эпидемиологические показатели постепенно увеличиваются.
Последний факт связан с развитием пищевой промышленности, нездоровыми привычками в питании и малоподвижностью людей. По данным ВОЗ, избыточную массу тела имеет 30% населения планеты. Абдоминальному типу ожирения больше подвержены мужчины, в последние десятилетия увеличивается распространенность данной патологии среди детей и подростков.
Причины
По этиологическому признаку ожирение бывает алиментарно-конституциональным и симптоматическим. Первый вариант встречается гораздо чаще, обусловлен наследственностью и образом жизни человека. По клиническому опыту врачей, набор лишнего веса на базе эндокринной и иной патологии – менее распространенное явление. Перечень причин абдоминального ожирения включает следующие пункты:
Патогенез
В большинстве случаев абдоминальное ожирение по механизму происхождения является экзогенно-конституциональным. В основе заболевания лежат наследственные факторы, регулярное переедание и недостаточная физическая активность. Избыточное потребление пищи приводит к повышению концентрации глюкозы в крови и развитию гиперинсулинемии – усилению производства инсулина, стимуляции аппетита, активации липосинтеза. Таким образом, формируется порочный круг, способствующий увеличению потребления пищи.
Возникновение чувства голода и насыщения зависит от активности вентролатерального и вентромедиального гипоталамических ядер. Активность центра голода контролируется дофаминергической системой, центр сытости функционирует согласно адренергической регуляции. При развитии абдоминального ожирения определяются первичные либо вторичные (экзогенные) отклонения во всех звеньях нейроэндокринной регуляции – в поджелудочной железе, гипоталамусе, гипофизе, щитовидной железе, надпочечниках и половых железах.
Классификация
В практике общения врачей и пациентов складывается стихийное разделение абдоминального ожирения на первичное, алиментарное и вторичное, спровоцированное эндокринным или иным заболеванием, приемом лекарств. Первый тип более распространен, обусловлен питанием и характером физической активности больного, требует приложения волевых усилий для выздоровления.
Во втором случае необходимо лечение основной болезни, ответственность за положительный исход перекладывается пациентом на врача, действие препаратов. В клинической эндокринологии существует и более сложная клинико-патогенетическая классификация, согласно которой выделяют 4 формы ожирения:
Симптомы абдоминального ожирения
Ключевой признак заболевания – избыточное скопление жировых отложений в районе живота, верхней половины туловища. Силуэт пациента становится округлым, отсюда распространенное название такого типа ожирения – яблоко. Обхват талии мужчин превышает 94 см, женщин – 80 см. При этом ИМТ может оставаться в пределах нормы, потому что в других частях тела жировая прослойка нормальная или гипотрофированная, мышечная ткань слаборазвитая.
Рацион состоит из высококалорийных продуктов. Пищевое поведение характеризуется частыми перекусами, обильными ужинами, приемом пищи ночью, злоупотреблением сладостями, копчеными и жареными блюдами, слабоалкогольными напитками. Нередко пациенты не замечают или неправильно оценивают высокую калорийность питания: не учитывают случайные перекусы, добавление жирных соусов, способ приготовления пищи (фритюр, обычная жарка).
Другая характерная особенность больных – переоценка своей повседневной активности. У многих существует низкая толерантность к физическим нагрузкам – недостаточная тренированность организма, неспособность выполнять упражнения на развитие выносливости и мышечной силы. Это способствует формированию энергосберегающего режима активности. Люди с ожирением отказываются от ходьбы в пользу передвижения на транспорте, не участвуют в командных играх либо остаются в них малоподвижными, избегают домашней работы, требующей физических усилий (мытье полов, уборка).
Часто у пациентов наблюдаются нарушения со стороны других систем организма. Ожирению сопутствует артериальная гипертония, ишемическая болезнь сердца, сахарный диабет 2 типа и его осложнения, синдром обструктивного апноэ сна, желчнокаменная болезнь, запоры, синдром поликистозных яичников, мочекаменная болезнь, остеоартроз. Расстройства нервной системы проявляются апатией, сонливостью, быстрой утомляемостью. Пациенты жалуются на депрессию, повышенную тревожность, проблемы в общении, чувство неуверенности и комплекс неполноценности, связанный с лишним весом.
Осложнения
У людей с центральной формой ожирения повышается вероятность сахарного диабета второго типа, который возникает в результате нарушения толерантности к глюкозе, появления стабильной гиперинсулинемии, артериальной гипертонии. Большинство осложнений связаны с метаболическим синдромом, для которого характерны гипергликемия, неправильный углеводный обмен, дислипидемия. На фоне обменных нарушений формируются атеросклеротические бляшки на стенках кровеносных сосудов.
У женщин абдоминальное ожирение провоцирует гормональную дисфункцию, в частности – ведет к усилению активности надпочечников, вырабатывающих андрогены. Это проявляется ростом волос на лице, груди и спине (мужской тип). На поздних стадиях ожирения диагностируется бесплодие, у мужчин – ухудшение потенции, нарушение репродуктивной функции.
Диагностика
Обследование пациентов проводится врачом-эндокринологом. В процессе дифференциальной диагностики и выявления сопутствующих заболеваний принимают участие другие специалисты – кардиолог, невролог, врач функциональной диагностики, лаборанты. Комплекс процедур включает:
Лечение абдоминального ожирения
При вторичном или симптоматическом ожирении требуется терапия основного заболевания. Значительная часть пациентов имеет алиментарно-конституциональный тип болезни, при котором наиболее важна коррекция образа жизни – изменение пищевых привычек, введение регулярной физической активности. Схема лечения составляется индивидуально эндокринологом, диетологом, спортивным инструктором. Учитывается степень ожирения, наличие у больного тяжелых соматических патологий (ИБС, остеоартроза, диабета и других). Программа может включать:
Прогноз и профилактика
Соблюдение двух основных назначений врача – диеты и усиления двигательной активности – позволяет справиться с абдоминальным ожирением в подавляющем большинстве клинических случаев. Профилактика включает посещение диспансерных обследований, умеренное употребление пищи, регулярные занятия спортом. Людям с предрасположенностью к полноте рекомендуется ограничить высокоуглеводную и жирную пищу, увеличить количество овощей, фруктов, постного мяса и молочных продуктов, отказаться от еды за 3 часа до сна, ежедневно выделять время для пеших прогулок, утренней гимнастики, а 2-3 раза в неделю – для занятий спортом.
Как увеличить сжигание жира на животе?
Девушки мечтают иметь идеальную фигуру, но борьба с жиром на животе — сложная задача. Эта зона требует особого к себе внимания — отложения неподатливы, и нужно приложить усилия, чтобы от них избавиться. Если вы полны решимости обрести тонкую талию, вам потребуется терпение и организованность. Воздействовать на проблему нужно комплексно — тогда вы не только сможете похвастаться стройной фигурой, но и укрепите здоровье.
Какой бывает жир и почему он накапливается?
Можно выделить основные причины, которые способствуют накоплению жировых отложений в области живота:
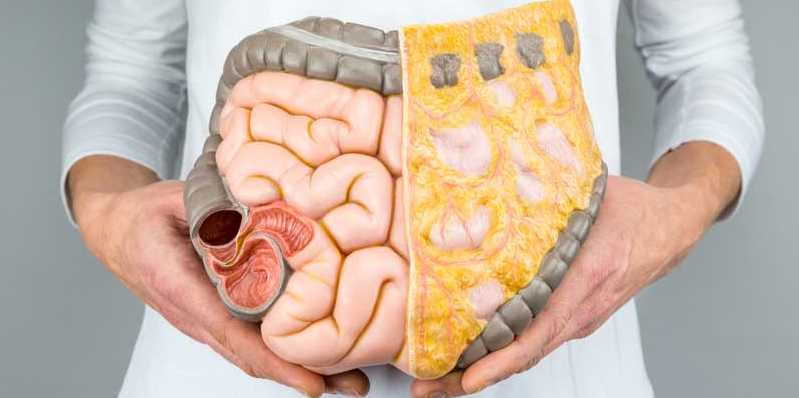
Жир на животе делится на два типа: висцеральный и подкожный. Последний — мягкий, он находится вокруг талии, сразу под кожей. Он представляет собой жировые клетки, которые организм не успел сжечь. Висцеральный ─ обрамляет внутренние органы и находится намного глубже.
Чтобы определить, сколько в вашем организме висцерального жира, проведите небольшой тест. Лягте на спину и посмотрите на живот. Жир, который расплющивается — это подкожный. Проведите пальцем по направлению от лобковой кости к пупку, слегка надавливая. Если есть висцеральный жир, он будет выпирать — в этом случае нужно немедленно действовать.
Правила тренировки
Один из самых эффективных способов сжечь жир на животе — кардиотренировки. Во время занятий идет нагрузка на весь организм, активно работают легкие и сердце. Тренировка должна длиться около 45 минут, чтобы отложения успели «раствориться». Хотя бы один раз в неделю делайте выходной — организм отдохнет и восстановится.
Проводите высокоинтенсивные тренировки — они сжигают жир эффективнее. Усиленную нагрузку и быстрый темп во время занятий организм расценивает как стрессовый фактор, поэтому увеличивается выработка гормонов катехоламинов. Они способствуют избавлению от накопившихся жировых отложений.
Не нужно полностью отказываться от занятий в устойчивом темпе. Они тренируют выносливость, повышают стрессоустойчивость. После 20 минут занятий в высоком темпе организм начинает искать источники топлива и сжигает жир.
Практикуйте интервальные занятия. Выполняйте энергичное упражнение 15 секунд, а затем чередуйте его с менее интенсивным. В паузе можно 10-15 секунд прыгать на скакалке, бежать на месте, крутить хулахуп.
Выполняйте упражнения на проработку мышц брюшного пресса, грудной и поясничной области. В результате наращивания мышечной силы организм начнет сжигать жиры. Можно делать наклоны, приседания, отжимания, подойдет йога, пилатес. Тренировку нужно проводить не реже трех раз в неделю — это поможет добиться хорошего результата.
Руководство к действию
Выиграть борьбу с жиром поможет комплексный подход. Не ленитесь регулярно тренироваться и пересмотрите свой образ жизни.
Питание
Уделите внимание своему рациону питания. Обязательно нужно включить белок — он поможет быстрее укрепить мышцы. Кушайте рыбу, нежирное мясо — можно варить, тушить, запекать, но не жарить. Включите в рацион зеленые листовые овощи, фрукты.
Не злоупотребляйте углеводами — они увеличивают жировую прослойку. Откажитесь от мучных и макаронных изделий, хлеба, риса. Пейте не меньше 2,5 литров воды в день.
Не нервничайте и высыпайтесь
Когда уровень стресса растет, усиливается выработка гормона кортизола. Он стимулирует аппетит и способствует накоплению жира.
Хроническое недосыпание замедляет выработку инсулина. Это ведет к тому, что организм накапливает калории, а не сжигает их.
Важно соблюдать режим сна. Организм женщины, которая ложится спать и просыпается приблизительно в одно и то же время, привыкает к определенному графику. Дефицит сна и отсутствие режима способствуют выработке «гормона голода» — велика вероятность переедания в течение дня.
Чаще гуляйте
Прогулка после еды снижает уровень сахара в крови. Старайтесь прогуливаться 5-10 минут каждый час — такая умеренная активность полезна для здоровья. Организм получит «дозу» кислорода, улучшится работа внутренних органов. Если вы страдаете метеочувствительностью, самочувствие скорее придет в норму. Хотите избавиться от жировых отложений в области живота — чаще ходите пешком.
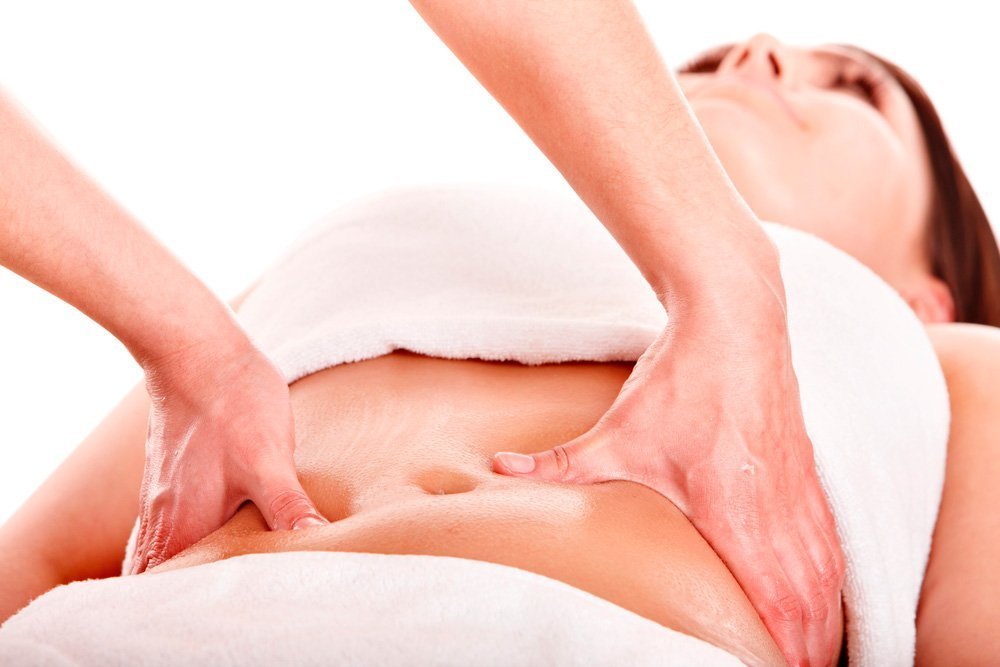
Массаж
Массаж живота помогает подтянуть кожу, усиливает кровообращение и избавляет от жира. Его можно делать прохладной струей из душа или защипывать кожу пальцами по часовой стрелке. Эффективен и медовый массаж. Нанесите натуральный мед на область живота и массируйте ритмичными похлопывающими движениями.
Массаж можно делать не раньше, чем через два часа после еды. В конце процедуры нанесите на кожу косметическое средство с липолитическим эффектом.
Чтобы быстро убрать жировые отложения и привести тело в равновесие, нужно вести здоровый образ жизни, отказаться от вредных привычек. Ограничьте употребление алкоголя, кофеиносодержащих напитков. Держите уровень стресса под контролем, позаботьтесь о полноценном сне и чаще ходите пешком.
Очень сложно встретить женщину, которая не мечтает о тонкой талии. Но, к сожалению, не все девушки могут похвастаться отсутствием жира в этой области. Чтобы решить проблему, требуется комплексный подход, терпение и упорство.
Если вы хотите иметь подтянутый живот, начните с питания. Ваш рацион должен быть сбалансированным, кушать нужно 5-6 раз в день, но маленькими порциями. Основа вашего меню — продукты, богатые растительными волокнами. Отдайте предпочтение овощам, фруктам, злакам и отрубям. Забудьте о вредной пище и сладкой газировке.
Избавиться от жира на животе практически невозможно без физических упражнений. Полезна быстрая ходьба, езда на велосипеде, плавание, аэробика. Тренировки должны длиться не менее 40 минут, так как отложения начинают сжигаться после 20 минут занятий. Во время тренировки напрягайте мышцы, но следите за тем, чтобы не было дискомфорта.
Регулярно качайте верхний, нижний и боковой пресс. Эффективны приседания — они помогают избавиться от накопившегося жира. Помните, что в борьбе с отложениями самое важное — это настойчивость и самодисциплина.
МРТ определение висцерального жира и программа снижения веса
В современном мире проблема ожирения не является новостью. К сожалению, такая патология встречается все чаще, как у молодых людей, так и у людей в возрасте. Ожирение является самостоятельным хроническим заболеванием с высоким риском сердечно-сосудистых, метаболических и других осложнений.
Почему висцеральный жир — опасный для здоровья? Когда пора бить тревогу и начинать следить за своим питанием? Как избавиться от висцерального жира? К чему все таки может привести большое количество жира в организме у человека?
Важнейшими проявлениями ожирения являются сахарный диабет, сердечно-сосудистая патология, заболевания опорно-двигательной системы, некоторые формы рака и другие заболевания, приводящие к потере трудоспособности и сокращению продолжительности жизни, и к значительному ухудшению качества жизни в целом.
Одним из важных показателей ожирения является объем висцерального (внутреннего) жира.
Прим. Большое количество висцерального жира в организме связывают с развитием рака молочной железы, колоректальным раком, сердечных заболеваний, деменции. До конца непонятно, как слабоумие связано с жиром. Возможно, дело в гормоне лептине — вырабатывается белым жиром — и его отрицательным влиянием на мозг. Так считает Рейчел Витмер, кандидат медицинских наук, научный сотрудник отдела исследований в The Kaiser Permanente в Окланде (штат Калифорния).
Эффективные методы лечения с применением ПЭТ КТ и молекулярно генетических исследований для точечного поражения злокачественной опухоли. Забота и детальный контроль на каждом этапе.
Что такое висцеральный жир?
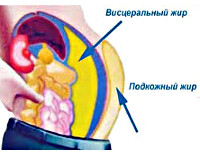
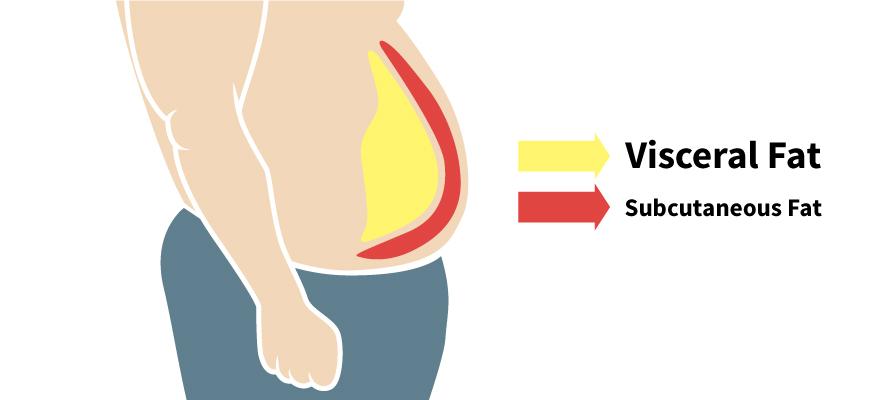
Висцеральный (глубинный, абдоминальный, внутренний) жир — это один из видов жировых отложений, который скапливается не в подкожных слоях организма, а вокруг жизненно важных органов брюшной полости.
Данный вид жировых отложений опаснее, чем обычный подкожный жир, а бороться с ним значительно сложнее.
Чаще всего внутренний жир откладывается преимущественно на животе, придавая фигуре шарообразную форму яблока. Также следует пояснить, что висцеральный жир важен для организма, он защищает наши внутренние органы, но его объем не должен превышать норму.
Излишки висцерального жира провоцируют:
При излишке висцерального жира риск заболеть сахарным диабетом второго типа возрастает в 6 раз, гипертонией — в 4 раза.
Склонность пациента к накоплению висцерального жира прежде всего генетическая, однако образ жизни имеет значительное влияние на его уровень в организме. Во многих случаях причина образования висцерального жира — малоподвижный образ жизни и чрезмерная калорийность питания.
Висцеральный жир считается активным. Это значит, что при активном похудении будет происходить переход жирных кислот из висцерального жира в печень. Этот процесс должен быть контролируемым. В противном случае есть высокий риск осложнений (жировой дегенерации печени, прогрессирования атеросклероза).
Откуда берется избыток висцерального жира в организме?
У женщин после менопаузы, независимо от строения фигуры и генетической предрасположенности, резко снижается выработка эстрогена, и вероятность возрастания висцеральной жировой ткани увеличивается в разы.
Получается, что пациенты с гормональным дисбалансом, нарушением метаболизма и сидячим образом жизни в группе риска.
Как оценить количество висцерального жира в организме?
Чтобы оценить количество висцерального жира в организме, первое, это необходимо определить соотношении талии к бёдрам. Измерьте обхват талии и бёдер в самой широкой точке. Затем разделите показатель окружности талии на показатель обхвата бёдер. Если число больше 1,0 у мужчин и 0,85 у женщин, то уровень жира слишком высокий.
Стартовый клинический метод это антропометрия, которая включает в себя измерение следующих показателей пациента:
Однако антропометрические методики при диагностике ожирения имеют ряд недостатков, таких, как:
В отдельных случаях, часто необходима точная диагностика состояния жировой ткани, это те случаи, когда помимо ожирения, у пациента имеются еще и сопутствующие патологии.
Специалисты нашей клиники считают, что самый надежныый метод количественного и качественного анализа жировой ткани является МРТ-исследование. Это абсолютно безопасный метод визуализации жировой ткани и возможность измерения на любом уровне. На МР-изображениях будут четко видны места скопления висцерального жира. Ни один другой метод не обладает такой высокой точностью при измерении различных типов жировой ткани.
ПРИМЕР МР-ИЗОБРАЖЕНИЙ ПРИ МРТ-ИССЛЕДОВАНИИ ВИСЦЕРАЛЬНОГО ЖИРА
Как убрать висцеральный жир?
Чрезмерное накопление висцерального жира ведёт к тому, что жировые клетки не справляются с таким количеством жира и он попадает в виде холестерина, триглицеридов и липопротеидов в кровь пациента. Это и является самой первой проблемой, которая вызывает у пациента проблемы сердечно-сосудистой системы (атеросклероз, инфаркты, инсульты), а также ожирение внутренних органов.
ВНИМАНИЕ! Помимо вышеупомянутого, пациент может поиметь такие патологии, как жировой гепатоз, развитие метаболического синдромы, подагры и многие другие нарушения в организме.
В медицинском центре «Томография» разработана программа коррекции массы тела:
Этап №1. ПОДГОТОВИТЕЛЬНЫЙ.
На данном этапе важно уточнить выраженность избыточной массы тела, определить тип ожирения, особенности распределения жира, гормонального статуса и наличие сопутствующей патологии. От этого будет зависеть эффективность мероприятий, направленных на коррекцию веса.
Подготовительный этап включает в себя:
Этап 2. АНАЛИЗ ЖИРОВОЙ ТКАНИ С ПОМОЩЬЮ МРТ.
Определение уровня висцерального жира в организме. Количественная оценка площади, занимаемой висцеральной жировой тканью на определенном уровне, измеренная на одном срезе.
Площадь висцерально-жировой ткани более 110см2 у женщин и более 131 см2 у мужчин указывает на высокий риск сердечно-сосудистых заболеваний. Величина более 100см2 не зависимо от пола сопряжена с повышенным риском ССЗ.
Данный метод позволяет:
Этап №3. АКТИВНОЕ СНИЖЕНИЕ ВЕСА.
Все лечебные мероприятия по лечению ожирения преследуют несколько направлений:
1. Диета (сбалансированный пищевой рацион), формирование правильных пищевых привычек и пищевого поведения;
2. Физическая активность. Составление индивидуального плана физических упражнений;
3. Медикаментозная коррекция выявленной патологии (инсулинорезистентность, гипотиреоз, психологические или психосоматические факторы);
4. Работа с психологом для уточнения эмоционально-личностных особенностей пациента, выявления возможных психологических проблем, определения специфики пищевого поведения.
Этап №4. ПОДДЕРЖАНИЕ И КОНТРОЛЬ ДОСТИГНУТЫХ РЕЗУЛЬТАТОВ.
Эпизодические для профилактики рецидивов контрольные визиты к врачу диетологу-эндокринологу для оценки состояния и получения дополнительных рекомендаций.
Разработанный план по коррекции массы тела ставит основной задачей диагностику метаболического статуса пациента и разработку максимально полной программы по сопровождению пациента в период активного снижения веса и последующей поддержки полученных результатов.
Липосакция живота ручным методом
Содержание
Избавиться от висцерального жира, как известно, сложнее, чем от любого другого. Девушки могут мучать себя диетами, физическими нагрузками, терять вес, но небольшой животик все равно остается. Ручная липосакция (липопластика) – это эффективный безоперационный способ избавления от жировых отложений в проблемных участках. Специалист проводит массаж живота, разбивая подкожный жир, подправляет контуры тела.
Как работает ручная липосакция?
Процедура представляет собой интенсивный массаж глубокого воздействия. Специалист разминает проблемную зону в течение 1-3 часов. Суть ручной липосакции в том, чтобы максимально усилить приток крови к животу, размять подкожно-жировую прослойку, разрушить жировые клетки и фиброзные прослойки.
Как известно, в первую очередь, худеют те участки тела, в которых лучше кровообращение. После массажа в течение 4 недель происходит выведение жировых клеток из области живота вместе с токсинами. Клиенты замечают, как постепенно в течение месяца живот становится более плоским и подтянутым. Данная процедура не уступает по эффективности хирургической липосакции.
Клиенты, которые решились на ручную липосакцию, могут рассчитывать на следующие результаты:
Также многие клиенты после массажа отмечали общее улучшение самочувствие. Появлялась бодрость, повышалась работоспособность.
Результат зависит от индивидуальных особенностей организма, а также питания и физической активности. При соблюдении всех норм и правил можно добиться заметного уменьшения объемов талии.
Преимущества ручной липосакции живота
Многие утверждают, что похудеть локально невозможно, нужно терять общую массу, чтобы убрать живот. Это касается упражнений и физических нагрузок, но такая процедура, как ручная липосакция, способна справиться с локальными жировыми отложениями. Массаж разбивает их, способствует подтягиванию кожи в этих областях, улучшению кровообращения, поэтому живот выглядит гораздо более подтянутым и аккуратным.
Не все решаются на хирургическую липосакцию, так как процедура сопряжена с большими рисками. Ручная липосакция имеет множество преимуществ по сравнению с операционным вмешательством:
С помощью ручной липосакции можно бороться даже с фиброзным жиром. Это самый проблемный вид жировой ткани, который просто невозможно устранить другими способами.
Однако стоит помнить, что это не единственный метод похудения, а коррекция тела. Если у пациента ожирение, перед массажем он должен приблизить свой вес к норме, а также соблюдать диету и заниматься физическими упражнениями. Одним только массажем невозможно вылечить тяжелое ожирение.
Есть также некоторые особенности процедуры, которые стоит учитывать. Такой интенсивный массаж не может быть приятным. Он сопряжен с болезненными ощущениями. Проводить сеансы массажа нужно регулярно, чтобы получить устойчивый результат.
Одна из разновидностей ручной липосакции – липосакция бедер.
У данной модели проведена одна процедура ручной липопластики на правое бедро. Результат через 2 месяца
Показания и противопоказания
Показаниями являются жировые отложения в области живота. Если вам не нравится ваш живот, вы можете рассмотреть массаж как вариант коррекции.
Не рекомендуется проводить ручную липосакцию живота при наличии следующих противопоказаниях:
Определенную опасность представляют тромбозы и тромбофлебиты. Если сосуды слишком хрупкие, после массажа будут оставаться заметные гематомы.
Процедуру не проводят до 20 лет и после 40 лет. После сеанса массажа возможно покраснение кожи, отечность. Это нормальное явление. Оно пройдет в течение недели. Также может появиться тошнота и чувство горечи во рту. Чтобы улучшить свое состояние, после сеанса пейте больше чистой воды. Желательно воздерживаться от активных физических упражнений первую неделю после сеанса. Чем больше организм отдыхает, тем быстрее он восстанавливается.
Как проводится ручная липосакция?
Ручная липосакция проводится поэтапно. Первые 2-3 сеанса специалист будет прорабатывать только одну конкретную зону, например, правый или левый бок.
Процедура включает в себя несколько этапов:
Количество сеансов определяется индивидуально. Это зависит от объема жировых отложений и скорости метаболизма.
Между первым и вторым сеансом проходит не менее месяца на одну зону. Общее количество сеансов – от 1 до 3. Если соблюдать правила здорового питания и не забывать про физическую активность, будет достаточно 1 – 3 сеансов.
Это не самая простая процедура и она требует определенных навыков. Нужно выбирать только проверенных специалистов. Студия массажа Shafran предлагает свои услуги по проведению ручной липосакции живота по цене 14 000 за 1 сеанс (2-3 часа),
Как убрать жировые отложения на животе
Из-за чего может появиться лишний жир на животе?
Из-за несбалансированного питания
В области живота сосредоточены так называемые жировые ловушки. Как только человек начинает вести малоподвижный образ жизни и употреблять несбалансированную пищу, не израсходованные калории начинают откладываться в виде жира в таких ловушках.
Также переизбыток насыщенных жиров в рационе может привести к накоплению висцерального жира вокруг внутренних органов.
После беременности и родов
Если после беременности и рождения ребенка живот не приходит в норму, значит произошел диастаз прямых мышц живота. Это означает, что внутренние края этих мышц, расположенных вдоль живота и расходящихся во время беременности, не соединились вновь.
К тому же во время вынашивания ребенка у большинства женщин изменяется гормональный фон, что приводит к набору лишних килограммов.
Если живот похож на «пивной животик», но человек при этом совсем не злоупотребляет алкоголем, значит все дело в частых стрессовых ситуациях.
Длительный хронический стресс вызывает повышение уровня кортизола, который, в свою очередь, повышает уровень инсулина – гормона, который блокирует ферменты, отвечающие за расщепление жиров. В этом случае, даже если вы едите здоровую пищу, ваше тело все равно будет удерживать жир.
Из-за увлечения алкоголем
Алкогольные напитки полны калорий – от 180 до 500 на напиток. Особенно много их в крепких напитках. Да и пиво в больших количествах ни к чему хорошему не приведет.
Главный совет, который даст любой диетолог или нарколог: употреблять алкоголь нужно как можно реже и как можно меньше.
Что поможет убрать лишний жир на животе?
Безоперационная липосакция (липолиз) Ульфит (Unfit)
Ульфит-терапия проводится без какого-либо кардинального вмешательства в организм.
У нее минимум противопоказаний и ограничений.
Она проводится в любое время года.
Подходит для пациентов всех возрастов и с различной степенью жировых отложений.
Процедура при необходимости проводится под аппликационной анестезией, не требует реабилитационного периода. То есть сразу же после процедуры можно заниматься необходимыми делами.
Безоперационная липосакция Целлу Программ (Cellu Program)
Целлу программ (Cellu Program) – еще одна ультразвуковая система, но появившаяся гораздо раньше Ульфита. Сегодня она очень популярна во всем мире.
Важно!
Используемый в аппарате ультразвук нормализует работу нервной и эндокринной систем организма. А когда эти важнейшие системы в норме, нормализуется и обмен веществ. Лишние килограммы перестают появляться, человек чувствует легкость и прилив сил.
В результате нормализации обмена веществ начинается последовательное снижение количества внутреннего жира. Одновременно происходит очистка сосудов от холестерина, что снижает риск развития инсультов и инфарктов.
Используемый в аппарате расфокусированный ультразвук воздействует исключительно на жировые клетки и не оказывает воздействия на кровеносные сосуды и нервные окончания. Поэтому процедура безопасна. Болезненных ощущений тоже не будет. Исключен риск инфицирования и повреждения верхних слоев кожи. После процедуры пациент сразу же возвращается к своим ежедневным делам.
Хороших результатов можно добиться у пациентов с различным объемом жировой ткани и индексом массы тела. С помощью Целлу Программ можно избавиться даже от очень объемных жировых отложений.
Это – прицельная проработка мышц и подтяжка кожи.
Миостимуляции проводятся на эксклюзивном аппарате VIP Line. Подача электрических импульсов вызывает напряжение отдельных мышц без изменения их длины (растягивания).Система VIP Line прорабатывает мышцы в двух режимах. Один соответствует аэробным упражнениям, второй – анаэробным.
Аэробные нагрузки сопровождаются повышенным потреблением кислорода, ускорением обменных процессов и липолизом – сжиганием жировых отложений. Анаэробные нагрузки не задействуют жировые ткани, но интенсивно «накачивают» мышцы.
Схожая с Изоджей методика, только она направлена на скручивание мышц. Нужно это не только для того, чтобы вызвать их напряжение, но и чтобы удалить избыточную межклеточную жидкость. Это особенно хорошо в тех случаях, когда избыточный объем и вес связаны с отечностью и скоплением жидкости.
Подача коротких электрических импульсов на мышцы вызывает их напряжение, а значит сжигает калории. Это безусловный фактор снижения веса.
Напряжение мышц повышает их тонус, а значит, подтягивает тело и улучшает его контуры. И наконец, процедура оказывает мощное лимфодренажное действие. Это значит, что межклеточная жидкость, которая насыщена, загрязнена шлаками, токсинами и продуктами обмена веществ, покидает мышечные ткани.
На ее место приходит чистая, новая межклеточная жидкость. Мышцы очищаются, обмен веществ и клеточное питание улучшается. Это означает не просто коррекцию фигуры, а настоящее омоложение тела!
Важно!
Методика является альтернативой классическим тренировкам в зале. При этом никаких последствий в виде излишней нагрузки на сердце, переутомления, болей и спазмов мышц.
Массажи
Для более эффективного с устойчивого снижения веса рекомендуется также проходить курсы массажа.
Важно!
После подводного массажа восстанавливается оптимальный баланс воды в тканях и уходят отеки. Идет расщепление и выведение жировой ткани, открываются поры, выводится подкожные шлаки. Питательные вещества и кислород насыщают клетки кожи. Восстанавливается минеральный баланс.
Нормальное кровообращение помогает увлажнять кожу, улучшает ее текстуру. Она становится необыкновенно гладкой, мягкой, эластичной, упругой, шелковистой. Повышается тонус мышц. Жировые отложения уменьшаются и выравниваются.
Вакуумный массаж тела улучшает и укрепляет его контуры. Оптимальным является курс из 10-15 процедур, проводимых через день.
Вакуумный массаж используется для похудения в комплексных программах по снижению веса. Эффект достигается благодаря улучшению кровообращения, лимфотока, стимулированию процесса сжигания жира и ускорению выведения продуктов распада жировых клеток.
Важно!
Очищение внутренних органов от жировой нагрузки улучшает их работу, предупреждает развитие многих заболеваний желудочно-кишечного тракта, сердечно-сосудистой системы и почек.
Лишний вес и висцеральный жир
Такая проблема, как лишний вес знакома практически каждому, и те немногие счастливцы, что могут не считать калории, всегда являются предметом зависти со стороны большинства. Но почему так трудно сбросить ненавистные килограммы, особенно жир в области живота?
Висцеральный жир и его влияние на здоровье
Почему человек прикладывает уйму усилий, различные диеты перепробованы, зарядка бодрит каждое утро, в холодильнике только полезные продукты, а стрелка на весах неизменно стоит на определенном делении. Все дело в жире, который делят на подкожный и висцеральный. Внутренний жир расставаться с хозяином не спешит, избавиться от него намного сложнее, чем от подкожного.
Висцеральный концентрируется на внутренних органах, а именно в брюшной полости, под мышцами. Этот жир крайне необходим организму, его недостаток, как и избыток, влияет на состояние организма. Он даже по цвету отличается, и только когда происходит превышение нормы, увеличивается окружность талии, и если не предпринимать никаких мер, то рано или поздно это скажется на здоровье человека.
Каковы же полезные свойства висцерального жира? Его задача — защитить внутренние органы от повреждения, и поддержать необходимую температуру тела. Это своеобразные запасы, которые организм накапливает на случай голодовки, чтобы использовать жир в случае необходимости. Таким образом он черпает необходимую для жизнедеятельности энергию.
А какова опасность наличия у человека лишнего висцерального жира? Этот факт может стать причиной повышения артериального давления, он препятствует нормальной работе желудочно-кишечного тракта, как и других органов.
Нередко обладатели необъятной талии страдают от варикозного расширения вен, так как лишний вес — это всегда дополнительная нагрузка на ноги. Сердечно-сосудистая система также может не справляться со своими функциями из-за излишнего давления на область сердца. Замедляется метаболизм, высок риск развития атеросклероза, так как холестерин способен со временем закупорить сосуды.
Серьезную опасность представляет тот факт, что понижается чувствительность к инсулину, а это может привести к такому тяжелому заболеванию, как сахарный диабет. Жировой гепатоз — проблема серьезная, так как печень страдает ожирением и не может полноценно выполнять свои функции. И гормональная система не остается в стороне, изменения можно заметить практически сразу: выпадают волосы, кожа становится сухой, ногти слоятся.
И это только те пункты, которые касаются здоровья. Вид полного человека нередко вызывает негативные эмоции как у него самого, так и у окружающих. Стоит бить тревогу, если объем талии превышает 80 см, это касается женщин. Лишний вес не позволяет полноценно двигаться, нагибаться, тучным людям трудно подобрать одежду и т. п.
Диета или здоровое питание?
Жировые отложения под кожей первыми покидают тело при определенных обстоятельствах, тогда как с висцеральным жиром придется повозиться.
Не стоит, однажды проснувшись, решать больше не брать в рот ни крошки. Это вредно и для организма, и для психологического состояния. Лучше медленно, но верно продвигаться к желаемой цели, и поможет в этом здоровое питание. Стоит отказаться от жестких диет, ограничения в питании не смогут помочь в этом вопросе, и если подкожный жир исчезнет, то внутренний может только накопиться еще больше. Особенно если диета носит экстремальный характер, потому что в этом случае организм готовит резерв. При резкой потере лишнего веса его снижение происходит за счет воды и мышечной массы.
Углеводы − источник энергии, и если организм перестает получать необходимое количество, то начинает откладывать про запас даже те малые крохи, которые поступают. И количество висцерального жира только увеличится. Лучше предпочесть углеводы сложные: злаковые, бананы, спагетти из твердых сортов пшеницы и т. д. Но последний раз употребить любое блюдо или фрукт нужно не более, чем за 3 часа до сна. Только плавный переход на здоровое питание поможет избежать срывов, когда хочется наесться до отвала булочек и конфет.
В завтраке — сила. Те, кто утверждают, что с утра не могут затолкнуть в себя ни крошки, в большинстве своем, лукавят. Отсутствие аппетита не может стать объективной причиной отказа от полноценного завтрака. Позавтракав чашкой кофе, мы вредим организму, а если есть лишний вес, то препятствуем похудению. Пусть немного, но съесть утром что-нибудь полезное нужно обязательно. Диеты не нужны, достаточно грамотно планировать рацион и не отказывать себе в углеводах, вкусностях, нужно научиться правильно нормировать употребление пищи.
Лучше объединить на завтрак сложные углеводы, клетчатку и белки. Плотный завтрак заряжает энергией организм, запускает процессы метаболизма, и к вечеру, растратив калории, он успокаивается и не требует пищи. Нет нужды мучить себя и терпеть, так как есть просто не хочется. И для этого достаточно перестроить график приема пищи.
Как избавиться от лишнего веса?
Физическая нагрузка необходима, но по ряду причин многие не двигаются столько, сколько требуется для сжигания калорий. Нет времени, тяжело бегать и поднимать тяжести, здоровье не позволяет, но есть упражнения, не требующие сил и времени. Достаточно сделать растяжку утром, нагибаться, приседать, можно почувствовать, как работают мышцы — это приятная боль. Постепенно растягивается позвоночник, удается нагнуться все ниже, организм начинает работать, обменные процессы запускаются в полную силу.
Появилось такое упражнение с валиком, который придумал японец Фукуцудзи. С его помощью можно выправить осанку и тем самым избавиться от живота, а всего-то достаточно лежать в определенной позе несколько минут в день. Но если есть хронические заболевания лучше проконсультироваться с врачом.
Вода. Без пищи человек проживет дольше, поэтому важно насыщать организм влагой. Только так можно избавиться от лишнего веса: выводя с помощью жидкости продукты распада. Количество потребляемой воды должно быть индивидуальным для каждого, так как есть климатические факторы, человек бывает нездоров и почки плохо справляются со своими функциями, или он ведет очень подвижный образ жизни. Поэтому точной нормы потребления нет.
Важно включать в рацион продукты, богатые важными для здоровья витаминами, омега-3- и омега-6-полиненасыщенными жирными кислотами. Витамины и микроэлементы помогают нормализовать обменные процессы в организме. Регулярное употребление витамина С ускоряет похудение, много его в шиповнике, а напиток из него и полезен и вкусен.
Современные лекарственные препараты в лечении ожирения
По данным Всемирной организации здравоохранения (ВОЗ), распространенность ожирения в мире за последние 40 лет увеличилась почти в 3 раза. За тот же период времени частота ожирения у детей и подростков в возрасте от 5 до 19 лет возросла с 1% до 7%. В докладе ВОЗ отмечается что, большая часть населения мира живет в тех странах, “где избыточная масса тела и ожирение убивают больше людей, чем недостаточная масса тела”. Ожирение ассоциируется с развитием различных хронических заболеваний, таких как сахарный диабет, дислипидемия и артериальная гипертония, увеличивающих риск инвалидизации и смерти. При наличии ожирения продолжительность жизни сокращается в среднем на 15 лет по сравнению с таковой у людей с нормальной массой тела. Кроме того, ожирение и ассоциированные с ним заболевания значительно увеличивают затраты системы здравоохранения. При лечении ожирения необходимо не только добиваться снижения массы тела, но и корректировать нарушения липидного и углеводного обмена, системы гемостаза и др., что необходимо учитывать при выборе лекарственных средств. В обзоре литературы обсуждаются современные возможности и опыт применения лекарственных препаратов для снижения массы тела.
Проблема ожирения затрагивается еще в трудах английского врача Томаса Сиденхэма, а в 1808 г. В. Каплен писал: «Жир, являющийся частью человеческого тела, способствует красоте, но в из бытке является болезнью и может быть причиной многих фатальных эффектов» [1]. В ХIХ в. Чарльз Диккенс в «Записках Пиквикского клуба» описывает у своего героя тяжелую степень ожирения, под влиянием которого человек становится вялым, заторможенным и сонливым [1].
Развитию ожирения, которым в экономически развитых странах страдает около трети населения, способствуют алкоголь, стресс, гиподинамия и переедание [2]. Рост числа заболевших установлен и в развивающихся странах, что связывают с особенностями питания населения, а именно преобладанием в пище углеводов. В этих странах отмечается потребление продуктов с повышенным содержанием жиров, сахаров и соли с высокой энергетической плотностью и низким содержанием микронутриентов. Такое питание, как правило, дешевле, но имеет более низкую пищевую ценность. В сочетании с невысоким уровнем физической активности это приводит к резкому росту распространенности ожирения, а проблема неполноценного питания остается нерешенной [3,4]. Частота ожирения увеличивается с возрастом [4,5], однако в некоторых исследованиях показана высокая распространенность ожирения среди хорошо успевающих в школе детей и подростков, что обусловлено сидячим образом жизни [5]. Согласно некоторым данным, ожирение чаще встречается у жителей городов, чем сельских жителей.
В материалах İDF (Международная федерация диабета) 2005 г. отмечено изменение ряда критериев метаболического синдрома, в том числе и изменение средней окружности талии в странах Европы и Азии, которая составила в среднем 80 см у женщин и 94 см у мужчин. В США этот показатель достиг 102 см у мужчин и 88 см у женщин, в странах Европы – >94 см и >80 см, в Южной Азии и Китае – >90 см и >80 см, в Японии – >85 см и >90 см, соответственно. По данным исследования TURDEP-II (Turkish diabetes epidemiology study2010 год), в Турции этот показатель составил 91 см у женщин и 94 см у мужчин [8].
По данным ВОЗ, в 2016 г. избыточной массой тела в мире страдали 1,9 млрд взрослых в возрасте 18 лет и старше, а ожирением – 650 млн. При этом частота избыточной массы тела составила 39%, ожирения – 13%, в том числе 11% среди мужчин и 15% среди женщин. В том же году количество детей и подростков в возрасте от 5 до 19 лет с избыточной массой тела или ожирением превысило 340 млн. В 2019 г. количество детей в возрасте до 5 лет с избыточной массой тела или ожирением составило 38 млн [9].
В 2015 г. среди 20 наиболее густонаселенных стран самая высокая стандартизированная частота ожирения среди взрослых наблюдалась в Египте (35,3%), а среди детей – в США (12,7%). Частота ожирения среди взрослых была самой низкой во Вьетнаме (1,6%), а среди детей – в Бангладеш (1,2%). В период с 1980 по 2015 г. стандартизированная по возрасту частота ожирения увеличилась в 2 и более раз в 13 из 20 стран. В 2015 г. наибольшим количество детей с ожирением было в Китае и Индии, а взрослых – в США и Китае [10].
Сложившуюся ситуацию назвать иначе как эпидемией нельзя, а в ближайшие годы можно ожидать только дальнейшего ее усугубления. В принятой Всемирной ассамблеей здравоохранения в 2000 г. «Глобальной стратегии ВОЗ по питанию, физической активности и здоровью» изложен перечень необходимых мер по поддержке здорового питания и регулярной физической активности. В стратегии содержится призыв ко всем заинтересованным сторонам предпринимать действия на глобальном, региональном и местном уровнях в целях улучшения режима питания и повышения уровня физической активности населения [11]. В ноябре 2006 г. ВОЗ провела специальную Европейскую конференцию по проблемам ожирения, на которой был принят ряд документов, призывающих правительства всех стран региона сообща бороться с этим состоянием [12].
1. Пациенты с сахарным диабетом 2 типа, ишемической болезнью сердца, другими заболеваниями, связанными с атеросклеротическим поражением сосудов, и синдромом обструктивного ночного апноэ относятся к группе очень высокого риска сердечно-сосудистых осложнений и смертности.
2. Пациенты, имеющие один из перечисленных ниже сердечно-сосудистых факторов риска, а именно артериальную гипертонию (систолическое АД≥140 мм рт. ст. или диастолическое АД≥90 мм рт. ст.), лечение антигипертензивными препаратами и дислипидемия (уровень липопротеидов низкой плотности ≥160 мг/дл), а также женщины в возрасте ≥55 лет либо в постменопаузе, относятся к группе высокого риска.
Ожирение перестало быть исключительно эндокринологической проблемой. К ведению пациентов с этой патологией необходимо привлекать кардиологов, гастроэнтерологов, хирургов, реабилитологов, диетологов и специалистов по профилактической медицине, но прежде всего терапевтов. Большинство врачей в своей практике сталкиваются с пациентами с первичным ожирением, которые нуждаются в рекомендациях по его лечению [16]. Показанием к фармакотерапии ожирения являются увеличение ИМТ >30 кг/м 2 при отсутствии эффекта от диеты и изменения образа жизни, увеличение ИМТ 27-29,9 кг/м 2 при наличии сопутствующих заболеваний, таких как артериальная гипертония, дислипидемия и гиперинсулинемия, а также абдоминальное ожирение с наследственной предрасположенностью к сахарному диабету 2 типа [17].
Как же правильно организовать лечение ожирения? В основе подхода, предложенного Европейским региональным бюро ВОЗ в 2007 г. [18], лежит признание хронического характера ожирения и, следовательно, необходимости долгосрочного лечения. Следует воздерживаться от методов, гарантирующих быстрое снижение массы тела (более 5 кг в месяц). Снижение уровня лептина из-за резкого похудания приводит к компенсаторному увеличению приема пищи и повторной прибавке массы тела. Первоначальная цель лечения – снижение массы тела на 10% от исходной за 6 месяцев. Она может быть достигнута путем модификации образа жизни, включающего в себя диету с пониженным потреблением калорий и повышение физической активности. Если изменение образа жизни недостаточно для достижения поставленной цели или не позволяет поддерживать достигнутый результат на протяжении длительного времени, то возможно назначение фармакотерапии [19]. Необходимо помнить о том, что применение препаратов для лечения ожирения без соблюдения диеты дает незначительный эффект [20,21]. Противопоказаниями для медикаментозного лечения ожирения являются детский возраст, беременность и период лактации. Ниже обсуждаются лекарственные средства, которые в настоящее время могут быть использованы для лечения больных с ожирением [22].
Единственным препаратом, получившим беспрекословное одобрение Американской администрации по контролю за пищевыми продуктами и лекарствами (FDA), является орлистат, связывающийся с гастроинтестинальной липазой и тем самым предотвращающий всасывание жира из кишечника (табл. 1). Относится к группе препаратов периферического действия. Орлистат блокирует всасывание около трети жиров, поступающих с пищей. В 2-летнем рандомизированном исследовании XENDOS (XENical in the prevention of Diabetes in Obese Subjects) лечение орлистатом по сравнению с плацебо привело к снижению массы тела в среднем на 8% [23]. При приеме орлистата обязательно назначение жирорастворимых витаминов группы А, Д, К и Е с целью профилактики гиповитаминоза. При лечении препаратом отмечается снижение уровней холестерина и триглицеридов, что связано с повышенным гидролизом последних. Орлистат следует принимать во время еды или не позднее, чем через час после приема пищи. При приеме с тиреоидными препаратами необходим интервал в 4 часа. Из побочных эффектов следует отметить метеоризм и диарею. Противо пока заниями к назначению орлистата являются холестаз и мальабсорбция. Необходимо помнить, что чем меньше количество жира в потребляемой пище, тем ниже вероятность развития побочных эффектов. Орлистат может применяться у людей пожилого возраста, а также после бариатрических операций [23].
| Препарат (торговое название) | Механизм действия | Среднее снижение массы тела | Страны, в которых используется препарат |
|---|---|---|---|
| Орлистат (Ксеникал) | Ингибитор желудочной и поджелудочной липазы | 2,9-3,4 кг за 1 год | Россия, США, Европа |
| Сибутрамин (Редуксин) | Высвобождение норэпинефрина | 3,6 кг за 2-24 нед | Россия |
| Фентермин (Адипекс) | Высвобождение норэпинефрина | — | США, Европа |
| Фентермин-топиромат (Ксимиа | Высвобождение норэпинефрина и модулирование активности GABA A-рецепторов | 8,6 кг за 1 год | США, Европа |
| Лоркасерин (Белвик) | Агонист серотонинового рецептора | 3,6 кг за 1 год | США, Европа |
| Лираглутид (Саксенда) | Агонист глюкагоноподобного пептида | 5,8 кг за 1 год | Россия, США, Европа |
Еще одним лекарственным средством для лечения ожирения является препарат центрального действия сибутрамин, который селективно ингибирует обратный захват норэпинефрина и серотонина в синапсах ЦНС, в результате чего увеличивается время нахождения нейромедиаторов в синапсах и, соответственно, время нейротрансмиссии. Он не вызывает лекарственной зависимости. Прием сибутрамина необходимо сочетать с гипокалорийной диетой. Несмотря на значительное снижение массы тела при назначении сибутрамина, при его применении было отмечено увеличение риска сердечно-сосудистых осложнений, в результате чего в 2010 г. его использование было запрещено в США [24]. Однако в России сибутрамин продолжает использоваться для лечения ожирения [25]. С января 2008 г. он входит в список сильнодействующих препаратов, которые отпускаются только по рецепту.
К числу новых лекарственных средств, которые могут быть использованы для лечения ожирения, относится комбинированный препарат фентермин/топиро мат [28]. Эффективность и безопасность его изучались в исследованиях EQUIP, CONQUER, SEQUEL 31. Прием препарата в течение года вызывал снижение массы тела на 7,5-9,3%. Первоначально его назначают на 2 недели в дозе 3,75 мг топирамата и 23 мг фентермина, а в дальнейшем дозу увеличивают вдвое на последующие 2 недели. Противопоказаниями для приема фентермина/топиромата являются гипертиреоз, прием ингибиторов МАО и беременность. Побочные эффекты включают в себя нарушение концентрации внимания, гиперестезию, когнитивные нарушения и депрессию. Описаны случаи рождения детей с «волчьей пастью» при приеме препарата во время беременности. Следует особо отметить, что во время применения препарата рекомендуется периодический контроль за электролитным обменом, учитывая возможность изменения концентрации натрия и бикарбонатов в крови [28].
Завершена 2 фаза исследований комбинированной терапии бупропионом и налтрексоном. Бупропион ингибирует обратный захват норадреналина и дофамина, а налтрексон блокирует опиоидные рецепторы [32]. Комбинация бупропиона и налтрексона используется для лечения больных с ожирением, отказавшихся от курения в 18 странах Восточной Европы и Турции. В связи с отсутствием достаточной информации о препарате FDA не рекомендовала его использование для лечения ожирения в США. В 56-недельном исследовании применение комбинированного препарата привело к снижению массы тела на 6,1-9,3%. Побочные эффекты – головные боли, головокружения, запоры, сухость во рту, рвота, бессонница. Противопоказания к приему бупропиона/налтрексона включают в себя неконтролируемую артериальную гипертонию, эпилепсию, анорексию, хроническое применение или внезапное прекращение приема опиоидных препаратов, беременность. Не рекомендуется прием с другими антидепрессантами [32].
Одними из перспективных препаратов для лечения ожирения считают аналоги глюкагоноподобного пептида 1 (GLP-1). Лираглутид – пролонгированный препарат из группы GLP-1 аналогов. Он стимулирует высвобождение инсулина из поджелудочной железы, способствуя улучшению контроля гликемии, а также стимулирует чувство насыщения и уменьшает потребление пищи. Препарат первоначально использовался для лечения сахарного диабета 2 типа. В трех исследованиях программы SCALE (SCALE OBESITY AND PREDIABET, SCALE DIABET, SCALE APNOE) участвовали 5700 пациентов. В исследовании SCALE OBESITY у 3731 пациента с ожирением лечение лираглутидом в дозе 3 мг/сут в течение 56 недель привело к снижению массы тела на 5-8%. В исследовании SCALE DIABET назначение лираглутида в дозе 3 мг/сут привело не только к снижению массы тела, но и к стабилизации контроля гликемии. Противопоказаниями к приему препарата являются наличие в анамнезе у пациентов семейных случаев медуллярного рака щитовидной железы и беременность, однако отметим, что он разрешен к приему у лиц старше 65 лет, после бариатрических операций и при приеме алкоголя [33,34].
Перспективным препаратом для лечении ожирения у больных сахарным диабетом является аналог амилина прамлинтид. Амилин дополняет роль инсулина в регуляции глюкозы, замедляет опорожнение желудка, уменьшает секрецию глюкагона. Назначение прамлинтида с инсулином при сахарном диабете 1 типа оказывает действие и на массу тела. Недостатком препарата является то, что он должен вводиться во время каждого приема пищи. Побочным эффектом является тошнота [35].
Представителем селективных агонистов рецепторов серотонина является лоркасерин, который относится к группе црепаратов центрального действия. Эффект препарата достигается за счет тормозящего влияния на центр голода в гипоталамусе. Разрешен к применению в США и Турции с 2013 года, но не зарегистрирован в странах Евросоюза. В исследование BLOOM у 3182 пациентов с ожирением лечение лоркасерином в течение 1 года привело к снижению массы тела на 5%, а в исследовании BLOOM-DM, проведенном у 604 пациентов с сахарным диабетом 2 типа и ожирением, прием лоркасерина в течение 52 недель привел не только к снижению массы тела на 5%, но и к снижению показателей гликемии и уровня гликогемоглобина, что сделало возможным его применение при сахарном диабете 2 типа. Побочными эффектами являются головная боль, головокружения, сонливость и тошнота [36].
В настоящее время продолжаются клинические исследования еще ряда лекарственных средств для лечения ожирения. Одним из них является сетилистат, ингибитор гастроинтестинальной и панкреатической липазы, имеющий сходный с орлистатом механизм действия. В США и Европе завершены клинические исследования 3 фазы, а в Японии проводится исследование 3 фазы. В 12-недельном исследовании у пациентов с ожирением без сахарного диабета лечение сетилистатом, привело к значительному снижению массы тела, а также сывороточных уровней общего холестерина и холестерина липопротеидов низкой плотности по сравнению с контрольной группой [37]. При применении препарата у пациентов с ожирением и диабетом было выявлено снижение уровней гликогемоглобина [38]. Побочные эффекты включали в себя тенезмы, нарушение всасывания некоторых витаминов, в частности Д и Е, образование камней в почках и желчном пузыре. Ввиду увеличения риска развития гипогликемии и кровотечения, препарат противопоказан лицам, получающим тиреоидные гормоны и варфарин [37].
Еще один экспериментальный препарат – лептин, который представляет собой пептидный гормон жировой ткани. В переводе с греческого означает «тонкий». Лептин циркулирует в крови в свободной и связанной формах. Уровень лептина в сыворотке крови отражает суммарный энергетический резерв жировой ткани и может изменяться при кратковременных нарушениях энергетического баланса и изменениях концентрации некоторых цитокинов и гормонов, также циркулирующих в крови. Связывание лептина со специфическими рецепторами в гипоталамусе изменяет экспрессию ряда нейропептидов, регулирующих нейроэндокринную функцию, потребление и расход энергии в организме. Поэтому лептин играет важную роль в развитии ожирения и нарушений аппетита; считается, что он участвует в развитии нейроэндокринной ответной реакции на голодание. В настоящее время лептин применяется для лечения липодистрофии. В связи с наличием данных о накоплении жира при прекращении приема препарата FDA не рекомендует его для лечения ожирения. Увеличение дозы лептина не приводит к увеличению степени снижения массы тела [39].
Грелин – аналог лептина, действующий непосредственно на ЦНС. Является одним из перспективных препаратов для лечения ожирения. Вызывает снижение чувства голода, замедление всасывания жиров, предотвращение уменьшения энергетических запасов организма. Уровень грелина прямо пропорционален уровню лептина [40].
Препарат ресвеватрол в эксперименте на мышах активировал окисление свободных жирных кислот, тем самым улучшая чувствительность к инсулину [40].
Атомоксетин, ингибируя обратный захват норэпинефрина, резко уменьшает аппетит и снижает выраженность импульсивного поведения, которое считают основным механизмом развития пищевых зависимостей [41]. Препарат используют для лечения нарушений концентрации внимания с гиперактивностью. Высказано предположение, что он может найти применение и для лечения ожирения.
Велнеперит – это мощный и селективный антагонист Y5-рецепторов нейропептида Y, который уменьшает чувство голода и контролирует расход энергии в организме [41]. Препарат PF 04620110 катализирует реэстерификацию триглицеридов в тонком кишечнике и тем самым уменьшает абсорбцию липидов в желудочно-кишечном тракте [41]. До 6% людей с тяжелым ожирением, развивающимся в детском возрасте, имеют мутации в гене рецептора меланокортина 4-го типа (MC4R). Недостаточность MC4R – самая распространенная причина моногенного ожирения у человека. Ген MC4R кодирует нейрональный меланокортиновый рецептор, который является фактором регуляции пищевого поведения (подавляющим аппетит) и энергетического баланса [42]. В настоящее время несколько препаратов (меланокортин-4, оксинтомодулин), разработанные для целенаправленной терапии данного варианта ожирения, проходят клинические испытания.
Заключение
Расширение спектра препаратов, предназначенных для лечения ожирения, позволяет надеяться на улучшение результатов борьбы с этим заболеванием. Следует отметить, что обобщенный алгоритм ведения пациента с ожирением, сформированный на основе рекомендаций включает непрерывный контакт с больным на всех этапах оказания медицинской помощи (диета, дозирование физической активности, помощь психолога, необходимость медикаментозного или хирургического лечения). Только такой подход позволяет достичь устойчивого снижения массы тела и обеспечить улучшение состояния здоровья пациента.
Как не набрать лишний вес женщинам 50+
Источник: Managing the menopausal midsection: is it even possible? by Lyle McDonald (Alan Aragon Research Review, September 2017)
Считается, что даже стройные в молодости женщины во время менопаузы «обречены» набирать лишний вес, особенно в области талии. Это неизбежный эффект гормональной перестройки или дело в том, что с возрастом люди становятся менее активными? Что можно сделать с этим?
Менопауза — прекращение репродуктивной функции женщины. В организме заканчиваются жизнеспособные яйцеклетки, прекращаются менструации (этот процесс начинается за несколько лет до менопаузы и называется пери-менопаузой), эстроген и прогестерон падают до очень низкого уровня.
При снижении эстрогена происходит несколько важных вещей. Первая — увеличение массы тела. Вторая — перераспределение жировых отложений. В «нормальной» ситуации бОльшая часть жировых отложений у женщины не находится в области живота и особенно вокруг внутренних органов (этот жир называется висцеральным).
Последнее чаще встречается у мужчин из-за влияния тестостерона. Хотя и у женщин с некоторыми типами синдрома поликистозных яичников (что часто сопровождается повышенным уровнем андрогенов), ожирение развивается тоже по этому типу.
Избыток висцерального жира вреден для здоровья и повышает риски сердечно-сосудистых заболеваний. Так что до менопаузы, когда уровень эстрогена высок, женщины имеют намного меньше рисков.
Наконец, во время менопаузы хуже происходит липолиз — мобилизация жиров из клеток в кровоток для дальнейшего окисления. Но это легко компенсировать кофеином, принятым до кардио-тренировки.
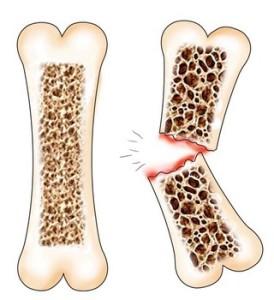
Вообще же, эстроген обычно обвиняют во всех проблемах, хотя он делает много хороших вещей. Как было сказано выше, он влияет на распределение жира в теле, а так же поддерживает мышцы и минеральную плотность костей. Со снижением уровня эстрогена в менопаузе женщины начинают терять и мышцы, и костную массу намного быстрее. В том числе, и поэтому они страдают от остеопении и остеопороза чаще мужчин.
Что касается перераспределения жира, есть теория, которая объясняет это. Жировые клетки — основное место, где тестостерон превращается в эстроген с помощью ароматазы. Считается, что увеличение висцерального жира у женщин в менопаузе — попытка организмом поддерживать, по крайней мере, некоторые эстрогеновые сигнальные пути.
Гормональная заместительная терапия, когда эстроген и прогестерон заменяюся на синтетические аналоги, отменяет перечисленные выше проблемы. Лишний вес не увеличивается, потери мышц и плотности костей не происходит. Даже снижение скорости метаболизма отличается у женщин на заместительной терапии и без нее. У первых он снижается на 4 калории каждый год. У вторых — на 14 калорий в год. Кстати, это показывает, что возрастное снижение обмена веществ переоценено: за 10 лет после менопаузы это всего минус 140 калорий. Большая часть снижения метаболизма с возрастом — в том, что женщина начинает меньше двигаться, становится менее активной. Потеря мышечной массы, вероятно, является частью этого.
О заместительной терапии во время менопаузы много спорят. Когда-то было проведено исследование Woman‘s Health Initiative (WHI), которое досрочно остановили из-за повышенного риска рака груди на фоне приема эстрогена. Но более свежие исследования показали, что многое зависит от возраста и начала приема гормонов. Если это происходит вскоре после наступления менопаузы и длится только в течение нескольких лет, то считается безопасным. Прием эстрогена в течение длительного времени или у пожилых женщин — действительно, небезопасен. В исследовании WHI были объединены все женщины, что скрыло эту разницу.
Является ли набор веса неизбежным?
Учитывая все сказанное выше, является ли набор веса неизбежным, особенно, если женщина не на заместительной терапии? Конечно, нет. Во-первых, снижение метаболизма совсем небольшое — о его падении на 14 калорий в год точно не стоит беспокоиться, это всего пара укусов яблока в день. Даже 140 калорий, набегающие за десять лет, легко компенсируются умеренной активностью 20 минут в день.
Намного большая проблема — снижение ежедневной активности, а это следствие образа жизни и привычек. Поэтому физическая активность и контроль калорий — в основе всего, как обычно. Исследования показывают, что женщины в постменопаузе успешно худеют, пока соблюдают эти условия.
Кроме этого, силовые тренировки критически важны для женщин после менопаузы для поддержания мышц и плотности костей. Исследования показывают, что женщины без заместительной терапии могут не просто остановить потерю костной массы, но и улучшить ее, что раньше считалось невозможным. Условие — силовые тренировки, прием кальция и витамина D.
Недавнее исследование показало: женщины после менопаузы, которые занимались 3 раза в неделю, делали 8 основных базовых упражнений в двух подходах по 8 повторений в каждом, с интенсивностью на 70-80% от максимума, не набирали вес в течение 6 лет, в отличие от женщин без силовых тренировок.
Что касается висцерального жира, здесь уже присутствует гормональный компонент. Но есть, по крайней мере, одна обнадеживающая вещь: от него очень просто избавиться. Этот жир метаболически активен: он легко запасается и так же легко расщепляется. Дефицит калорий и тренировки (и здесь кардио работает лучше, чем силовые) решают проблему довольно быстро.
Что еще
Во-первых, женщинам, которые не планируют заместительную терапию (могут быть веские причины вроде рака молочной железы в семье), могут быть полезны соевый белок или изолированные фитоэстрогены. Они действуют в организме подобно эстрогенам, но их сигнал не так силен, как у «родного» или синтетического гормона. Это обеспечивает, по крайней мере, некоторые сигнальные пути, но будет нести гораздо меньший риск рака молочной железы у женщин в группе риска (перед приемом фитоэстрогенов проконсультируйтесь с врачом).
Есть идеи и о замещении тестостерона у женщин в постменопаузе. Напомним, он превращается в эстроген в жировых клетках с помощью ароматазы. Но жировые клетки молочной железы не содержат ароматазы. Поэтому предполагается, что тестостерон может обеспечить сигнальные пути эстрогена без повышения рисков развития рака груди.
Во-вторых, с приходом менопаузы у женщин развивается некоторая степень резистентности к инсулину (эстроген улучшает чувствительность, снижение эстрогена приводит к ее ухудшению). Хотя тренировки улучшают чувствительность к инсулину, более высокий белок в еде (не менее 1,5 г/кг в день), умеренные углеводы (
35-40% от общего количества калорий) и более высокие жиры (30-35% с включением омега-3-жирных кислот) будет отличным решением. Большинство женщин переедают углеводов, поэтому увеличение белка вместе с силовыми тренировками является решением почти всех проблем.
В-третьих, что касается добавок, можно рассматривать соевый протеин (25-30 г/день) или изолированные фитоэстрогены 50-100 мг суммарно для генистеина и дайдзеина (обсудите подробнее дозировки фитоэстрогенов с вашим врачом, поскольку есть индивидуальные противопоказания).
100-200 мг кофеина до кардио улучшит мобилизацию жиров.
Есть много исследований о том, что мелатонин уменьшает некоторые негативные последствия менопаузы (обсудите с врачом возможность его приема, дозировку и продолжительность).
Наконец, ДГЭА (соединение андрогена, которое в организме вырабатывается в надпочечниках), по некоторым исследованиям, помогает поддерживать мышцы и костную массу. Но это гормональный андроген и может вызвать легкую маскулинизацию (рост волос на теле, угри, жирную кожу) у некоторых женщин.
Перед приемом любых препаратов нужно проконсультироваться с врачом.
Подведение итогов
Силовые тренировки: 2-3 раза в неделю. Они должны быть достаточно тяжелыми (8-12 повторений в подходе) и состоять из комплексных упражнений со свободными весами. Жим ногами или приседания — для ног и позвоночника. Жим от груди или над головой — для рук и так далее. Изолирующие упражнения могут быть тоже полезны, но лишь бонусом.
Кардио: 3 раза в неделю, умеренная интенсивность. Это помогает избавиться от висцерального жира. Кофеин до кардио — для улучшения мобилизации жира.
Лекарства: Рассмотрите вместе с врачом возможность приема фитоэстрогенов вместе с мелатонином перед сном и, возможно, ДГЭА.
Конечно, чем старше мы становимся, тем сложнее поддерживать режим, но регулярные тренировки и внимание к диете компенсирует большую часть возрастных и гормональных проблем.
Ожирение – заболевание или распущенность?
По оценкам Всемирной организации здравоохранения (ВОЗ), во всем мире лишний вес имеют более миллиарда человека.
Принято считать, что полный человек является жертвой своего неуемного аппетита и малоподвижного образа жизни, а значит и лечение — это его личное дело. Как правило, окружающие относятся к тучным людям с пренебрежением и иронией, что может нанести им психологическую травму, особенно от этого страдают дети и подростки. Ироничные высказывания сверстников и взрослых негативно влияют на самооценку человека, приводят к формированию комплексов, еще больше усугубляя проблему.
На самом деле, ожирение – это хроническое многофакторное разнородное заболевание, причина которого кроется в сложных метаболических нарушениях в организме, которые приводят к накоплению и отложению избыточного количества жира.
Об ожирении мы говорим, когда процент избыточной жировой ткани по отношению к массе тела составляет более 20% у мужчин и более 25% у женщин, а индекс массы тела (ИМТ) – больше 25-30.
Индекс массы тела — это показатель соответствия роста человека его весу. Рассчитать его можно по формуле: ИМТ = масса тела (кг) / [рост (м)]2
Например, если ваш рост — 170 см, а вес 70 кг, то ваш ИМТ = 70 / 1,7 * 1,7 = 24,2. Для данного роста вес является нормальным.
Классификация ожирения по ИМТ (ВОЗ, 1997)
Однако, при определении ИМТ не учитывается характер распределения жировой ткани. Для этого используются антропометрические измерения: в качестве критерия выступает показатель соотношения объема талии к объему бедер. По характеру распределения жировой ткани выделяют следующие типы ожирения:
Андроидный (висцеральное, верхнее, «яблоковидное», абдоминальное ожирение), для которого характерна гипертрофия жировых клеток. Этот тип распределения жировой ткани наиболее неблагоприятен, так как связан с развитием сердечно-сосудистых заболеваний, таких, как ишемическая болезнь сердца, артериальная гипертензия, атеросклероз, сахарный диабет. Если объем талии у женщин превышает 80 см, а у мужчин 94 см, это говорит о наличии у пациента абдоминального ожирения. Если отношение окружности талии / окружности бедер у женщин больше 0,8, а у мужчин более 0,9, можно также сделать вывод о наличии андроидного ожирения.
Гиноидный (периферическое, нижнее, «грушевидное» ожирение), для которого характерна гиперплазия жировых клеток. Этот тип ожирения больше связан с риском патологии суставов и сосудов нижних конечностей.
Негативные последствия ожирения
Есть мнение, что ожирение – это проблема сугубо эстетическая. На самом деле, это далеко не так.
По данным статистики, ожирение увеличивает риск развития сахарного диабета до 10 раз. Среди пациентов с ожирением на 50% больше больных артериальной гипертензией (повышением артериального давления). При этом снижение массы тела на 10% от исходной приводит к снижению риска смерти на те же 10%.
Существует достаточно длинный список заболеваний, причинно связанных с избыточным весом (то есть в основе этих болезней лежит ожирение). Сюда относятся:
ишемическая болезнь сердца,
холецистит и желчнокаменная болезнь,
жировая дистрофия печени,
нарушения менструально-овариального цикла и бесплодие,
И это далеко не полный перечень.
Как избавиться от ожирения
Ожирение редко является самостоятельным заболеванием. При лечении необходимо включать в программу обследования выявление нарушений липидного профиля, углеводного обмена, патологии печени, маркеров сердечно-сосудистой, эндокринной патологии и т. д. Соответственно, при лечении заболевания необходимо действовать в нескольких направлениях: обратиться к врачу-эндокринологу и проверить состояние своего организма – весьма вероятно, что без медицинской помощи с проблемой лишнего веса вам не справиться. И второе направление: образ жизни. То есть надо наладить правильное питание и обеспечить достаточную физическую нагрузку.
Мы ежедневно получаем энергию из еды и тратим ее на поддержание жизнедеятельности организма и физическую активность. Если энергии потребляется больше, чем расходуется – она откладывается в виде жировых запасов. Если наоборот – энергия черпается из имеющихся жировых запасов, то есть человек сбрасывает вес. Чем больше дисбаланс между потреблением и расходом энергии, тем интенсивнее идет процесс накопления или избавления от жира.
Основы здорового питания
Для начала заведите пищевой дневник – в который вы будете записывать всё, что съедаете за день. Кстати, существует множество программ, которые можно установить на телефон или на компьютер, — с их помощью очень удобно записывать все, что вы съели и выпили и считать калорийность вашего рациона, а также отслеживать баланс жиров, белков и углеводов. С помощью пищевого дневника проанализируйте свой рацион, ваша цель – чтобы количество потребляемых калорий было меньше, чем количество расходуемых. Не менее важен и качественный состав вашей пищи.
Большая часть потребляемых нами продуктов должна быть растительного происхождения (злаковые, фрукты и овощи), так как только в этом случае вы можете быть уверенными, что ваш организм получает достаточное количество балластных веществ, витаминов, минералов и вторичных растительных веществ. В отличие от многих фруктов овощи содержат меньше калорий. Поэтому при правильном питании, прежде всего, в небольших количествах, нужно употреблять фрукты. Картофель богат крахмалом и балластными веществами и надолго обеспечивает чувство сытости. При употреблении злаковых отдавайте предпочтение продуктам с отрубями, так как в муке высшего сорта уже не содержатся, например, балластные вещества. Попробуйте отрубной хлеб или макароны из муки грубого помола. Эти продукты подверглись меньшей обработке и поэтому содержат много важных питательных элементов, таких как минеральные вещества и витамины.
Молоко и молочные продукты важны для костей и зубов, так как они снабжают наш организм кальцием. Важно, что сыр и молоко содержат много насыщенных жиров, которые помимо того, что калорийны, так еще неблагоприятно действуют на уровень холестерина. Выбирайте молоко и творог с низким содержанием жира.
Для сбалансированного рациона важны и продукты животного происхождения, такие как мясо и рыба. Мясо снабжает наш организм полноценными белками, железом и витаминами, рыба поставляет йод, кальций, фосфор. Необходимо 1–2 раза в неделю есть морскую рыбу и морепродукты.
Жиры должны составлять очень небольшую долю в нашей пище. Растительные масла, такие, как рапсовое или оливковое, снабжают организм важными жирными кислотами, такими как омега-3-кислоты, которые необходимы для работы мозга. Кроме этого, жиры делают возможным прием жирорастворимых витаминов (поэтому овощи всегда нужно есть с небольшим количеством масла).
Питание должно быть дробным, в день рекомендуется не менее 5-6 приемов пищи: так вы разгоните метаболизм и процесс похудения будет более успешным.
При этом важно много пить. Вода необходима, чтобы балластные вещества размягчались в кишечнике и могли в полной мере проявлять свое полезное воздействие. Если организму не хватает жидкости, это может привести к запорам. В качестве утолителя жажды подходит, прежде всего, вода, несладкий чай и сок с минеральной водой.
Физическая нагрузка
Помимо правильного питания для избавления от лишнего веса и получения красивой фигуры необходимы физические нагрузки. Образ жизни современного человека таков, что мы очень мало двигаемся. Гиподинамия – это болезнь XXI века. На работу мы едем на машине или на автобусе, на работе, в основном, сидим, по вечерам лежим перед телевизором или сидим за компьютером, а в выходные предпочитаем отдыхать на диване, а не совершая кросс. В результате – энергии расходуется значительно меньше, чем потребляется, да и для организма такой образ жизни не полезен и приводит к проблемам с сердечно-сосудистой системой, заболеваниям опорно-двигательного аппарата, остеохондрозу, головным болям и пр. Движение регулирует кровяное давление, усиливает обмен веществ, помогает сбросить лишний вес, уменьшает нежелательные жировые отложения в области живота и влияет на действие инсулина. Также нельзя недооценивать влияние движения на иммунную систему и психологическое самочувствие. Физическая активность сокращает риск сердечно-сосудистых заболеваний и диабета. Если вы будете больше двигаться, вы будете лучше себя чувствовать.
Начинать заниматься физическими упражнениями следует постепенно, с умеренных нагрузок. Если вы начинаете заниматься с «нуля», то безопасно начинать с 5–10 минут, например, ходьбы в комфортном темпе. Если во время выполнения упражнений вам трудно разговаривать или задерживать дыхание, необходимо снизить темп. Занятия не должны провоцировать одышку, обильное потоотделение, общую слабость, боли в сердце. При выполнении любых упражнений дышите глубоко и старайтесь делать упражнения так, чтобы в них участвовало все тело. Например, при ходьбе двигайте верхней частью тела и руками. Хороший пример такой активности — «скандинавская ходьба» или занятия на эллиптическом тренажере. Удивительно, что самым эффективным, а самое главное, простым и доступным способом «сжечь» лишние калории является ходьба в тренирующем режиме (100-120 шагов минуту). Сейчас очень популярны «шагомеры» — их можно связывать с аккаунтом в смартфоне и отслеживать ваши ежедневные успехи. Оптимальной ежедневной нагрузкой считается пройти 10 000 шагов.
Важна также регулярность физических нагрузок. Длительные перерывы снижают эффективность занятий и сводят к нулю предыдущие успехи.
Есть еще много способов без особых усилий сделать физическую активность частью своей повседневной жизни. Попробуйте:
выходить на одну остановку раньше, чем вам нужно;
подниматься по лестнице пешком;
потанцевать под энергичную музыку;
выполнять работу по дому и в саду, связанную с мышечной нагрузкой (пылесосить и мыть полы, копать грядки, сгребать листья, мыть машину вручную и т. д.).
Привлекайте к совместному отдыху друзей и семью. Сыграйте в теннис, бадминтон, волейбол, футбол. Вместе отправьтесь на велосипедную или лыжную прогулку. Такие занятия не только помогут снизить вес, но и дадут возможность чаще общаться с друзьями, стать положительным примером для ваших детей.
Синдром инсулинорезистентности при абдоминальном ожирении
Какова причины ожирения? Что входит в понятие инсулинорезистент- ного синдрома? Каковы принципы лечения абдоминального ожирения? Ожирение в настоящее время является одним из наиболее распространенных хронических заболеваний. Эпидемиологические исс
Какова причины ожирения?
Что входит в понятие инсулинорезистент- ного синдрома?
Каковы принципы лечения абдоминального ожирения?
Ожирение в настоящее время является одним из наиболее распространенных хронических заболеваний. Эпидемиологические исследования свидетельствуют о стремительном росте числа больных ожирением во всех странах. Ожирением (ИМТ > 30) страдают от 9 до 30% взрослого населения развитых стран мира. Наряду со столь высокой распространенностью ожирение является одной из основных причин ранней инвалидизации и летальности больных трудоспособного возраста.
 |
| Рисунок 1. Для лечения абдоминального ожирения рекомендуется диета, богатая грубоволокнистой клетчаткой |
Пациенты с ожирением имеют повышенный риск развития сахарного диабета второго типа (СД 2), артериальной гипертонии, сердечно-сосудистых заболеваний, смертность от которых является самой высокой в развитых странах.
Ожирение — это гетерогенное заболевание. Несомненно, избыточное накопление жировой ткани в организме не всегда приводит к развитию тяжелых сопутствующих осложнений. До сих пор остается спорным вопрос о взаимосвязи между развитием ожирения, риском развития сердечно-сосудистых заболеваний и смертности от них.
Тем не менее существует много больных с избыточной массой тела или незначительно выраженным ожирением с дислипидемией и другими метаболическими нарушениями. Это, как правило, больные с избыточным отложением жира преимущественно в абдоминальной области. Как показывают эпидемиологические исследования, эти больные имеют очень высокий риск развития СД 2, дислипидемии, артериальной гипертонии, ишемической болезни сердца и других проявлений атеросклероза.
Результаты изучения взаимосвязи топографии жировой ткани и метаболических нарушений позволили рассматривать абдоминальное ожирение как самостоятельный фактор риска развития СД 2 и сердечно-сосудистых заболеваний.
Именно характер распределения жировой ткани в организме определяет риск развития сопутствующих ожирению метаболических осложнений, что необходимо принимать во внимание при обследовании пациентов с ожирением.
В клинической практике для диагностики абдоминального ожирения используется простой антропометрический показатель отношения окружности талии к окружности бедер (ОТ/ОБ). Коэффициент ОТ/ОБ у мужчин > 1,0, у женщин > 0,85 свидетельствует о накоплении жировой ткани в абдоминальной области.
С помощью КТ- или МР-томографии, позволивших более детально изучить топографию жировой ткани в абдоминальной области, были выделены подтипы абдоминального ожирения: подкожно-абдоминальный и висцеральный и показано, что больные с висцеральным типом ожирения имеют самый высокий риск развития осложнений. Обнаружено также, что избыточному накоплению висцеральной жировой ткани, как при ожирении, так и при нормальной массе тела, сопутствует инсулинорезистентность и гиперинсулинемия, которые являются основными предикторами развития СД 2. Более того, показано, что избыточное отложение висцеральной жировой ткани сочетается с атерогенным липопротеиновым профилем, который характеризуется: гипертриглицеридемией, повышением уровня хл-ЛНП, аполипопротеина-В, увеличением мелких плотных частиц ЛНП и снижением концентрации хл-ЛВП в сыворотке крови. Сопровождается также нарушениями со стороны свертывающей системы крови, проявляющимися склонностью к тромбообразованию.
Как правило, у больных с абдоминальным ожирением вышеперечисленные нарушения развиваются рано и длительно протекают бессимптомно, задолго до клинической манифестации СД 2, артериальной гипертонии, атеросклеротических поражений сосудов.
Однако не всегда инсулинорезистентность приводит к развитию НТГ и СД 2, но у этих больных имеется очень высокий риск развития атеросклероза. Если же происходит манифестация СД 2 у больных с абдоминальным ожирением, то суммарный риск развития сердечно-сосудистых заболеваний значительно возрастает.
Несмотря на то что выявление висцерального типа ожирения наиболее эффективно с помощью КТ- и МР-томографии, высокая стоимость этих методов ограничивает их применение в широкой практике. Но исследования подтвердили тесную корреляцию между степенью развития висцеральной жировой ткани и величиной окружности талии (ОТ). Выявлено, что ОТ, равная 100 см, косвенно свидетельствует о таком объеме висцеральной жировой ткани, при котором, как правило, развиваются метаболические нарушения и значительно возрастает риск развития СД 2. Поэтому величина ОТ может считаться надежным маркером избыточного накопления висцеральной жировой ткани. Измерение ОТ при обследовании больных с ожирением позволяет легко выделить пациентов с высоким риском развития СД 2 и сердечно-сосудистых заболеваний.
Окружность талии > 100 см в возрасте до 40 лет и > 90 см в возрасте 40-60 лет как у мужчин, так и у женщин является показателем абдоминально-висцерального ожирения.
Метаболические и клинические нарушения, в основе которых лежат инсулинорезистентность и компенсаторная гиперинсулинемия, объединены в понятие синдрома инсулинорезистентности, известного также как синдром Х или метаболический синдром.
Впервые в 1988 году Г. Ривен, представив описание инсулинорезистентного синдрома, который он обозначил как синдром Х, подтвердил значение инсулинорезистентности в качестве основы составляющих синдрома. Вначале он не включил ожирение в число обязательных признаков синдрома. Однако более поздние работы, как автора, так и других исследователей, показали тесную связь абдоминального ожирения, особенно обусловленного избыточным развитием висцеральной жировой ткани, с синдромом инсулинорезистентности, и подтвердили определяющую роль ожирения в развитии резистентности периферических тканей к действию инсулина. По данным Ривена, инсулинорезистентность имеют также около 25% лиц без ожирения и с нормальной толерантностью к глюкозе, ведущих малоподвижный образ жизни. Как правило, состояние инсулинорезистентности у них сочетается с дислипидемией, идентичной той, которая имеется у больных с СД 2, и повышенным риском развития атеросклероза.
Основные составляющие синдрома инсулинорезистентности представлены на рисунке 2.
 |
| Рисунок 2. Синдром инсулинорезистентности при абдоминальном ожирении |
Как уже говорилось, основу синдрома инсулинорезистентности при абдоминальном ожирении составляет инсулинорезистентность и сопутствующая ей компенсаторная гиперинсулинемия. Инсулинорезистентность определяется как снижение реакции инсулиночувствительных тканей на физиологические концентрации инсулина. Доказано, что инсулинорезистентность есть результат взаимодействия генетических, внутренних и внешних факторов, среди последних наиболее важными являются избыточное потребление жира и гиподинамия. В основе инсулинорезистентности лежит нарушение как рецепторных, так и пострецепторных механизмов передачи инсулинового сигнала. Клеточные механизмы инсулинорезистентности могут быть различны в разных тканях. Так, к примеру, снижение числа инсулиновых рецепторов обнаруживается на адипоцитах и, значительно в меньшей степени, в мышечных клетках. Снижение же активности тирозинкиназы инсулинового рецептора выявляется как в мышечных, так и в жировых клетках. Нарушения транслокации внутриклеточных транспортеров глюкозы, GLUT-4, на плазматическую мембрану наиболее выражены в адипоцитах. Более того, как свидетельствуют исследования, инсулинорезистентность при ожирении развивается постепенно, в первую очередь в мышцах и печени. И только на фоне накопления большого количества липидов в адипоцитах и увеличения их размеров развивается состояние инсулинорезистентности в жировой ткани, которое способствует дальнейшему усилению инсулинорезистентности. Действительно, в целом ряде работ показано, что стимулированное инсулином поглощение глюкозы снижается при прогрессировании ожирения. С помощью клэмп-метода выявлена также прямая зависимость между степенью развития абдоминально-висцеральной жировой ткани и выраженностью инсулинорезистентности.
Какие же патофизиологические механизмы обуславливают столь тесную взаимосвязь между инсулинорезистентностью и ожирением, особенно абдоминально-висцерального типа? В первую очередь, конечно, это генетические факторы, которые влияют как на развитие инсулинорезистентности, так и на функциональные возможности b-клеток.
В последние годы было обнаружено, что сама жировая ткань, обладая эндокринной и паракринной функциями, секретирует вещества, влияющие на чувствительность тканей к инсулину. Увеличенные адипоциты секретируют большое количество цитокинов, особенно TNF-a, и лептина. TNF-a нарушает взаимодействие инсулина с рецептором, а также влияет на внутриклеточные переносчики глюкозы (GLUT-4) как в адипоцитах, так и в мышечной ткани. Лептин, являясь продуктом ob-гена, секретируется исключительно адипоцитами. У большинства больных ожирением имеется гиперлептинемия. Предполагается, что лептин в печени может тормозить действие инсулина, влияя на активность PEPCK-фермента, ограничивающего скорость глюконеогенеза, а также оказывает в жировых клетках аутокринное действие и тормозит стимулированный инсулином транспорт глюкозы.
Жировая ткань висцеральной области обладает высокой метаболической активностью, в ней происходят как процессы липогенеза, так и липолиза. Среди гормонов, участвующих в регуляции липолиза в жировой ткани, ведущую роль играют катехоламины и инсулин: катехоламины через взаимодействие с a- и b-адренорецепторами, инсулин через специфические рецепторы. Адипоциты висцеральной жировой ткани имеют высокую плотность b-адренорецепторов, особенно b3-типа, и относительно низкую плотность a-адренорецепторов и рецепторов к инсулину.
 |
| Рисунок 3. Абдоминальное ожирение рассматривается как самостоятельный фактор риска развития сахарного диабета второго типа и сердечно- сосудистых заболеваний |
Интенсивный липолиз в висцеральных адипоцитах приводит к избыточному поступлению свободных жирных кислот (СЖК) в портальную систему и печень, где под влиянием СЖК нарушается связывание инсулина гепатоцитами. Нарушается метаболический клиренс инсулина в печени, что способствует развитию системной гиперинсулинемии. Гиперинсулинемия, в свою очередь, через нарушение ауторегуляции инсулиновых рецепторов в мышцах усиливает инсулинорезистентность. Избыток СЖК стимулирует глюконеогенез, увеличивая продукцию глюкозы печенью. СЖК являются также субстратом для синтеза триглицеридов, тем самым приводя к развитию гипертриглицеридемии. Возможно, СЖК, конкурируя с субстратом в цикле глюкоза — жирные кислоты, тормозят поглощение и утилизацию глюкозы мышцами, способствуя развитию гипергликемии. Гормональные нарушения, сопутствующие абдоминальному ожирению (нарушение секреции кортизола и половых стероидов), в свою очередь также усугубляют инсулинорезистентность.
В настоящее время синдрому инсулинорезистентности отводится ведущая роль в эпидемии СД 2, метаболического варианта артериальной гипертонии, сердечно-сосудистых заболеваний.
Согласно данным, представленным ВОЗ, число больных с инсулинорезистентным синдромом, имеющих высокий риск развития СД 2, составляет в Европе 40-60 млн. человек. Результаты Quebec Cardiovascular Study, опубликованные в 1990 году, подтвердили атерогенную природу дислипидемии при синдроме инсулинорезистентности. В условиях инсулинорезистентности происходит изменение активности липопротеинлипазы и печеночной триглицеридлипазы, приводящее к увеличению синтеза и секреции ЛОНП, нарушению их элиминации. Происходит увеличение уровня липопротеидов, богатых триглицеридами, концентрации плотных малых частиц ЛНП и снижение холестерина ЛВП, повышение синтеза и секреции аполипопротеина-В. В нарушении метаболизма липидов при абдоминальном ожирении большое значение имеет повышение постпрандиального уровня СЖК и триглицеридов. Если в норме инсулин угнетает высвобождение СЖК из жировых депо после приема пищи, то в условиях инсулинорезистентности этого торможения не происходит, что и приводит к увеличению уровня СЖК в постпрандиальный период. Снижается также тормозящее действие инсулина на высвобождение ЛОНП в печени, вследствие чего нарушается баланс между ЛОНП, поступающими из кишечника, и ЛОНП, высвобождающимися из печени. Нарушения липидного обмена, в свою очередь, усиливают состояние инсулинорезистентности. Так, к примеру, высокий уровень ЛНП способствует снижению числа инсулиновых рецепторов.
В последние годы в медицинскую практику введено такое понятие, как атерогенная метаболическая триада у больных с абдоминальным ожирением, которое включает: гиперинсулинемию, гиперлипопротеинемию-В, высокий уровень мелких плотных частиц ЛНП. Доказано, что совокупность этих нарушений создает более высокую вероятность развития атеросклеротических поражений у больных с инсулинорезистентностью, чем известные традиционные факторы риска. Доступными для клинициста маркерами этой триады являются величина окружности талии и уровень триглицеридов в крови.
Хотя вопрос о механизмах развития артериальной гипертонии в рамках синдрома инсулинорезистентности до сих пор дискутируется, несомненно, что комплексное воздействие инсулинорезистентности, гиперинсулинемии и нарушений липидного обмена играют важную роль в механизмах повышения артериального давления у больных с абдоминальным ожирением. Такие эффекты инсулина, как стимуляция симпатической нервной системы, пролиферации гладкомышечных клеток сосудистой стенки, изменения трансмембранного ионного транспорта, имеют определяющее значение в развитии артериальной гипертонии.
Инсулинорезистентность и гиперинсулинемия в большой степени обуславливают нарушения со стороны свертывающей системы крови, особенно снижение факторов фибринолиза, повышение уровня PAI-1, которому в последние годы придается большое значение в процессах атерогенеза у больных с абдоминальным ожирением и инсулинорезистентностью.
Таким образом, представленные данные указывают на значимость сочетанных нарушений, наблюдаемых у больных с абдоминальным ожирением в рамках синдрома инсулинорезистентности, а именно инсулинорезистентности, гиперинсулинемии, нарушений обмена глюкозы и липидов в развитии артериальной гипертонии, СД 2 и атеросклероза. Поэтому ранняя диагностика и лечение абдоминального ожирения — это в первую очередь профилактика, предупреждение или отсрочка манифестации СД 2 и атеросклеротических поражений сосудов. В связи с этим актуально проведение диспансерных осмотров населения с целью выявления групп повышенного риска, больных с абдоминальным ожирением, комплексная оценка их состояния с использованием современных методов исследования. Оценке степени риска развития сопутствующих абдоминальному ожирению осложнений помогает тщательно собранный семейный и социальный анамнез, позволяющий выявить больных с наследственной предрасположенностью и особенностями образа жизни, предопределяющими развитие абдоминального ожирения и инсулинорезистентности. В схему обследования больных необходимо включать не только антропометрические измерения — ИМТ, ОТ, ОТ/ОБ, но и определение маркеров синдрома инсулинорезистентности: уровень триглицеридов, аполипопротеина-В и инсулина натощак.
Лечение абдоминально-висцерального ожирения целесообразно направить не только на оптимальную компенсацию имеющихся нарушений метаболизма, но и в первую очередь на уменьшение инсулинорезистентности.
В связи с тем что избыточное накопление висцеральной жировой ткани является одним из основных патогенетических факторов формирования синдрома инсулинорезистентности, ведущее место в комплексном лечении больных должны занимать мероприятия, направленные на уменьшение массы абдоминально-висцерального жира: гипокалорийное питание в сочетании с регулярными физическими нагрузками. Рацион составляется с учетом массы тела, возраста, пола, уровня физической активности и пищевых пристрастий больного. Ограничивается потребление жира до 25% суточной калорийности, животных жиров не более 10% общего количества жира, холестерина до 300 мг в сутки. Рекомендуется также ограничение потребления быстроусвояемых углеводов и введение в рацион питания большого количества пищевых волокон. Полезны ежедневные аэробные нагрузки средней интенсивности. Снижение массы висцеральной жировой ткани, как правило, приводит к улучшению чувствительности к инсулину, уменьшению гиперинсулинемии, улучшению показателей липидного и углеводного обмена и снижению артериального давления. Однако за счет применения исключительно немедикаментозных методов лечения у больных с синдромом инсулинорезистентности и абдоминальным ожирением, даже на фоне снижения массы тела, не всегда удается компенсировать нарушения липидного и углеводного обмена и уменьшить инсулинорезистентность и гиперинсулинемию. Поэтому перспективным подходом к лечению данной группы больных является включение в арсенал средств лечения медикаментозных препаратов, способных воздействовать на инсулинорезистентность.
В связи с этим целесообразно применение препарата из класса бигуанидов — метформина (сиофор, фирмы Берлин-Хеми). Многочисленные работы доказывают, что сиофор улучшает чувствительность печеночных клеток к инсулину, способствует угнетению процессов глюконеогенеза и гликогенолиза в печени. Улучшает чувствительность к инсулину мышечной и жировой ткани. Уменьшая периферическую инсулинорезистентность, всасывание глюкозы в кишечнике, препарат тем самым способствует снижению системной гиперинсулинемии. Выявлена также способность сиофора оказывать гиполипидемическое действие и повышать фибринолитическую активность крови. Имеются сообщения о благоприятном влиянии препарата на уровень артериального давления. Отсутствие гипогликемического эффекта, низкий риск развития лактацидоза и вышеперечисленные свойства сиофора, а также легкое анорексигенное действие позволили нам начать изучение возможностей использования препарата для лечения больных с абдоминальным ожирением и синдромом инсулинорезистентности, с нормальной или нарушенной толерантностью к глюкозе. Под нашим наблюдением находятся 20 больных с абдоминальным ожирением в возрасте 18-45 лет, с массой тела от 91 до 144 кг, ОТ >108 см, ОТ/ОБ > 0,95, которым на фоне гипокалорийного питания был назначен сиофор. Вначале по 500 мг перед сном однократно в течение недели для адаптации к препарату, затем по 500 мг утром и вечером после еды. Препарат не назначался при наличии гипоксических состояний любой этиологии, злоупотреблении алкоголя, а также при нарушении функции печени и почек. У всех больных до лечения и в процессе лечения (через 3 месяца) проводилось определение уровней триглицеридов, холестерина, хл-ЛНП, хл-ЛВП, проводился стандартный пероральный глюкозотолерантный тест с определением уровня глюкозы и инсулина плазмы. Ни у одного больного выраженных побочных эффектов отмечено не было. В течение первой недели лечения у трех больных наблюдались нерезко выраженные диспептические явления, которые прошли самостоятельно.
Контрольное обследование проводилось через 3 месяца после начала лечения. Исходный уровень лактата сыворотки составлял в среднем 1,28 ± 0,67 ммоль/л, через 3 месяца — 1,14 ± 0,28 ммоль/л. Масса тела снизилась в среднем на 4,2%, окружность талии уменьшилась на 7,6 см. Через 3 месяца терапии сиофором отмечалось достоверное снижение уровня триглицеридов крови с 2,59 ± 1,07ммоль/л до 1,83 ± 1,05 ммоль/л, в среднем на 29,2%. Содержание хл-ЛНП изменилось с 4,08 + 1,07ммоль/л до 3,17 ± 0,65 ммоль/л, т. е. на 21,05% от исходного уровня; индекс атерогенности сыворотки — в среднем с 5,3 до 4,2, уровень инсулина натощак — с 34,6 до 23,5 МЕД/мл. Исходное содержание хл-ЛВП у всех больных находилось на нижней границе нормы, через 3 месяца лечения отмечалась тенденция к его увеличению. У трех больных с нарушенной толерантностью к глюкозе нормализовались показатели углеводного обмена. Полученные нами результаты показывают, что применение сиофора в течение короткого периода времени (3 месяца) приводит к существенному улучшению показателей липидного обмена, уменьшению секреции инсулина, при нарушенной толерантности к глюкозе — к нормализации показателей углеводного обмена. Поэтому вполне разумно предположить рациональность назначения препарата в качестве превентивного патогенетического средства лечения больных с синдромом инсулинорезистентности при абдоминальном ожирении. В литературе также имеются сообщения о возможности применения препарата группы тиазолидиндионов — троглитазона для снижения инсулинорезистентности у больных с метаболическим синдромом при наследственной предрасположенности к СД 2. Однако появившиеся недавно публикации о токсическом влиянии препарата на печень требуют тщательного изучения безопасности применения троглитазона в клинической практике.
Для больных с выраженной дислипидемией, не поддающейся коррекции диетотерапией, можно рассматривать вопрос о назначении гиполипидемических препаратов (группы статинов или фибратов). Однако перед назначением этих препаратов следует тщательно взвесить целесообразность пожизненного лечения больных, возможный риск развития побочных реакций и потенциальную пользу от лечения. Это касается прежде всего больных с синдромом инсулинорезистентности и дислипидемией без клинических проявлений атеросклеротических поражений сосудов и высокого риска их развития.
Назначая симптоматическую терапию — гипотензивными и мочегонными препаратами — больным с абдоминальным ожирением, необходимо учитывать влияние этих препаратов на показатели липидного и углеводного обмена.
Секреты висцерального жира
Жировая ткань в нашем теле влияет не только на эстетику тела и легкость движения. Она участвует в контроле метаболизма, регуляции температуры тела и аппетита, от ее объема и вида зависят риски развития целого ряда заболеваний.
Не вся жировая ткань одинакова. В зависимости от того, какой больше и где она расположена, можно прогнозировать состояние здоровья человека на ближайшие годы — если он, конечно, не захочет взять дело в свои руки и начать контролировать, что и где у него откладывается.
MedAboutMe разбирался, откуда берется и чем грозит самый опасный — висцеральный жир.
Висцеральный и подкожный жир
Известно, что жировая ткань бывает белой и бурой. Бурая отвечает за вопросы терморегуляции, а белая выполняет следующие функции:
Белая жировая ткань человека в зависимости от того, где она откладывается, делится на подкожный жир (название говорит само за себя) и висцеральный (тот, что накапливается вокруг внутренних органов).
Подкожного жира больше: почти 80% всех запасов нашего тела складируется в подкожной жировой клетчатке в районе живота, под лопатками, а также в глютео-феморальной области — так красиво называются территории бедер и ягодиц.
На висцеральную жировую ткань приходится примерно 10-20% от общего объема жира тела человека. Висцеральный жир в основном скрывается внутри брюшной полости и приводит к абдоминальному ожирению. Основные его места отложения — сальник и брыжейка, но он также накапливается вокруг почек и репродуктивных органов. Наконец, отдельно говорят об эпикардиальном жире — висцеральной жировой ткани сердца.
Откуда такая разница между двумя видами белого жира? Секрет кроется в жировых клетках — адипоцитах. Набор рецепторов на поверхности жировых клеток из разных типов ткани определяет их метаболизм.
Увеличение объемов подкожного жира в основном происходит за счет гиперплазии — увеличения количества адипоцитов. То есть, из клеток-предшественников образуются так называемые малые адипоциты. Эти жировые клетки обладают большей чувствительностью к инсулину.
Согласно одной из теорий, гиперплазия адипоцитов — это защитная реакция жировой ткани на повышенное употребление калорийной и жирной пищи. Она снижает вероятность увеличения объемов еще одного типа жировой ткани — эктопической, которая накапливается вокруг печени, сердца и поджелудочной железы.
А увеличение объемов висцерального жира происходит за счет гипертрофии жировых клеток. Это значит, что отложение жира идет в уже имеющихся адипоцитах, в результате чего они увеличиваются в размерах, становятся гипертрофированными. Рано или поздно достигается предел набивания висцеральных адипоцитов жиром, и начинает формироваться эктопическая жировая ткань. Как следствие, развивается феномен липотоксичности, и с этого момента развиваются различные метаболические нарушения.
Аномально гипертрофированные адипоциты страдают от нехватки кислорода (гипоксии). При этом меняется активность почти 1,3 тысячи генов, отвечающих за расщепление глюкозы и окислительные процессы в клетках, в результате чего снижается чувствительность клеток к инсулину.
На фоне растущей инсулинорезистентности организм перестает считать глюкозу (которую он не может использовать) источником энергии. Поэтому включаются механизмы липолиза — расщепления жира. Но при этом образуются свободные жирные кислоты в больших количествах. А они, в свою очередь, токсичны для нашего тела и вызывают нарушения метаболизма в различных внутренних органах.
Мужчины, женщины и жировые запасы тела
Когда основной объем подкожного жира оседает в глютео-феморальной области, говорят о гиноидной форме — это то, что в народе называется «фигура в форме груши». Данный тип фигуры развивается под действием эстрогенов в процессе полового созревания молодых женщин. У мужчин основная масса подкожного жира откладывается вдоль корпуса.
Важную роль в формировании фигуры влияет тестостерон. Его повышенный уровень у мужчин приводит к накоплению висцерального жира. Поэтому у женщин ожирение внутренних органов встречается реже — по крайней мере, до наступления менопаузы. Еще один вариант, когда висцеральный жир у женщин начинает усиленно накапливаться по мужскому типу и провоцировать развитие абдоминального ожирения — гиперандрогения, то есть повышенная выработка тестостерона.
Для женщин нормально иметь больше жира, чем у мужчин. В среднем, масса жировой ткани у них в 2 раза больше, чем у представителей сильного пола. Что характерно, при этом от ожирения и мужчины, и женщины страдают с одинаковой частотой. Более того, несмотря на изначально меньшую долю жира в организме, мужчины чаще женщин умирают от нарушений метаболизма, связанных с ожирением.
В перечень самых распространенных метаболических заболеваний входят гипертония, сахарный диабет, ожирение и даже некоторые онкологические болезни.
Причины отложения жиров в области талии
То, с какой готовностью организм накапливает висцеральный жир, в немалой степени обусловлено генетикой. Еще в 2014 году были обнаружены несколько генов, от работы которых зависит соотношение талии и бедер, а также склонность к абдоминальному ожирению. Часть этих генов была найдена только у женщин.
Также тенденция к увеличению объема висцерального жира связана с индивидуальными особенностями генов, регулирующих выработку кортизола (гормона стресса) и лептина (гормона сытости).
Но все-таки более значимую роль играет пищевое поведение самого человека, а также различные состояния его организма. В каких ситуациях растет объем висцерального жира в области талии?
Любовь к сахару
Многие люди потребляют сахара больше, чем требуется организму, намного больше. Причем сахар с добавлением фруктозы более вреден. Так, в исследовании ученых из Калифорнийского университета в Дейвисе было доказано, что у людей, потребляющих четверть калорий за день в виде продуктов с фруктозой, быстрее развивается резистентность к инсулину и растет объем висцерального жира. По данным другого исследования, диета с повышенным содержанием фруктозы приводит к угнетению процессов липолиза — сжигания жира.
Ученые также напоминают, что потребление сахара в «жидком» виде (в сахаросодержащих напитках) меньше влияет на аппетит, поэтому человек не чувствует сытости, хотя получил достаточный объем калорий.
Любовь к алкоголю
Алкоголь не только провоцирует воспалительные процессы в организме и разрушает печень. По данным швейцарских исследователей, он также угнетает сжигание жировых запасов, в результате чего «алкогольные» калории откладываются в виде висцерального жира, формируя проклятие мужчин среднего возраста — «пивной живот».
А южнокорейские исследователи подтверждают, что мужчины, выпивающие три порции крепкого алкоголя (или три бутылки пива) в день, на 80% чаще страдают от ожирения, чем мужчины, которые столько не пьют.
Трансжиры
Трансжиры сегодня входят в состав многих продуктов, таких как крекеры, сладкая выпечка, смеси для ее домашнего приготовления и др. Однако потребление трансжиров приводит к активизации воспалительных процессов в организме и, как следствие, к повышению устойчивости к инсулину, заболевания сердца и сосудов и др.
В ходе 6-летнего исследования ученые из Медицинского колледжа в Уинстон-Сейлеме (Северная Каролина) продемонстрировали, что обезьяны, которые получали пищу, содержащую 8% трансжиров, имели на треть больше висцерального жира, чем животные, еда которых содержала 8% мононенасыщенных жирных кислот.
Дефицит белка
Питание с пониженным содержанием белка тоже может стать причиной увеличения объема висцерального жира. Во-первых, белковая пища заставляет человека чувствовать себя сытым, повышает интенсивность метаболических процессов и, как результат, приводит к сокращению количества потребляемых калорий.
Согласно результатам исследования ученых из Университета Оклахомы, чем меньше белка в рационе человека, тем больше объем висцерального жира в его теле.
Стресс
Стресс приводит к выработке гормона кортизола. А он способствует накоплению висцерального жира в области живота. Более того, чем больше объем талии у женщины, тем больший объем кортизола ее организм вырабатывает в стрессовых ситуациях. Больше нервничаешь — больше талия, больше талия — больше нервничаешь.
Менопауза
Чем больше жира на бедрах женщины, тем ниже риск развития у нее болезней сердца и сосудов. Это объясняется активным производством эстрогенов. Но по мере перехода в менопаузу и прекращения защитного действия эстрогенов жиры начинают активно запасаться вокруг внутренних органов — формируется андроидный тип висцерального ожирения. При этом меняется метаболизм липидов и глюкозы в организме и, как следствие, угроза сердечно-сосудистых заболеваний стремительно возрастает.
Кстати, наблюдения показывают, что чем раньше у женщины заканчивается менопауза, тем больше у нее объем висцерального жира.
Бактерии кишечника и жир
В мае этого года ученые из Королевского колледжа Лондона объявили еще один фактор риска образования висцерального жира. Им оказались столь популярные в последние годы в научных кругах бактерии желудочно-кишечного тракта. В ходе наблюдений за 500 парами близнецов исследователи пришли к выводу, что активность кишечника, а точнее, протекающие в нем биохимические процессы лишь на 18% определяются наследственными факторами, а на 68% зависят от воздействия окружающей среды, в частности, от питания человека. И именно работа кишечных бактерий во многом определяет объем и скорость накопления висцерального жира.
Несмотря на генетическую предрасположенность к накоплению висцерального жира, опасного для здоровья в больших объемах, этот процесс можно контролировать. Здоровое питание, физическая активность (особенно в период менопаузы), а также умение справляться со стрессами — залог долгой полноценной жизни и тонкой талии.
Чем опасен висцеральный жир?
Висцеральный жир — это жировая ткань, которая окружает органы. Висцеральный жир отличается от подкожного — эта жировая ткань связана с метаболическими и хроническими воспалительными нарушениями, что делает ее опасной для здоровья.
Роль висцерального жира
Здоровый висцеральный жир — это белая жировая ткань, откладывающаяся в брюшной полости. Увеличение отложений висцерального жира, связано с нарушением обмена веществ, развитием метаболического синдрома и другими патологиями. При этом заболевания, связанные с ожирением, имеют различную степень тяжести в зависимости от распределения висцерального жира.
Висцеральный жир и нарушения здоровья
Ожирение и осложнения со здоровьем имеют четкую связь.
Например , доказана связь абдоминального ожирения с тяжелыми расстройствами — непереносимостью глюкозы, гиперлипидемией и резистентность к инсулину. Учеными сообщалось также о связи между накоплением висцеральной жировой ткани и высоким кровяным давлением у женщин. Точно так же мониторинг гипертоников выявил, что уменьшение висцерального жира сильно коррелировало со снижением артериального давления.
Высокое кровяное давление
Высокое кровяное давление
» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Высокое-кровяное-давление-2.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Высокое-кровяное-давление-2.jpg?fit=825%2C550&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/%D0%92%D1%8B%D1%81%D0%BE%D0%BA%D0%BE%D0%B5-%D0%BA%D1%80%D0%BE%D0%B2%D1%8F%D0%BD%D0%BE%D0%B5-%D0%B4%D0%B0%D0%B2%D0%BB%D0%B5%D0%BD%D0%B8%D0%B5-2.jpg?resize=900%2C600&ssl=1″ alt=»Высокое кровяное давление» width=»900″ height=»600″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Высокое-кровяное-давление-2.jpg?w=900&ssl=1 900w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Высокое-кровяное-давление-2.jpg?resize=450%2C300&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Высокое-кровяное-давление-2.jpg?resize=825%2C550&ssl=1 825w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Высокое-кровяное-давление-2.jpg?resize=768%2C512&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″/> Высокое кровяное давление
Некоторые данные показывают, что при более высоких уровнях накопления висцерального жира в плазме снижаются уровни адипонектина. Механизм процесса неизвестен, но данные свидетельствуют о том, что ингибирующие факторы для синтеза адипонектина секретируются именно висцеральной жировой тканью. Результаты исследований свидетельствуют о том, что сниженные уровни адипонектина в плазме частично ответственны за резистентность к инсулину.
Данные опытов также свидетельствуют о том, что висцеральное ожирение может влиять на неврологию и атрофию головного мозга, сопровождающуюся потерей нейронов и нейрональных связей. Эффект проявляется через вредные сердечно-сосудистые эффекты, которые дает висцеральное ожирение. Тем не менее, пока это предположение, так как исследования включали субъектов с другими факторами, способными влиять на сердечно-сосудистую систему, например, курение, алкоголь, гипертония и др.
Диагностика и лечение висцерального ожирения
Висцеральный жир трудно диагностировать из-за его внутреннего распределения, поэтому эндокринологи часто использует компьютерную томографию, где четко определяется область висцеральной жировой ткани. Стратегии лечения зависят от области, покрывающей жир и глубины слоя. В Японии, например, лечение начинается, если висцеральный жир охватывает площадь свыше 100 см2.
Также используются базовые измерения — ИМТ и соотношение талии и бедер. ИМТ считается показателем жира накопленного на периферии, тогда как соотношение талии и бедер указывает на отложения висцерального жира. У мужчин центральное ожирение обозначается соотношением талии и бедер более 0,9, у женщин с соотношением более 0,8.
Измерение жира калипером
Измерение жира калипером
» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Измерение-жира-калипером.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Измерение-жира-калипером.jpg?fit=825%2C550&ssl=1″ loading=»lazy» src=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/%D0%98%D0%B7%D0%BC%D0%B5%D1%80%D0%B5%D0%BD%D0%B8%D0%B5-%D0%B6%D0%B8%D1%80%D0%B0-%D0%BA%D0%B0%D0%BB%D0%B8%D0%BF%D0%B5%D1%80%D0%BE%D0%BC.jpg?resize=900%2C600&ssl=1″ alt=»Измерение жира калипером» width=»900″ height=»600″ srcset=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Измерение-жира-калипером.jpg?w=900&ssl=1 900w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Измерение-жира-калипером.jpg?resize=450%2C300&ssl=1 450w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Измерение-жира-калипером.jpg?resize=825%2C550&ssl=1 825w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Измерение-жира-калипером.jpg?resize=768%2C512&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″/> Измерение жира калипером
Метаболические расстройства, так как они многогранны, невозможно лечить одним способом, поэтому методы лечения варьируются для каждого пациента. Но первый вариант выбора — это всегда изменение образа жизни. К сожалению, при больших накоплениях висцерального жира этого будет недостаточно, и эндокринолог назначит медикаментозное лечение.
Причина некоторых расстройств, связанных с висцеральным ожирением, до сих пор неизвестна.. Например, исследования четко показывают связь между излишками висцерального жира и уменьшением объема серого вещества вещества в мозге. Но неизвестно, является ли ожирение причиной атрофии головного мозга или, напротив, атрофия приводит нарушениям поведения — повышенному аппетиту и проблемам с регуляцией сытости. Так как трудно установить причину и следствие, лечить такие состояния очень сложно.
Добавить комментарий Отменить ответ
Вы должны быть авторизованы, чтобы оставить комментарий.
Ожирение в детском и пубертатном периоде: этиопатогенез, осложнения, лечение
В статье освещены вопросы физиологии жировой ткани, механизмы контроля энергетического баланса. Представлены результаты последних эпидемиологических и генетических исследований, взгляды на этиологию, патогенез, осложнения и лечение ожирения у детей.
The article highlights the problems of physiology of adipose tissue, mechanisms of energy balance control. The results of recent epidemiological and genetic studies, views on the etiology, pathogenesis, complications and obesity treatment were presented.
Ожирение — многофакторное заболевание, связанное с избыточным отложением жировой ткани, сопровождающееся многочисленными метаболическими и нейрогуморальными нарушениями, изменениями функции органов и систем. В норме у человека в организме постоянно поддерживается баланс энергии.
Избыточное поступление энергии или снижение ее затраты приводит к увеличению массы тела и развитию ожирения. Исследование баланса различных тканей организма показало, что тощая масса и костные ткани остаются практически без изменений, а увеличение массы тела при ожирении или ее снижение при голодании происходит за счет снижения жировой ткани.
Известно, что даже небольшое превышение массы при ожирении (на 10%) ведет к повышению смертности на 20 и более процентов за счет увеличения сердечно-сосудистой патологии, заболеваемости сахарным диабетом, болезнями пищеварительной системы и опорно-двигательного аппарата [1].
Физиология жировой ткани
Жировая ткань формируется на четвертом месяце развития эмбриона. В основном она состоит из адипоцитов (жировые клетки), основная часть которых находится в подкожной клетчатке и вокруг жизненно важных органов. Состояние жировой клетчатки зависит от количества адипоцитов и их размеров. В течение первых лет жизни происходит активный рост количества (гиперплазия) и размеров (гипертрофия) адипоцитов. К пубертатному периоду окончательно формируется их количество, которое индивидуально для каждого человека.
Жировые клетки на 85% состоят из триглицеридов, которые синтезируются из пищевых жиров и в такой форме сохраняются в организме. Триглицериды при расщеплении являются источником энергии и составляют почти 90% всех запасов энергии в организме. Они необходимы для репродуктивной функции и других физиологических процессов.
Энергетические запасы гликогена и белка составляют незначительную часть и служат для быстрого получения энергии (стресс, физические нагрузки).
Функции жировой ткани:
Разделяют три слоя жировой ткани: под кожей, под мышечной тканью (стратегический запас), внутри брюшной полости (вокруг внутренних органов).
У мужчин жировая ткань распределена равномерно, более плотная и составляет 15–20% массы тела.
У женщин подкожно-жировой слой толще, а жиры откладываются в молочных железах, тазовой области и бедрах.
Жировая ткань состоит из белых и бурых адипоцитов.
Бурая жировая ткань служит для согревания организма, вырабатывая тепло. Она содержит больше капилляров, а окислительная способность митохондрий в 20 раз выше, чем у белого жира, результатом чего является образование большего количества тепла. Ее много у грудных детей, что позволяет им адаптироваться к новым условиям жизни.
Белая жировая ткань преобладает у взрослых. Ее основная метаболическая роль заключается в контролировании процесса запасания и освобождения жира.
В адипоцитах бурого жира липиды находятся в виде множества мелких капель, а в адипоцитах белого жира в виде единичной крупной капли.
Жировая ткань обладает высокой метаболической активностью. В ней непрерывно совершаются интенсивные процессы обмена веществ, такие как синтез и гидролиз липидов, синтез жирных кислот, в том числе из углеводов, их эстерификация в триглицериды или нейтральный жир, депонирование и расщепление их с образованием жирных кислот, использование последних для энергетических целей.
Процесс отложения жира в адипоцитах происходит двумя путями: захват триглицеридов из плазмы и липогенез из глюкозы. Триглицериды в плазме присутствуют в составе липопротеидных частиц. Для того чтобы жиры попали в адипоциты, последние продуцируют фермент липопротеинлипазу, которая гидролизует триглицериды до свободных жирных кислот. Захват адипоцитом свободных жирных кислот происходит с участием специфического переносчика [2].
Активность липопротеинлипазы в жировой ткани регулируется инсулином, т. е. инсулин стимулирует и захват, и накопление циркулирующих жиров в жировой ткани.
Другой механизм отложения жиров в жировой ткани это превращение глюкозы и других углеводов в жиры, которое контролируется и регулируется при активном участии инсулина. В физиологических условиях одна треть пищевой глюкозы используется на синтез эндогенного жира, у больных с ожирением до двух третей.
Жиромобилизующая липаза осуществляет гидролиз триглицеридов, обеспечивает поступление в кровь неэстерифицированных жирных кислот (НЭЖК) с последующим их использованием в качестве энергетического материала. Липаза адипоцитов гормонозависима, кроме адреналина ее активируют норадреналин, соматотропный гормон (СТГ), адренокортикотропный гормон (АКТГ). Высокий уровень инсулина подавляет активность липазы.
Итак, инсулин, с одной стороны, способствует отложению жира в жировой клетчатке, но одновременно блокирует его мобилизацию.
В обычных условиях в организме поддерживается баланс энергии. У человека с нормальным обменом веществ, не страдающего ожирением, липопротеинлипаза и липаза, будучи достаточно активными, в известной мере уравновешивают процессы липогенеза и липосинтеза [3].
В отличие от подкожного жира, который составляет примерно 75% от всей жировой ткани и является основным хранилищем липидов, абдоминальный жир в настоящее время рассматривается как активный гормонопродуцирующий орган, секретирующий большое количество факторов (адипокины) с разнообразными эффектами. Они участвуют в регуляции энергетического баланса, сердечно-сосудистой системы, эндокринной системы и др. [4].
При увеличении массы жировой ткани (особенно висцеральной) содержание практически всех адипокинов возрастает. К ним относятся: лептин, адипонектин, грелин, ингибитор активатора плазминогена-1, резистин, противовоспалительные цитокины (интерлейкин-6 (ИЛ-6), фактор некроза опухоли-альфа (ФНО-а)), эстрогены, кортизол, ангиотензиноген и др.
Центральные механизмы контроля энергетического баланса
Чувство удовольствия от приема пищи является мощным орексигенным стимулом, который обеспечивается опиоидной, дофаминергической и серотонинергической системами. Во время приема вкусной пищи уровень дофамина мезолимбической системы повышается. Антагонисты дофамина снижают аппетит.
В регуляции энергетического баланса в организме координирующее место принадлежит гипоталамусу. В нем содержатся пептидные системы, регулирующие постоянство массы организма. Один пул нейронов, стимулирующий аппетит, продуцирует нейропептид У (НПУ) и агути-подобный белок (АПБ).
Другой, подавляющий пищевой стимул, секретирует проопиомеланокортин (ПОМК). Из последнего образуются альфа-меланоцитстимулирующий гормон (α-МСГ), АКТГ. α-МСГ участвует в пигментации кожи, а через рецепторы меланокортинов (MC3R и MC4R) вызывает снижение чувства голода, активирует использование жиров в энергетическом обмене и тормозит избыточное накопление жировых запасов [2].
Эти группы нейронов получают информацию о состоянии энергетического баланса через орексины.
Одним из первых открытых орексинов, который регулирует массу тела, является лептин. Он относится к группе гормонов подкожной жировой клетчатки и действует на центры насыщения и голода в гипоталамусе, контролируя массу тела путем снижения синтеза и высвобождения НПУ, вызывающего чувство голода. Лептин связывается в нейронах гипоталамуса с рецептором лептина (LEPR) и активирует экспрессию различных генов, в том числе гена ПOMК.
Пик секреции лептина приходится на полдень, минимальный на ночное время. Лептин важен как сигнальный фактор репродуктивной системы.
У детей в препубертатный период уровень лептина повышается параллельно увеличению массы тела, достигая максимума в период полового развития. Лептин можно рассматривать как один из пусковых факторов, инициирующих половое созревание.
Адипонектин повышает чувствительность тканей к инсулину, снижает поступление свободных жирных кислот в печень и стимулирует их окисление, способствуя сокращению продукции глюкозы печенью, а также синтеза триглицеридов липопротеидов очень низкой плотности.
Секреция адипонектина при ожирении существенно снижена, но может развиваться адипонектинрезистентность.
Резистин — гормон инсулинорезистентности. Он угнетает инсулин, т. е. является антагонистом инсулина. Однако у людей зависимость уровня резистина и инсулинорезистентность не выявила однозначной зависимости.
Грелин — орексигенный гормон, который вырабатывается в желудке, играет важную роль в регуляции голода, стимулируя прием пищи. Свое действие он оказывает через гипоталамус, влияя положительно на энергетический обмен [4].
Проблема ожирения
Проблема избыточной массы и ожирения во всех странах приобретает характер неинфекционной эпидемии. Порядка миллиарда людей страдают от избыточного веса. Согласно прогнозу Всемирной организации здравоохранения (ВОЗ) уже в этом десятилетии избыточная масса тела будет регистрироваться у 2,3 млрд людей, а у примерно 700 млн — ожирение.
В 2009 г. по данным Всемирной организации здравоохранения в мире насчитывалось до 30 млн детей и подростков с избыточной массой, а 15 млн имели ожирение. Аналогичная тенденция с избыточной массой и ожирением у детей и подростков имеет место в России. По статистическим данным в разных регионах РФ число детей с избыточной массой составило от 5,5% до 11,8%, а детей, больных ожирением, около 5,5% [5].
Ожирение в настоящее время рассматривают как социально значимое заболевание. В большинстве случаев неконтролируемое детское и подростковое ожирение сохраняется и прогрессирует во взрослом периоде.
Бурное нарастание ожирения во всех возрастных группах людей в большей степени связано с изменением образа жизни: снижение двигательной активности (компьютеризация, автомобилизация, урбанизация), изменение характера питания (переедание) и т. д.
Но роль наследственных факторов не подлежит сомнению. В последние годы насчитывают 430 генов, маркеров, связанных с ожирением.
Диагноз ожирения
Диагноз «ожирение» не сложен, т. к. избыточное отложение жира очевидно при первом же осмотре ребенка. Однако до настоящего времени продолжают поступать в стационар и активно обращаться в поликлинику дети, у которых имеется значительная степень ожирения или те или иные осложнения. Начальные же степени ожирения, которые поддаются лечению, длительно не вызывают тревогу у родителей и детей. Французские авторы классифицирует ожирение своеобразно: 1-я степень — вызывает зависть, 2-я — удивление, 3-я — смех, 4-я — сожаление.
Существуют многочисленные классификации ожирения у детей. В связи с патоморфозом этого заболевания они модифицируются. С практической точки зрения удобна классификация ожирения, предложенная В. А. Петерковой и О. В. Васюковой, 2013 г. [6].
1. По этиологии выделяют следующие виды ожирения:
2. По наличию осложнений и коморбидных состояний:
3. По степени ожирения (индекс массы тела (ИМТ)):
В норме ИМТ у мальчиков и у девочек находится в пределах от 15 до 85 перцентили, избыточная масса от 85 до 95 перцетили, а свыше 95 — ожирение.
По характеру течения ожирение может быть быстропрогрессирующим (8–10 кг в год), медленно прогрессирующим (5–6 кг в год), стабильным (одинаковое превышение на значительном протяжении времени), регрессирующим.
Избыточное накопление жировой ткани может быть равномерным, что характерно для алиментарного ожирения. Различно патологическое накопление жировой ткани: жир откладывается преимущественно на ягодицах, внизу живота и на бедрах (гиноидное ожирение); большее количество жира откладывается на плечах, грудной клетке и на животе (андроидное ожирение). Избирательное избыточное отложение жира типично для эндокринной патологии [7].
В настоящее время с точки зрения генетики можно выделить несколько форм ожирения: моногенное ожирение, генетические синдромы, ассоциированные с ожирением, и простое ожирение, характеризующееся полигенным наследованием.
Среди всех форм ожирения простая встречается в 85–90% случаев с полигенным типом наследования. Конституциональный фактор является ведущим в генезе данной формы заболевания. В семьях детей с данным типом ожирения тучность встречается в 100%, в то время как среди семей, где дети здоровы, тучность составляет лишь 15%.
Известно, что если родители имеют нормальный вес, то ожирение у детей возникает в 8–10%, а если у одного ожирение, то 40% детей имеют эту патологию, если оба родителя с ожирением, то 80% детей страдают тучностью.
Генетическая предрасположенность к конституционально-экзогенному ожирению может быть связана с центральной дисрегуляцией энергетического баланса, с увеличением количества адипоцитов и повышенной метаболической активностью последних.
Количество жировых клеток зависит от генетического фактора, а размер адипоцитов зависит от алиментарного фактора. Существуют многочисленные пептиды и рецепторные системы, центральные и периферические, которые повышают или понижают аппетит. Нарушение этих пептидов может способствовать нарушению пищевого поведения.
Избыточное питание в критических периодах, когда увеличивается количество адипоцитов (первые 6–12 месяцев после рождения и период полового развития), приводит к увеличению размеров адипоцитов [8].
Простая форма конституционально-экзогенного ожирения, которая встречается почти у 90% пациентов, выявляется уже в возрасте до одного года. Чаще степень ожирения 1–2 степени, распределение подкожно-жирового слоя равномерное, течение медленно прогрессирующее или стабильное. В летнее время характерно похудение. В пубертатный период мальчики нередко худеют, а девочки, наоборот, полнеют. Самочувствие остается удовлетворительным. Жалоб у большинства нет. Только при тщательном опросе у некоторых пациентов удается выявить непостоянные, умеренно выраженные жалобы на утомляемость, потливость, раздражительность.
Гипоталамическое ожирение периода полового созревания (пубертатно-юношеский базофилизм, пубертатно-юношеский диспитуитаризм) возникает при дисфункции гипоталамуса [8]. Отличие от других вариантов нейроэндокринных форм ожирения — это обратимость клинических проявлений у большинства больных.
В развитии этой формы ожирения может иметь значение комбинация различных факторов. Хронические инфекции, хронические интоксикации (хроническая очаговая инфекция носоглотки), черепно-мозговые травмы, психические травмы, конфликтная обстановка в семье, переедание. Но решающим фактором является пубертатный период, в котором происходит интенсивный рост гипоталамуса, активизируется гипоталамо-гипофизарно-надпочечниковая система.
В результате дисфункции гипоталамо-гипофизарно-надпочечниковой системы возникает избыточная продукция тех или иных тропных гормонов (АКТГ, ГТГ, СТГ, ТТГ). В клинике чаще выявляются признаки гиперпродукции АКТГ и ГТГ.
Жалобы разнообразные: головная боль, тучность, утомляемость, боль в области сердца, жажда, нарушение сна, неутолимый голод.
У многих избыточная полнота отмечается с детства, но в 11–13 лет подростки резко прибавляют в весе. Дети выглядят старше своих лет (бурное формирование вторичных половых признаков, наклонность к высокорослости (чаще у мальчиков)). Костный возраст опережает на 1–5 лет.
Распределение подкожно-жирового слоя чаще равномерное, но может преобладать на животе, груди, лобке, ягодицах, на задней поверхности шеи. Реже встречается кушингоидный тип ожирения. У юношей нередко феминное ожирение с преимущественным отложением жировых масс на груди (ложная гинекомастия). Оволосение на лице скудное, кожа нежная. Может быть некоторая задержка полового развития, которая в дальнейшем восстанавливается без лечения. Мышечная система хорошо развита. Формирование вторичных половых признаков у девочек начинается в срок, но протекает быстро. Лицо круглое, полное, румяное.
Кожа мраморно-цианотическая (особенно на бедрах и ягодицах), полосы растяжения (стрии) — розовые, яркие, затем бледнеют.
Вегетативные нарушения проявляются в виде лабильности артериального давления с наклонностью к повышению, субфебрилитета, приглушенности тонов сердца, брадикардии.
Возможны изменения настроения с преобладанием психопатологических расстройств: страх, тревога, нарушение сна, депрессия, астения.
Алиментарное ожирение встречается редко. Развивается постепенно при усиленном кормлении или при обычном питании, но при ограничении двигательной активности (парезы, параличи). При других типах ожирения прибавка в весе может быть связана с избыточным питанием или гиподинамией.
Перечисленные формы входят в группу первичного (простого) ожирения. Вторичное ожирение менее распространенное, но более тяжелое, является симптомом других заболеваний.
Гипоталамическое (диэнцефальное) ожирение развивается в результате поражения гипоталамуса и ствола мозга вирусной инфекцией, черепно-мозговой травмы или инсульта, опухолевого процесса, поражение гипоталамо-гипофизарной системы имеет весьма вариативную клинику. Ожирение развивается вскоре после вышеозначенных причин, быстро прогрессирует. На фоне активного нарастания веса появляются неврологические знаки: многочисленные жалобы, энурез, снижение слуха, эпилептические судороги, отставание в росте и т. д. [6].
Одновременно появляется дисфункция желез внутренней секреции (гипофиза, щитовидной железы, надпочечников, половых желез), вегетативные расстройства (нарушение терморегуляции, сосудистого тонуса, сердца, желудочно-кишечного тракта и др.). Изменяется самочувствие, появляются многочисленные жалобы.
Эндокринное ожирение встречается при гиперкортицизме, гипотиреозе, гипофизарном нанизме, поликистозе яичников, инсулиноме и др.
В этих случаях представлена развернутая клиника основного заболевания. Избирательное избыточное отложение жира типично для эндокринной патологии [7].
Ятрогенное ожирение развивается при длительной иммобилизации больного, долгом приеме лечебных препаратов (кортикостероидов, антидепрессантов и др.).
В настоящее время выявлены редко встречающиеся (до 5%) моногенные формы ожирения, которые представляют собой доминирующий фенотипический признак. Мутации гена лептина и его рецептора, гена проопиомеланокортина (POMC), гена меланокортиновых рецепторов 4-го типа (MC4R). Эти гены приводят к развитию ожирения. Данные гены кодируют гормоны и их гипоталамические рецепторы лептин-меланокортиновых путей, которые участвуют в регуляции аппетита.
Для моногенных форм ожирения характерно раннее проявление заболевания, быстропрогрессирующее течение, гиперфагия, морбидный характер ожирения.
Для врожденного дефицита РОМС типично быстропрогрессирующее морбидное ожирение и надпочечниковая недостаточность, связанная с неопределяемым количеством АКТГ в крови. Такие дети рождаются своевременно с нормальной массой тела. Паратрофия нарастает к 3–4 месяцу жизни, параллельно появляются клинические признаки надпочечниковой недостаточности, связанные с дефицитом АКТГ, предшественником которой является РОМС, симптомами гипогликемии. У части детей с врожденным дефицитом РОМС волосы на голове рыжие (дефицит МСГ), кожа бледная [2].
Наиболее изучена у человека с ранним дебютом ожирения мутация меланокортиновых рецепторов 4-го типа (MC4R). Для этой формы типично сочетание ожирения, ранней инсулинорезистентности, высокий линейный рост.
Высокая частота мутаций в MC4R может определяться сохранением у пациента с ожирением репродуктивной функции, что и способствует передаче мутации из поколения в поколение [9].
Врожденный дефицит лептина редкий синдром. Мутация гена лептина, снижающая его выработку, индуцирует морбидное ожирение, инсулинорезистентность, снижение секреции гормонов передней доли гипофиза и иммунодефицит. Мутантный лептин теряет способность оказывать свое действие на гипоталамус. Возможна заместительная терапия рекомбинантным лептином.
У детей рано выявляется тяжелое ожирение, они чаще болеют острыми респираторными заболеваниями, уровень сывороточного лептина высокий.
Идентифицировать мутации в гене лептина, рецептора лептина, гена РОМС, рецептора меланокортина MC4R можно в генетических лабораториях [5].
Молекулярные механизмы участия многих генов и белков в регуляции пищевого поведения пока находятся в стадии интенсивного изучения.
К синдромальным формам ожирения, которые встречаются не часто, относятся врожденные заболевания, характеризующиеся многочисленными пороками развития. Например, синдром Алстром, Лоуренса–Муна–Бидля, Прадера–Вилли, Ангельмана и др. Ожирение развивается в разные периоды детства и варьируется в широком диапазоне: от легкой до тяжелой степени. Патогенез развития ожирения этой группы больных не установлен, лечение представляет большие трудности [5].
Для самых распространенных форм ожирения, вероятно, характерно полигенное наследование, являющееся результатом взаимодействия тех или иных средовых факторов на генетическую экспрессию, через эпигенетические механизмы [9].
Эпигенетика — новое направление генетики, которая постулирует, что существуют особые механизмы, позволяющие лучше приспосабливаться и изменяться по отношению к повреждающему фактору. Функция метилирования заключается в активации/инактивации гена. Метилирование приводит к подавлению активности гена, а деметилирование — к его активации.
Эпигенетические механизмы не вызывают структурной перестройки ДНК, влияют на активность генов через присоединение или отщепление ацетилированных групп, ремоделирование хроматина, регулирование на уровне РНК либо других маркеров на внешние воздействия. Изменение на эпигенетическом уровне носит индивидуальный характер [10].
Итак, внешние факторы ожирения могут регулировать активность наших генов без повреждения генетического кода.
Существующие кандидаты в гены ожирения отражают многочисленные стороны нарушения энергетического обмена. Показано, что существуют многочисленные пептиды и рецепторные системы, центральные и периферические, которые повышают или понижают аппетит. Нарушение этих пептидов может способствовать нарушению пищевого поведения.
Осложнения
На начальном этапе простого ожирения (1–2 степень) пациенты могут жаловаться на слабость, усталость, потливость, жажду. Со стороны сердечно-сосудистой системы — непостоянное повышение или снижение артериального давления. В этот период лечение ожирения наиболее эффективно.
С прогрессированием ожирения, с увеличением возраста детей появляются осложнения или спутники заболевания. Это нарушение углеводного обмена, жировой гепатоз, вторичный гипоталамический синдром, артериальная гипертензия, задержка полового развития главным образом у мальчиков или, наоборот, ускоренное половое созревание. У девочек может развиваться синдром гиперандрогенемии. «Спутниками» ожирения являются нарушения опорно-двигательного аппарата (плоскостопие, спондилолистез, дегенеративно-дистрофические изменения связочного аппарата, болезнь Блаунта). Со стороны кожи выявляются стрии, гиперпигментация, фолликулит [11].
При длительном положительном балансе энергии инсулин повышает экспрессию SREPP-1 и активируется система PPAR-гамма. Эти две системы увеличивают экспрессию ключевых ферментов, вовлеченных в отложение жира, приводя к гиперплазии и гипертрофии адипоцитов [2].
Длительно существующий повышенный уровень жирных кислот в крови нарушает чувствительность тканей к инсулину и может нарушать процесс секреции инсулина В-клетками.
Тяжелые формы ожирения вызывают у больного серьезные психические сдвиги.
В последнее десятилетие ожирение, сопровождающееся коморбидными состояниями, систематизируют под термином «метаболический синдром (МС)».
Согласно современным представлениям в основе патогенеза МС лежит первоначальная инсулинорезистентность и сопутствующая гиперинсулинемия у людей с избыточной массой висцерального жира, что вызывает развитие нарушений углеводного, липидного, пуринового обмена, артериальную гипертензию (АГ).
Продолжаются попытки систематизации критериев МС у взрослых. К глобальным критериям МС относят сахарный диабет 2-го типа, нарушение толерантности к глюкозе, инсулинорезистентность и гиперинсулинемию. Сопутствующие признаки — АГ, абдоминально-висцеральное ожирение, атерогенная дислипидемия, микроальбуминурия. Помимо основных выделяют дополнительные критерии МС: уровень лептина, адипонектина, липопротеидов низкой плотности, фибринолитические и факторы свертывания и др. [12].
ГБОУ ВПО РНИМУ им. Н. И. Пирогова МЗ РФ, Москва
Ожирение у мужчин
Современные исследования свидетельствуют не только о высокой распространенности ожирения по всему миру и обретении им статуса эпидемии, но и росте процента мужчин с избыточным весом. Клиническая значимость ожирения у мужчин значительно выше, чем у женщин: оно гораздо труднее поддается лечению традиционными методами, ведет к ускорению развития и прогрессирования сердечно-сосудистых заболеваний, сахарного диабета, приводя к уменьшению средней продолжительности жизни у мужчин по сравнению с женщинами на 8-12 лет.
Именно поэтому сегодня, как никогда, становится актуальным поиск успешных новых методов борьбы с ожирением.
На сегодняшний день главным критерием постановки диагноза «ожирение» является окружность талии. Каждый мужчина, желающий сохранить здоровье, в том числе мужское здоровье, залогом которого является нормальный уровень тестостерона, должен знать, что если у него окружность талии более 94 см — у него имеется грозный диагноз «ожирение», а если окружность талии более 102 см, то в добавок к ожирению у него, скорее всего, имеется дефицит тестостерона.
Главная особенность ожирения у мужчин заключается в том, что ожирение всегда ведет к недостатку тестостерона. Тестостерон – важнейший мужской половой гормон, определяющий не только сексуальные и социальные амбиции мужчины, но и играющий ведущую роль в клинической картине ожирения у мужчин. Дефицит тестостерона поддерживает отложение избыточного количества жировой ткани и снижает эффективность лечения. Кроме того, тестостерон отвечает за общее самочувствие, хорошее настроение, а также мышечную массу и силу.
Опасно также и развитие ожирения у детей-подростков: жировая ткань подавляет выработку тестостерона, который необходим для «запуска» процесса полового созревания, в результате ожирение становится причиной задержки полового созревания у мальчиков.
Лечение.
Второе обязательное условие — это физическая активность. Важно не только ограничить «приход» энергии (т.е. снизить количество потребляемых калорий), но и увеличить ее «расход». Ходьба — самый простой и эффективный вид физических упражнений, не требующий никакого специального снаряжения. Сочетание ходьбы и правильного питания — прекрасный способ похудеть. Необходимо ходить не менее 30-40 минут в день, быстрым шагом, до состояния усталости. Любая дополнительная физическая активность пойдет только на пользу.
Но если Вы уже изменили пищевое поведение, изнуряете себя в спортивном зале, но результаты крайне низкие, то это, скорее всего, следствие нехватки тестостерона — главного жиросжигающего гормона.
Предположить наличие дефицита тестостерона у мужчины можно, если у него имеются следующие симптомы:
Однако, чтобы поставить диагноз дефицита тестостерона, обязательно нужно подтвердить его лабораторно. Для этого нужно сдать гормональный анализ крови с определением уровня общего тестостерона.
Если уровень общего тестостерона в крови ниже 12 нмоль/л и сочетается с вышеописанными симптомами, врач устанавливает диагноз «гипогонадизм», или, другими словами — дефицит тестостерона.
Как же восполнить дефицит тестостерона в организме?
Необходимость восполнения дефицита тестостерона при ожирении до сих является предметом споров в отдельных медицинских кругах. Несмотря на тот факт, что дефицит тестостерона является дополнительным фактором, поддерживающим ожирение и главной причиной неэффективности диет и физических нагрузок, некоторые специалисты продолжают утверждать, что при снижении массы тела низкий уровень тестостерона будет устранен «сам собой», поскольку будет устранена жировая ткань, то есть фактор, обусловивший снижение тестостерона.
В России впервые исследование заявляющее о необходимости назначения терапии тестостероном при сочетании его дефицита и ожирения было проведено доктором Тишовой Юлией Александровной под руководством профессора С.Ю. Калинченко. Исследование было начато в 2005 году и завершено весной 2009 года. Его итогом стала защита кандидатской диссертации на тему «Роль коррекции гипогонадизма в лечении метаболического синдрома у мужчин».
В исследовании, целью которого явилось определить, помогает ли нормализация тестостерона снижению веса у мужчин с ожирением, участвовали 170 пациентов (а к 2013 году уже намного больше). Все они имели установленный диагноз «ожирение» и страдали дефицитом тестостерона. Всем пациентам были даны одинаковые рекомендации по правильному питанию и усилению физической активности. При этом 105 пациентов получали внутримышечный препарат тестостерона (тестостерона ундеканоат), а 65 пациентов – препарат-пустышку, т.е. им тоже производились внутримышечные уколы, однако тестостерона в них не содержалось.
У пациентов, которые получали «пустышку», окружность талии чуть уменьшилась (а как же, ведь все пациенты старались – соблюдали диету и увеличили физическую активность!), при этом не только не нормализовался уровень тестостерона, но и не были устранены симптомы его дефицита – нарушения половой функции и депрессия. Также не изменились и показатели липидов (холестерин и триглицериды).
Таким образом, на основании проведенного исследования были сформированы следующие рекомендации для практикующих врачей:
— Всем мужчинам с ожирением необходимо определять уровень тестостерона.
— Всем мужчинам с выявленным дефицитом тестостерона, для лечения ожирения показана терапия тестостероном в сочетании с правильным питанием и физической активностью.
Известно, что терапия тестостероном сопровождается стимуляцией красного кровяного ростка. Именно поэтому оценка влияния терапии внутримышечными препаратами тестостерона на показатели гемоцитораммы (гемоглобин, эритроциты, цветной показатель и т.д.) представляет интерес в аспекте оценки безопасности данной терапии.
Считается, что в тех случаях, когда терапия тестостероном проводится по показаниям и в физиологических дозах, повышение производных красного кровяного ростка в целом происходит в пределах нормальных значений. Вероятнее всего, повышение показателей красной крови связано с гиперстимуляцией эритропоэза во время вызываемых в первые недели после введения препарата «пиков» концентрации. В связи с этим, при применении тестостерона ундеканоата необходим систематический контроль параметров красной крови с целью своевременной коррекции интервала между инъекциями.
Так же при исследовании гликемии натощак (сахара крови) было отмечено статистически значимое, однако, клинически мало выраженное снижение уровня глюкозы(не требующее дополнительной коррекции).
Удаление брюшного фартука
Кожно-жировой фартук – это большой излишек кожи и жира, локализующийся на передней брюшной стенке. Для него характерен выраженный птоз (опущение) мягких тканей. Он является не только эстетическим дефектом. Если кожно-жировая складка обвисает до уровня бедер, в ней возникают опрелости, раздражение, зуд, могут сформироваться мокнущие язвы, появляется неприятный запах, есть высокий риск экземы.
Чаще всего с проблемой появления фартука сталкиваются люди (как женщины, так и мужчины в равной степени), значительно сбросившие вес либо те, у кого вес часто колеблется в ту или другую сторону – это вызывает деформацию брюшных мышц. У женщин такой дефект может провоцироваться беременностью: во время вынашивания ребенка могут разойтись прямые мышцы живота, что вызовет опущение передней брюшной стенки.
Избавиться от обвисшей кожи нельзя диетами и упражнениями. Решить проблему можно только с помощью панникулэктомии – хирургической операции по удалению брюшного фартука (ее название происходит от латинского слова pannus – «фартук»).
Панникулэктомия – один единственный метод борьбы с птозом кожно-жировой структуры. Например, липосакция – это способ только откачать жир. Кроме того, панникулэктомию не нужно путать с абдоминопластикой. Последняя предполагает не только удаление жира и кожи, но и лифтинг мышц. При коррекции фартука можно сочетать эти виды пластики.
Степени деформации живота
Перед тем как хирургически удалять излишек кожно-жировой ткани, пластический хирург оценивает степень деформации живота. Чем более выражены изменения, тем сложнее будет операция.
До какого уровня доходит кожно-жировой фартук
Показания и противопоказания к панникулэктомии
Показанием к процедуре служит наличие кожно-жирового фартука. При этом важно, чтобы до вмешательства вес пациента был стабилизирован. Если планируется дальнейшее похудение, то проблема может вернуться, а эффект от операции сойдет на нет.
Панникулэктомия – травматичная и сложная операция, поэтому к ней есть много противопоказаний. Вмешательство не проводится в следующих случаях:
Описание операции
Важно! Данное вмешательство влечет за собой формирование видимого рубца на коже, который не проходит полностью. Пациент должен быть к этому готов.
Панникулэктомия может проводиться самостоятельно или в сочетании с другими методиками – абдоминопластикой и липосакцией. Во втором случае можно сразу решить несколько эстетических проблем: убрать кожную складку, лишний жир в зоне живота, подтянуть мышцы.
Как убрать жир с лобка: липосакция лобковой зоны и тренировки
Жир, с возрастом появившийся в паховой зоне или обусловленный генетически, довольно сложно убрать при помощи диет или каких-то новомодных физических упражнений. Не сможет помочь и массаж. Все дело в том, что все эти приемы должны проводиться только в комплексе.
Если углубиться в анатомию человека, то лобок представляет собой группу тканей, которое находится над наружными половыми органами. Еще в подростковом возрасте на нем начинают вырастать темные волосы. Это место считается интимным, поэтому люди часто испытывают комплексы во время близости, если оно не в идеальном состоянии. Поэтому перед мужчинами и женщинами стоит вопрос, как безболезненно убрать жир с лобковой части.
Почему появляется жир на лобке у женщин и мужчин
Представительницы прекрасного пола физиологически больше склонны к жировым отложениям. Но красивая стройная фигура – это цель многих. Не каждая дама может похвастаться красивым телом без изъянов, ведь у всех свой типаж фигуры и физиологические особенности. Мужская половина хоть и реже, но тоже страдает из-за проблем с весом. Злорадный жир откладывается на животе, в области бедер и ягодиц. Но даже лобковая зона подвержена утолщению жировой прослойки.
Липосакция лобковой зоны
Липосакция лобковой зоны — малоинвазивная хирургическая операция, направленная на элиминацию жировых отложений лобка. Подобное вмешательство может быть как отдельной операцией, так и являться составной частью абдоминопластики или липосакции талии и живота. Липосакция лобка по своему характеру является интимной операцией, зачастую люди решаются прибегнуть к ней в целях увеличения привлекательности для полового партнера. Часто дополнительные отложения жира в зоне лобка образуются вслед за рождением ребенка.Также они могут быть обусловлены общим ожирением или являться следствием возрастных изменений в организме. К избытку жира в области лобка могут приводить гормональные сбои, половое созревание, эндокринные нарушения.
Описание липосакции лобковой зоны у женщин
Женщины обычно нормально переносят лобковую липосакцию, поэтому для проведения операции применяется местная анестезия. С помощью современных веществ и препаратов область лобка обезболивается, и ткани становятся бесчувственными. Женщина не будет чувствовать ни боли, ни дискомфорта. По желанию пациентка может наблюдать за процессом операции и при необходимости отвечать на вопросы анестезиолога или врача-хирурга.
Как убрать жир с лобка: питание и спорт
Что касается строения кости, то невозможно обмануть природу и изменить внешние данные так кардинально. А вот жировая ткань в человеческом теле поддается изменению и сжиганию. Значит, от проблемы можно избавиться независимо от сложности.
Но как именно можно убрать жир на лобковой кости? Специалисты утверждают, что сжигание любых лишних жировых отложений происходит за счет коррекции питания и физических нагрузок.
Жир на животе можно «сжечь» не так быстро, как в других частях тела, к тому же решающее значение имеет возраст. Но, благодаря целому комплексу принятых мер, можно увеличить скорость похудения и начать быстро удалять жир в паховой области у мужчин и женщин:
Упражнения для женщин при жире на лобке
Выполняются специальные тренировки для низа живота. Как убрать жир с лобка упражнениями?
Упражнения для мужчин, которые хотят убрать жир с интимной части тела
Сбалансированное питание
Для начала необходимо откорректировать свой рацион. Для получения продолжительного результата нельзя резко и временно садиться на диету. Нужно пересмотреть свое питание целиком. Для составления рациона можно попросить помощь диетолога либо же разобраться в вопросе самостоятельно.
Если решение избавиться от проблемы основательное, то необходимо свести к минимуму, а лучше вообще исключить следующие продукты питания:
Важными условиями для похудения можно назвать целеустремленность и неукоснительное соблюдение режима тренировок и дневного расписания. Как убрать жир с лобка без вреда для женского организма:
Теперь вы знаете, как убрать жир с лобка мужчинам и женщинам. В нашей статье мы рассмотрели разные способы, уделив особое внимание теме физических нагрузок. В статье названы и описаны упражнения, которые помогут избавиться от жира на лобке.
Диета при ожирении, как худеть правильно
Ожирение – одна из самых актуальных проблем современного мира. В некоторых странах оно уже достигло масштабов эпидемии. В России с избыточной массой тела живут около 47% мужчин и 52% женщин. Лишний вес – это не просто дефект внешности. Он может стать причиной многих физиологических или психологических нарушений. Чтобы избавиться от жировых отложений в первую очередь нужно изменить свои пищевые привычки.
В чем опасность ожирения
Ожирение обусловлено тем, что количество пищи, поступающей в организм современного человека, значительно превышает необходимое для производства энергии. В итоге неизрасходованный остаток трансформируется в жир. Качество потребляемых продуктов тоже имеет значение. Если основу рациона составляют легкоусвояемые углеводы – они непременно отложатся в виде некрасивых складок.
Лишний вес нельзя воспринимать просто как визуальный недостаток. Он представляет собой фактор риска для развития множества заболеваний. Чем больше разрастается жировая ткань, тем сильнее ее разрушающее воздействие на организм.
Внимание: пациенты с избыточной массой тела в три раза чаще болеют сахарным диабетом, в два раза чаще страдают от патологий печени и сердечно-сосудистой системы, в сравнении с людьми с нормальным весом.
Ожирение относится к системным заболеваниям, оно может отразиться на работе всех внутренних органов.
Среди болезней, которые провоцирует лишний вес:
Научно доказано, что ожирение повышает вероятность развития рака молочной и щитовидной желез, толстой кишки, желчного пузыря, почек. Наиболее четко прослеживается связь между лишним весом и злокачественными новообразованиями пищевода, а также эндометрия. В среднем жировые отложения сокращают продолжительность жизни человека на 12-15 лет.
Ситуация усугубляется тем, что у тучных людей нарушен обмен веществ – это замедляет процесс похудения. Но, ситуация обратима. Даже самый большой вес возможно «сбросить». Для этого нужно прежде всего изменить питание. Главная ошибка многих людей состоит в том, что они пытаются полностью отказаться от еды. В результате периоды голодания сменяются срывами. Вес возвращается в еще больших объемах, возникают проблемы со здоровьем. Подбором рациона для человека с ожирением должен заниматься профессиональный диетолог.
Основные принципы питания при ожирении
Рацион для лечения ожирения нужно сбалансировать. Организм нельзя оставлять без необходимых веществ, аминокислот, витаминов. Неправильно подобранная диета может стать причиной серьезных эндокринных расстройств, нарушений в работе печени, сердца и других органов.
Основные правила питания для нормализации веса следующие:
Внимание: нормой считается ежемесячная потеря 3 кг веса за счет жира. Более быстрое похудение – сильный стресс для организма!
Здоровое питание при ожирении надо сочетать с дозированными физическими нагрузками. Начинать надо с 10-ти минутной зарядки, постепенно увеличивая ее продолжительность и сложность упражнений.
Особенно строго перечисленные правила нужно соблюдать в первый месяц лечения. Затем организм адаптируется к новому режиму питания, распорядку дня. Опасность срывов, возвращения к прежним пищевым привычкам снизится.

Запрещенные и разрешенные продукты
Пациентам с ожирением обычно рекомендуют так называемый диетический стол №8. Он разработан непосредственно для уменьшения объема жировой прослойки, нормализацию обменных процессов.
Внимание: для больных с сопутствующими заболеваниями ССС, печени, органов пищеварения подбирают индивидуальные режимы питания!
Несмотря на строгость такой диеты, она позволяет есть разнообразно и вкусно. Список допустимых продуктов весьма обширен. Приведем основные из них в виде таблицы.
| продуктовая группа | разрешено | запрещено |
| мучные изделия | черный или цельнозерновой хлеб (до 150 г в сутки) | белый хлеб; сдобная выпечка; слоеное тесто |
| мясо | постная говядина; крольчатина; мясо курицы без кожи и жира; индюшатина; (любое, до 150 г в сутки) | свинина; гусятина; утятина; баранина; копчености; колбасы; тушенка; сало |
| рыба | нежирные виды (до 150 г в день); морепродукты (до 200 г в сутки) | все жирные породы; соленая, копченая рыба; консервы |
| овощи | капуста; огурцы; редис; кабачки; тыква; томаты; репа; зелень; морская капуста | картофель; морковь (изредка допускается); зеленый горошек |
| гарниры | гречка; перловка; ячневая крупа; стручковая фасоль | макаронные изделия; рис; манка; бобовые |
| яйца | вареные | глазунья; жареный омлет; |
| фрукты и ягоды | кислые фрукты и ягоды; желе; муссы | виноград; бананы; инжир; финики |
| напитки | кофе; чай; натуральные соки из кислых фруктов и ягод; минеральная вода; отвар шиповника | сладкие компоты; кисели; пакетированные соки; газировки |
| приправы | соусы с зеленью на слабом бульоне; томатная подлива; белый соус с овощами | майонез; горчица; хрен; кетчуп |
| молочные продукты | кефир; простокваша; творог (все с низким содержанием жира) | твердые сыры; сметана; жирное молоко; сливки |
Меню хорошо расписать заранее, закупить все продукты, разделить на приемы пищи. В таком случае не придется «наспех» готовить еду после работы – это может привести к перееданию.
Примерное меню на день
Перед сном надо выпить один стакан кефира с низким процентом жирности.
Альтернативные диеты
Вариантов низкоуглеводных диет очень много. Не слишком строгие режимы питания предусматривают исключение так называемых быстрых углеводов. Принцип составления рациона схож с описанным выше «столом №8». Такие ограничения действительно полезны. Они позволяют организму получать все необходимые вещества, сжигать отложенные запасы жира.
Другой вид низкоуглеводных диет – строгие. Они исключают практические все продукты, содержащие эти вещества. Например, основа белковой диеты – протеины. На их долю приходится до 80% суточного рациона. Такая пища быстро насыщает, долго переваривается, избавляя человека от чувства голода. Кроме того, переработка растительных и животных белков требует больших энергозатрат – на это уходит до половины потребленных калорий.
Такие диеты эффективны, но должны сочетаться с серьезными физическими нагрузками. В противном случае невостребованные для мышечной массы протеины образуют азотистые соединения, которые выводятся через почки. Нагрузка на органы возрастает, создавая предпосылки для развития мочекаменной болезни.
Недостаток углеводов отрицательно влияет на состояние костей, кожи, волос. Из данных химических соединений организм вырабатывает глюкозу – основное питательное вещество для головного мозга. Испытывая недостаток энергии, организм начинает использовать для ее производства не только подкожный жир, но и мышечные ткани.
Нежелательна для начинающих популярная кето-диета, которая подразумевает полный отказ от углеводов. Употреблять разрешено исключительно жиры, белки растительного и животного происхождения. Цель такого питания – введение человека в состояние кетоза. Это тип обмена веществ, при котором вместо глюкозы организм использует кетоновые тела (производные подкожного жира). Вредна диета еще и тем, что вместе с углеводами человек перестает употреблять клетчатку, витамины, микроэлементы, содержащиеся в исключенных продуктах.
Похудеть на такой диете реально, но делать это путем сложной физиологической перестройки нежелательно. Изначально режим питания разрабатывался для больных эпилепсией, поскольку была установлена связь между кетозом и снижением периодичности приступов. Кето-диету рекомендуют применять не для снижения веса, а исключительно как лечебную.
В любом случае, перед тем как «сесть» на эту диету лучше проконсультироваться с лечащим врачом. Вводить ограничения в рацион можно не всем.
Кому диеты противопоказаны
При многих болезнях, а также в определенные периоды развития человека, соблюдение жестких диет противопоказано.
Прежде всего, нельзя придерживаться низкокалорийного и ограничительного питания в детском возрасте. Основа метаболизма закладывается во время интенсивного роста. Нехватка питательных веществ может стать причиной недоразвитости скелета, внутренних органов, стать причиной хронических заболеваний.
У подростков недостаток жиров и углеводов провоцирует неправильный синтез половых гормонов. Во взрослом возрасте это может стать причиной нестабильного менструального цикла, нарушений репродуктивной функции.
В период климакса вес набирает большинство женщин. Это связано с тем, что гормональный сбой отражается на всех процессах в организме, включая жировой обмен. Жесткие диеты при климактерических изменениях не только вредны, но и бесполезны. Прекратить скачки массы тела получится только с помощью приема препаратов эстрогена, рекомендованных гинекологом.
Категорически запрещено ограниченное питание беременным и кормящим женщинам. Нехватка питательных веществ во время вынашивания ребенка может негативно сказаться на течении беременности. Также недоедание часто приводит к рождению ослабленного ребенка с неврологическими, иммунными проблемами, отставанием в развитии.
У кормящих матерей вес обычно самостоятельно возвращается к норме в течение года, так как накопленные запасы «расходуются» организмом на выработку молока при разумном сбалансированном питании. Пищевые ограничения могут спровоцировать гормональный сбой, еще большее увеличение массы тела.
Для пациентов с некоторыми хроническими заболеваниями существуют определенные диеты. В числе патологий:
Нельзя самостоятельно экспериментировать с питанием людям с сахарным диабетом, при дисфункции щитовидной железы. В перечисленных случаях коррекция веса проходит под строгим контролем лечащего врача, который подбирает больному подходящую лечебную диету.
Как похудеть без диет
Поможет обрести идеальную фигуру соблюдение нескольких простых правил:
Между обедом и ужином допускается рассосать пару долек горького шоколада с высоким содержанием какао-масла (не менее 70%). Заменить его можно несколькими сухофруктами, их надо медленно разжевывать. Благодаря этому мозг получает сигнал о достаточном поступлении глюкозы, аппетит снижается.
Ожирение – не просто безобидный косметический дефект. Это опасная патология, которая может стать причиной инвалидизации, преждевременной смерти пациента. Нормализовать вес нужно, но бездумное стремление к идеальной фигуре способно причинить не меньше вреда здоровью человека, чем жировые отложения. Худеть надо правильно, под контролем квалифицированного диетолога.
Сахарный диабет 2 типа — инсулинонезависимый тип, зависимый от сахара
» data-image-caption=»» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/12/saharnyiy-diabet-2-tipa.jpg?fit=450%2C298&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/12/saharnyiy-diabet-2-tipa.jpg?fit=832%2C550&ssl=1″/>
Сахарный диабет второго типа — хроническое заболевание, делающее человека зависимым от диет и лекарств на всю жизнь. В то же время, вовремя обнаружив болезнь и находясь на наблюдении у хорошего эндокринолога, больной диабетом может поддерживать хорошее качество жизни без тяжелых приступов и осложнений.
сахарный диабет 2 типа
» data-image-caption=»» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/12/saharnyiy-diabet-2-tipa.jpg?fit=450%2C298&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/12/saharnyiy-diabet-2-tipa.jpg?fit=832%2C550&ssl=1″ loading=»lazy» src=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/12/saharnyiy-diabet-2-tipa.jpg?resize=892%2C590″ alt=»сахарный диабет 2 типа» width=»892″ height=»590″ srcset=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/12/saharnyiy-diabet-2-tipa.jpg?w=892&ssl=1 892w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/12/saharnyiy-diabet-2-tipa.jpg?resize=450%2C298&ssl=1 450w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/12/saharnyiy-diabet-2-tipa.jpg?resize=832%2C550&ssl=1 832w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/12/saharnyiy-diabet-2-tipa.jpg?resize=768%2C508&ssl=1 768w» sizes=»(max-width: 892px) 100vw, 892px» data-recalc-dims=»1″/>
Что такое сахарный диабет 2 типа
В медицине выделяют два варианта диабета: инсулинозависимый и инсулиннезависимый. Диабет 2 типа не является инсулинозависимым. В отличии от заболевания 1 типа, при 2 типе поджелудочная железа остаётся неповреждённой, и островки Лангерганса (участки поджелудочной железы, вырабатывающие инсулиновые клетки) успешно выполняют свои функции.
Главная причина диабета 2 типа — снижение чувствительности инсулиновых рецепторов в клетках тканей.
Почему возникает диабет 2 типа: ученые открыли причину патологического состояния
Виновник нарушения — гормон адипонектин (GBP-28), продуцируемый адипоцитами — клетками жировой ткани внутренних органов. Основная функция адипонектина — расщепление жировых отложений до состояния аминокислот. Именно этот процесс предотвращает ожирение. Кроме того, гормон препятствует образованию атеросклеротических бляшек, нормализует холестерин, снижает вероятность тромбообразования.
Существует прямая зависимость между количеством вырабатываемого адипонектина и индексом массы тела. Чем стройнее человек, тем больше этого гормона продуцирует его организм. И наоборот: высокая масса тела напрямую связана со снижением количества GBP-28.
Гормон был открыт только в 1994 году, до этого времени механизм возникновения диабета 2 типа был не изучен и, соответственно, не мог правильно лечиться, поэтому диагноз диабет второго типа был равен пожизненному приговору. Последние исследования доказали, что адипонектин непосредственным образом влияет на метаболизм глюкозы, оказывая влияние на развитие диабета. Это открытие дает новый путь для лечения инсулиннезависимого диабета.
Адипонектин влияет на многие жизненно важные процессы, этим объясняется большое количество осложнений у диабетиков, имеющих низкий уровень гормона. В частности, GBP-28:
При снижении уровня этого гормона, человек заболевает, причем в его организме нарушается комплекс процессов.
Взаимосвязь ожирения и сахарного диабета 2 типа
Виновник диабета 2 типа в большинстве случаев — висцеральный жир. Это не совсем тот жир, который откладывается на боках и талии при наборе лишнего веса. Причина появления висцерального жира — несоответствие поступившей в организм с пищей и растрачиваемой энергией.
Калорийная жирная и углеводная пища обладает высокими энергозапасами, поэтому увлечение мучными и кондитерскими изделиями, жареной картошкой и макаронами с мясной подливой чревато лишним весом. Излишки нерастраченной энергии переходят в жировые запасы организма, а именно, в подкожно-жировую прослойку и в висцеральный жир.
Абдоминальный жир накапливается под серозной оболочкой — тонкой соединительной мембраной, окружающей каждый орган. В большинстве случаев абдоминальный жир размещается на поверхности органов брюшной полости, поэтому характерная черта проблемы — выступающий живот, непропорционально большой на фоне других частей тела. В норме количество такого жира не должно превышать 15% от общей массы жировых отложений. Если его гораздо больше, излишки с кровотоком попадают в печень, перерабатываясь в холестерин. Возникает угроза развития атеросклероза, что приводит к инсульту или инфаркту.
Абдоминальный жир снижает количество выделяемого адипонектина, а он напрямую влияет на чувствительность клеток к инсулину. В результате у человека появляется инсулинорезистентность, и развивается диабет 2 типа.
Чем отличается диабет 2 типа от диабета 1 типа
Несмотря на схожесть названий и некоторых симптомов, диабеты 1 и 2 типа имеют разную природу и форму протекания.
| Диабет 1 типа | Диабет 2 типа |
| Чаще всего диагностируется в возрасте до 20 лет | Распространён среди людей старше 40 лет |
| Сахар поднимается резко | Медленное развитие заболевания |
| Больной резко худеет | У больного заметен лишний вес |
| Появляется независимо от образа жизни пациента | Большое значение при развитии болезни играет образ жизни |
| Болезнь проявляется быстро и бурно | Долгое время симптомы отсутствуют |
| Инсулин значительно ниже нормы | Инсулин несколько выше нормы |
| Сахаропонижающие препараты малоэффективны | Хорошо помогают заменители сахара |
| Болезнь неизлечима | При соблюдении режима питания имеются тенденции к излечению |
| Без инсулинотерапии человек умирает | Инсулин в виде инъекций не нужен |
Диабет 2 типа у детей
Диабет 2 типа чаще встречается у взрослых, однако маленькие дети также подвержены заболеванию. В основном это малыши, родители которых не следили за питанием, позволяли кушать чипсы, конфеты и другие сладости с красителями и обилием сахара.
Однако чаще всего в детском возрасте встречается диабет 1 типа, который имеет высокий наследственный фактор. Но в последнее время врачи отмечают резкий рост заболеваемости 2 типа. Если в 80-90-е годы XX века диабет 2 типа встречался только у 2% детей, то в наши дни его диагностируют почти у 45% детей-диабетиков. Причём 85% из них страдают лишним весом.
К развитию заболевания малышей приводят следующие факторы:
Неужели диабет бывает от сладкого?
Не стоит сравнивать сладости своего детства с современными сладостями. Они гораздо более калорийные и вредные. При их изготовлении используются трансжиры, консерванты, красители, а это дополнительная нагрузка на поджелудочную железу.
Увлечение детей компьютерными играми приводит к гиподинамии и, как следствие, увеличение количества висцерального жира. А он как раз и является главным виновником развития диабета 2 типа. Поэтому врачей уже не удивляет, что дети младшего школьного возраста страдают таким «взрослым» недугом.
Группа риска по сахарному диабету 2-го типа
По прогнозам учёных диабет 2 типа к середине 21 века будет встречаться в 5 раза чаще, чем в 2000-е годы. Это связано с ухудшением экологии, популяризацией быстрого питания, гиподинамией, а также с тем, что станет взрослым поколение, детство которых прошло без отрыва от компьютера. Иными словами,в группе риска вся современная молодежь, игнорирующая здоровое питание и спорт.
В группу риска входят также:
Люди в возрасте старше 40 лет. Хотя каждый человек имеет свои организменные особенности, в основном рубежом для развития ярких признаков диабета, является 40-летний возраст.
С наступлением климакса полнеть начинают даже те, кто всю жизнь оставался стройным. Вот почему после 40 лет следует значительно сократить количество потребляемых калорий и начать следить за весом.
Люди с высоким индексом массы тела (ИМТ). Это показатель, рекомендованный Всемирной организацией здравоохранения, для расчета степени соответствия роста к массе человека. Критерии весьма условны, ведь они не учитывают возраста и рода занятий человека. Однако им следует придерживаться, чтобы понять, когда остановиться и начать худеть.
Избыточный вес приводит к угнетению выработки адипонектина, который отвечает за переработку инсулина в энергию и за доставку её в клетку;
Нарушение питания — постоянное потребление «быстрых» углеводов. Фаст-фуд, шоколадные батончики, ресторанная еда, лакомства из McDonald’s, чипсы и сладкие газированные напитки содержат много легкодоступных углеводов и крахмала при минимуме или полном отсутствии клетчатки. Углеводы быстро поступают в кровь, вынуждая вырабатывать больше инсулина. Если делать это часто, формируется инсулинорезистентность.
Частые стрессы. Во время стресса в организме выделяется большое количество адреналина — гормона антагониста инсулина. Соответственно чем больше адреналина в крови, тем выше уровень глюкозы. Уровень сахара в крови растёт, но клетки получить из него энергию не могут. Излишки глюкозы выводятся через почки, что негативно сказывается на их работе. Так начинается диабет 2-го типа, который человек мог бы предотвратить.
Симптомы сахарного диабета 2 типа
Признаки данной патологии могут длительное время проявляться смазано и не выражено, что часто приводит к позднему выявлению болезни. Тревожными для пациента сигналами должны стать следующие симптомы:
При отсутствии своевременной реакции на симптомы и назначения адекватного лечения, больной длительное время живет с повышенным уровнем сахара в крови. Это приводит к высокой нагрузке на все внутренние органы, включая печень, почки, сердце и сосуды . В результате могут развиваться такие опасные последствия, как инфаркт, инсульт, почечная или печеночная недостаточность. В связи с тем, что в организме резко нарушаются процессы заживления тканей, возникает высокий риск развития диабетической стопы, что может окончиться ампутацией конечности.
Как выявляется диабет 2 типа: диагностика
Сложность с выявлением диабета 2 типа заключается в том, что заболевание может годами никак себя не проявлять. Однако чем раньше будет выявлена проблема, тем больше шансов у пациента остаётся для полного выздоровления.
Анализ на гликированный гемоглобин показывает процесс протекания углеводного обмена. Если процент гликемического гемоглобина выше нормы, но анализ крови на глюкозу остаётся в норме, это говорит о начальной стадии развития диабета или преддиабете.
Эндокринологи медицинского центра Диана призывают всех пациентов, старше 40 лет регулярно проходить комплексное обследование организма и тщательно контролировать уровень глюкозы в крови. Это позволит вовремя обнаружить признаки сахарного диабета и избежать серьезных осложнений.
Показатели уровня сахара в крови: нормы и нарушения
| Анализ | Мужчины | Женщины | ||
| норма | патология | норма | патология | |
| Показатель гликированного гемоглобина % (до 30 лет) | 4,5-5,5 | свыше 5,5 | 4-5 | свыше 5 |
| Показатель гликированного гемоглобина % (от 30 до 50 лет) | 5,5-6,5 | свыше 6,5 | 5-7 | свыше 7 |
| Кровь из пальца натощак, ммоль/л | 3,3–5,5 | свыше 5,5 | 3,3–5,5 | свыше 5,5 |
| Анализ после приёма 75 грамм глюкозы, ммоль/л | менее 7,8 | свыше 7,8 | менее 7,8 | свыше 7,8 |
| Анализ на адипонектин, мг/мл | более 10 | менее 10 | более 10 | менее 10 |
Как лечится диабет 2 типа
Первое, что назначается пациенту после выявления диабета — это строгая диета. Суточное потребление калорий не должно превышать 2000. При этом вводится такое понятие как ХЕ (хлебные единицы).
1 ХЕ — это 25 гр хлеба или 12 гр усвоенных углеводов. Больной диабетом 2 типа должен употреблять в день не более 20 ХЕ. При ожирении норма уменьшается до 10 ХБ, а при тяжёлой физической работе увеличивается до 25 ХЕ.
Пациент распределяет пищу, богатую углеводами, равномерно на весь день. К продуктам, содержащим большое количество ХЕ, относятся мёд, курага, белый и чёрный хлеб, крупы, макароны, сладости. соответственно эти продукты следует употреблять ограниченно.
Совсем не содержат ХЕ рыба, мясо и яйца. Мало ХЕ в овощах, фруктах и зелени. Исходя из этого, рацион больного диабетом 2 типа должен состоять из мясных и рыбных блюд, а также салатов и фруктовых нарезок.
Если диабет имеет прогрессирующую стадию, пациенту прописывают медицинские препараты.
Все эти препараты имеют серьёзные побочные действия. Также со временем снижается их эффективность. Со временем при прогрессирующем диабете больному выписывают инъекции инсулина, и диабет из 2 типа перерастает в неизлечимый 1 тип. Вот почему так важно вовремя распознать болезнь, чтобы начать лечение и остановить прогресс заболевания.
Где сдать анализы на диабет в Санкт-Петербурге
Сдать анализы на сахарный диабет 2 типа можно в питерской клинике Диана. Здесь же можно пройти УЗИ поджелудочной железы на новом экспертном аппарате. После этого можно получить консультацию опытного эндокринолога.
Эндокринологи клиники Диана комплексно подходят к лечению инсулиннезависимого сахарного диабета, комбинируя правильное питание, отказ от вредных привычек и физическую активность с рационально подобранным приемом лекарственных средств.
Запишитесь на прием к гинекологу по телефону 8-800-707-1560, закажите обратный звонок или заполните форму записи на странице!