Как понять что живот опустился у беременной
Срок беременности 36 недель: чем важна эта неделя?
36 неделя беременности: остался последний месяц! Это если считать средний срок родов – ровно в 40 недель, по предполагаемой дате родоразрешения. Если же ориентироваться на норму, то до встречи с малышом может оставаться от 2-х до 6 недель, вот такая неопределенность ждет маму. А что в это время происходит в ее теле и в организме малыша? Давайте узнаем поподробнее!
36 недель беременности: волнения мам и особенности самочувствия
Если вы вдруг стали раздражительны, капризны, начали плохо спать ночами и видеть страшные или необычно яркие сны – вы не одиноки. Большинство будущих мам на этом сроке отличается нервозностью, эмоциональностью и чувствительностью к различным раздражителям. Не улучшают самочувствие большой и тяжелый живот, частые (от 10 раз в 12 часов – норма) пинки малыша, в особенности, когда мама решает поспать, сложности с передвижениями, невозможность поудобнее улечься… А еще появляются периодические «окаменения» живота, тренировочные схватки, боль в спине, ногах, животе, отеки, изжога, запоры…
К счастью, на 36 неделе беременности большинство из этих спутников третьего триместра покидают будущих матерей. Причина – организм начинает готовиться к родам.
На календаре беременности – время предвестников родов
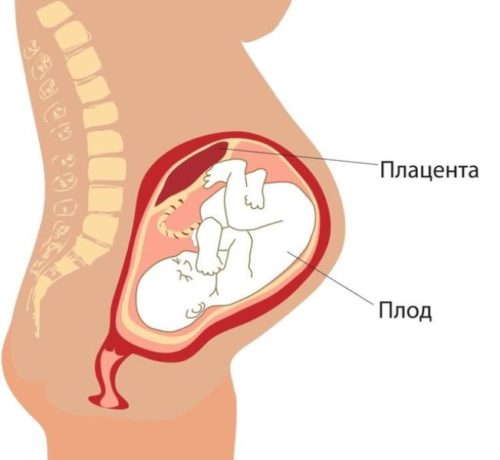
Опускается живот
Примерно за 2-3 недели до родов, а порой и дольше, опускается живот. Причем это не только видно со стороны, но и ощущается самой мамой. Так происходит, когда малыш изменяет положение тела, и головка его спускается ниже. По-прежнему окруженная околоплодными водами и плодным пузырем, она, тем не менее, оказывает повышенное давление на шейку матки, помогая ее размягчению.
Сама мама просто в какой-то момент начинает замечать, что ей внезапно стало легче дышать. Опустившееся дно матки меньше давит на органы брюшной области, даже для легких становится больше места. Дыхание становится более свободным, а еще уменьшаются проявления изжоги, появляется ощущение бодрости – все из-за небольшого изменения локализации ребенка.
При повторных родах живот может опускаться не в 36 недель беременности, а попозже.
В туалет приходится ходить еще чаще
Хотя кажется, что чаще уже невозможно, но это факт. Учащение позывов к мочеиспусканию и расстройство кишечника – частые спутники подготовки тела к родам, которые появляются в 36 недель беременности. Причина – все в том же давлении на мочевой пузырь из-за опущения плода, недели предродовых изменений включают также увеличение продукции гормона релаксина, который снижает тонус гладкой мускулатуры, в том числе и кишечника.
Тренировки мышц матки
Не только малыш готовится к встрече, мамин организм начинает завершающую стадию подготовки интенсивными тренировками гладкой мускулатуры матки. Именно эти безболезненные периодические сокращения называют «ложными» или тренировочными схватками. От настоящих они отличаются отсутствием регулярности и нарастания интенсивности, а также проходят самостоятельно от смены позы или в теплом душе.
Отход пробки
Хотя чаще это происходит за несколько дней или даже часов до активной родовой деятельности, но 36 неделя беременности тоже может запомниться отходом слизистого секрета, который в течение всего вынашивания защищал матку от проникновения инфекции через шейку.
Пробка может отходить частями или сразу целиком. Важно не пугаться, а обратить внимание на ее цвет. Норма: прозрачная или немного желтоватая слизь. Кровяные вкрапления могут появиться, если до этого был осмотр доктором на кресле, или срок уже более 38 недель. Иначе – это повод обратиться к врачу-гинекологу.
Поведение малыша
На этом этапе активность ребенка может несколько снижаться. Ему уже совсем мало места внутри мамы, поза не способствует резким поворотам. А вот резкое изменение количества движений в сторону увеличения может указывать как на кислородное голодание, так и на скорое рождение. За несколько суток до родоразрешения дети склонны шевелиться чаще.
Если отмечается резкое увеличение пинков и ворочаний, надо сменить позу, открыть окно, выйти прогуляться. При притоке кислорода к маме дети тоже лучше «дышат». Чтобы ребенок успокоился, с ним стоит разговаривать, гладить живот и успокаиваться самой. Ну а если ничего не помогает – надо связаться с врачом. Избыточная активность плода на этом сроке – не очень хороший признак, да и до родов надо еще подождать пару недель.
«Гнездование»
Инстинкт «обустройства» гнезда – именно этим чаще всего запоминается мамам это время на календаре беременности. Хочется срочно убрать дом, закончить подготовку детского уголка… Не забудьте о сборах сумки в роддом: пусть ей придется еще постоять, но лучше иметь все под рукой.
Как там малыш?
Хотите представить себе размеры матки с малышом внутри на этом сроке? Они вполне соответствуют спелому арбузу. Кроха достигает в среднем 45 см и 2,5 кг и выглядит, как оформленный, хотя и немного худенький младенец. У него круглые щечки с комочками Биша, кожа гладкая и покрыта первородной смазкой, ноготочки длиннее кончиков пальцев, ушки уже плотные, есть брови, ресницы и волосы на голове. А вот лануго, пушок на теле, уже выпал или вот-вот выпадет.
Малыш любит сосать пальчик: так он не только успокаивается, но и готовиться питаться не через пуповину, а маминым молоком. Ведь для этого нужны будут хорошо натренированный мышцы губ, щек и языка! Он может различать вкусы: околоплодные воды изменяют привкус в соответствии с мамиными рационом. Вот только соленое дети научаются чувствовать через месяц после рождения.
Ребенок реагирует на голос мамы и папы повышенной активностью и ускоренным биением сердца – до 140 уд./мин. Его сердце, кстати, уже полностью сформировалось, хотя перегородке между правой и левой частью еще предстоит нарасти.
В длину малыш совсем скоро расти перестанет, а вот жирок под кожей будет активно накапливать, чтобы быстрее расти и меньше мерзнуть, когда придется покинуть уютное и теплое пространство маминого живота. Осталось совсем немного, и все изменения уже можно будет видеть снаружи.
Истмико-цервикальная недостаточность: что нужно знать про ИЦН?
Истмико-цервикальная недостаточность (ИЦН) – проблема, которая приводит к невынашиванию беременности и преждевременным родам. Почему она появляется, как ее вовремя выявить и какие новые методы лечения предлагает медицина будущим мамам? Рассказываем, что нужно знать про ИЦН.
Роль шейки матки: такая маленькая и такая важная!
В самом начале беременности один из ее первых признаков – изменение характера влагалищных выделений. Происходит это потому, что в шейке матки формируется «пробка», густая слизь, которая особенно хорошо будет защищать ребенка от внешних патогенных микроорганизмов. Она отходит в период, когда ребенок уже готов родиться – за несколько дней до родов или уже на схватках, когда шейка размягчается, укорачивается и начинает раскрываться.
В этот период околоплодные оболочки начинают спускаться под тяжестью вод и ребенка в шейку, затем во влагалище, вскрываются, ребенок рождается. Если это происходит до 22-х недель, диагностируют выкидыш. После – преждевременные или срочные (в срок) роды.
В норме все изменения с шейкой происходят только при доношенной беременности – после 37 недель. Но если есть истмико-цервикальная (от слов «перешеек» и «шейка матки») недостаточность, то нарушения состоятельности шейки начинаются раньше. Она не может удерживаться в сжатом состоянии. Почему?
Причины ИЦН
Причин немало, и порой сложно понять, что же привело к ИЦН. Нередко действуют сразу несколько факторов:
ИЦН – состояние длительное, однажды возникшая недостаточность не устраняется самостоятельно. Риски при повторных беременностях весьма высоки.
Симптомы и выявление ИЦН
Признаки укорочения и раскрытия шейки матки, к сожалению, практически невозможно выявить: ощущений может не быть совсем, или же они ограничиваются тянущей или покалывающей болью в нижней части живота и/или пояснице. Но у кого из будущих мам их нет?
Недостаточность шейки матки может проявляться ощущениями покалывания и распирания внизу живота, с отдачей во влагалище, прямую кишку. Если такие симптомы есть – нужно обратиться к врачу.
Ключевая роль в выявлении патологии – это своевременная диагностика. И что делать, если специфические симптомы у ИЦН отсутствуют, и самочувствие ни на что не намекает?
Перед беременностью стоит оценить наличие факторов риска, описанных выше. По возможности избегать манипуляций с шейкой матки (и врачей, которые настаивают на травматичном лечении «эрозии»: в современной медицине уже и диагнозы другие, и оценка необходимости лечения в корне отличается от устаревшей). Хороший гинеколог при подготовке к зачатию – врач из обязательного списка для планирующих пар!
Во время беременности состоятельность шейки матки (при отсутствии рисков) оценивается в обычные сроки ультразвукового исследования – на скринингах 11-14 недель, 16-17, 20-22, 30-32. На УЗИ измеряют плод, плаценту, а также оценивают размеры шейки, ее внутренний зев и цервикальный канал.
Если повышенная вероятность ИЦН уже есть, или же были преждевременные роды, или внутри сразу два или больше малышей, то первая проверка проводится в те же сроки первого скрининга – 11-14 недель, а потом каждые две недели назначают УЗИ-контроль с оценкой длины шейки матки и ее состоятельности.
Лечение ИЦН
ИЦН на данный момент лечат при помощи двух методов: ограниченным режимом активности с установкой акушерского пессария (кольца, купола, ограничивающего пессария) до 22-х недель, или наложением швов на шейку (до 18 недель наиболее эффективно).
Если раньше в практике использовались пластиковые негнущиеся пессарии в виде кольца с «ручками» (т. н. «бабочка»), которые устанавливались весьма болезненно, то сегодня на смену им пришли пессарии из силикона. Их установка почти незаметна – ни во время введения, ни после.
Манипуляцию по наложению циркулярных швов проводят в условиях стационара с обезболиванием (спинальной или внутривенной анестезией).
Круговой подслизистый шов на шейке матки механически «запирает» цервикальный канал и препятствует раскрытию.
Швы накладывают только, если нет инфекционно-воспалительных процессов и признаков угрозы прерывания беременности. Если они есть – сначала проводят целенаправленную терапию.
Шов или акушерский пессарий – что лучше подходит в конкретном случае, решать врачу. Акушерские пессарии хороши для профилактики при угрозе ИЦН и раннем выявлении патологии. Швы более надежны. В некоторых случаях может использоваться двойная тактика: и наложение швов на шейку, и установка акушерского пессария.
Если сроки установки пессария или наложения швов (максимум – до 25 недель) уже прошли, назначают постельный ограничительный режим. Он менее эффективен, чем остальные виды помощи.
Швы и пессарий снимают на сроке в 37 недель – в кабинете врача или в роддоме (обезболивание не требуется). Как правило, роды начинаются не сразу.
Новые перспективы в лечении ИЦН
В последние 10 лет проводятся массовые исследования терапии преждевременных родов из-за ИНЦ при помощи вагинального введения гормона прогестерона (в капсулах, геле и суппозиториях). Это помогает прежде всего при эндокринных факторах развития несостоятельности шейки матки, но используется также и при иных причинах ИНЦ в качестве вспомогательной методики.
Результаты исследований вдохновляют: в среднем риск преждевременных родов снижается на 42% (введение акушерского пессария – на 85%).
Исследователи говорят, что если УЗИ, проведенное на сроке от 19 до 24 недель, показывает укороченную шейку матки, врачи должны рассмотреть возможность рекомендовать вагинальную дозу прогестерона в 90 миллиграммов в день, начиная примерно с 20 недель. Однако такая терапия пока не одобрена и не входит в клинические рекомендации по ведению пациенток с истмико-цервикальной недостаточностью.
Признаки внематочной беременности на ранних сроках
Примерно 1 из 100 эмбрионов прикрепляется вне полости матки. Казалось бы, не так уж часто. Однако это событие несет угрозу для жизни женщины, повышает риск бесплодия и повторной внематочной беременности. Избежать неприятностей можно лишь путем своевременной диагностики этого состояния. Сегодня MedAboutMe расскажет о признаках внематочной беременности на раннем сроке. Их следует знать каждой женщине детородного возраста.
Факторы риска
Самой частой причиной этого состояния является ранее перенесенное воспаление внутренних половых органов. Так, хроническое воспаление маточных труб увеличивает вероятность беременности вне матки в семь раз. Причиной воспаления часто являются заболевания, которые передаются половым путем.
Оперативные вмешательства на малом тазу, а также воспаление после родов или аборта могут привести к формированию спаек в этой области. При этом риск «беременности не на месте» повышается. Это же относится к использованию внутриматочных средств контрацепции.
К другим факторам риска относят бесплодие вне зависимости от его причины и возраст более 35 лет. Применение вспомогательных репродуктивных технологий также увеличивает вероятность внематочной (эктопической) беременности.
Где расположен эмбрион
В 95% случаев плодное яйцо закрепляется в маточной трубе. Гораздо реже эмбрион может развиваться в яичнике, брюшной полости, шейке матки и даже в послеоперационном рубце после кесарева сечения.
Известны случаи и так называемой гетеротопической беременности. При этом имеется 2 плодных яйца. Одно из них расположено в полости матки, а другое — вне ее. Однако такое случается крайне редко.
Частота редких форм внематочной беременности увеличивается в случае ЭКО. Это связано с тем, что искусственное введение оплодотворенных эмбрионов не может учесть все тонкости сложнейшего процесса имплантации эмбриона. Также женщины, решившиеся на ЭКО, обычно имеют один или несколько факторов риска эктопической беременности.
Первые признаки беременности вне матки
Симптомы заметно отличаются в зависимости от расположения эмбриона и срока беременности. Описанная картина характерна для расположения эмбриона в маточной трубе.
Вначале беременность течет без особенностей. Уже с первых дней может появиться тошнота, сонливость, непереносимость некоторых запахов, повышенная чувствительность сосков и другие признаки беременности на ранних сроках, тест показывает стандартные 2 полоски.
Однако вскоре женщину начинает беспокоить периодическая боль. Обычно она ощущается внизу живота справа или слева. По мере роста эмбриона боль становится постоянной, захватывает весь низ живота, интенсивность ее нарастает. В исключительных случаях внематочная беременность протекает без болевых ощущений.
Другим важным признаком такой беременности являются кровянистые выделения из влагалища. Они могут напоминать месячные, но обычно более скудные и длительные. Цвет их часто более темный, чем при менструальном кровотечении. Выделения состоят из крови и частиц эндометрия — внутренней оболочки матки. Механизм ее отторжения связан с падением уровня прогестерона, как и при обычных месячных.
Почему такого не наблюдается при обычной беременности? Здесь отслойке эндометрия препятствует прогестерон, вырабатываемый желтым телом беременности. Это образование появляется в яичнике под влиянием хорионического гонадотропина человека (ХГЧ). Он вырабатывается наружной оболочкой плодного яйца — трофобластом.
При внематочной беременности количество ХГЧ обычно снижено. Это связывают с тем, что трофобласт в необычных условиях не может полноценно развиваться. Поэтому желтое тело недоразвито и вырабатывает меньше прогестерона.
Однако этот признак тоже не является абсолютно достоверным. Он наблюдается в 50-80% случаев внематочной беременности. Кроме того, выделения из половых путей могут говорить об угрозе выкидыша. В любом случае, появление этого симптома у беременной служит поводом для немедленного визита к врачу.
Если эктопическая беременность не была диагностирована вовремя, то рост эмбриона ведет к разрыву маточной трубы. Он ощущается, как внезапная сильная боль внизу живота. Следом появляются симптомы внутреннего кровотечения: частый пульс, значительное падение артериального давления, сильное головокружение с последующей потерей сознания.
Кровь при этом изливается в брюшную полость. Однако часть крови через полость матки может выходить наружу. Выделения при этом обильные, ярко-красного цвета. Спасти беременную в этом случае может лишь срочное хирургическое вмешательство. При появлении данных симптомов следует немедленно вызвать бригаду скорой помощи.
Объективные признаки эктопической беременности
На что опирается врач при постановке диагноза? При обследовании гинеколог отмечает болезненность при прощупывании яичников. Величина матки не изменена, либо ее размер меньше, чем требуется на данном сроке беременности.
Самыми важными являются ультразвуковая диагностика и исследование ХГЧ. Для получения более точных результатов УЗИ следует выполнять с применением влагалищного датчика. При этом диагноз может быть поставлен раньше. Так, при обычном УЗИ плодное яйцо в матке определяется на 6-7 неделе, а при трансвагинальном — на 4,5-5 неделе.
Иногда врач видит свободную жидкость (кровь) в пространстве между прямой кишкой и маткой. Этот признак говорит о растущей трубной беременности или разрыве маточной трубы.
Для подтверждения эктопической беременности важно количество ХГЧ в моче и сыворотке крови. Если эмбрион развивается в нетипичном месте, то количество этого гормона снижено.
При известной дате зачатия достаточно однократного анализа. Результат сравнивают с нормальным содержанием хорионического гонадотропина на данном сроке. Если же дата зачатия неизвестна, то гинеколог ориентируется по динамике роста ХГЧ. В норме с 3 по 6 неделю беременности содержание этого гормона удваивается каждые двое суток. Двукратное повторение этого анализа поможет понять, достаточно ли содержание ХГЧ в женском организме.
Важным признаком является сопоставление данных УЗИ и результатов ХГЧ. Плодное яйцо при трансвагинальном УЗИ должно определяться в матке при содержании ХГЧ в крови 2500 МЕ/л и выше. Если при таком содержании гормона оно не определяется, то можно с большой вероятностью диагностировать эктопическую беременность.
Ранняя диагностика этого состояния крайне важна. Она позволяет провести консервативное лечение или бережное лапароскопическое вмешательство. При этом следующая беременность имеет все шансы закончиться благополучно.
Как понять что живот опустился у беременной
Все девушки наслышаны про первые признаки беременности, так называемые выделения.
По каким еще признакам понять, забеременили вы или нет? Допустим, у вас была длительная задержка в менструациальном цикле. Время бежит, а менструальные кровотечения не начинаются. В таком случае вы будете систематически ощущать тошноту, в то время как молочные железы покажутся вам тяжелыми.
Помимо выделений еще одним признаком беременности является постоянная жажда сна. Обыденные действия окружающих вас людей раздражают, к тому же вы начинаете сильно нервничать по поводу присутствия некоторых запахов.
Кроме выделений также первым признаком беременности является повышение аппетита. Провиант начинает испаряться из вашего холодильника с поразительной скоростью и в самых разных сочетаниях ингредиентов. При этом еще могут слюнки течь, а также увеличится число полуночных походов в туалет. Днем тоже долго не погуляешь, это проблематично из-за постоянного желания мочеиспускания.
Все эти выделения и иные признаки могут присутствовать как все вместе, так и по оттдельности. Часто женщина говорит о задержке менструационного цикла при отсутствии каких-то ни было отклонений в своем самочувствии.
Есть доступные и простой путь для разъяснения данных фактов. Разумеется, стопроцентных гарантий вам не даст ни один метод. Надежное 100% заключение вы сможете получить лишь после осмотра гинеколога и проведения специальной диагностики (обследования). Однако, при появлении первых признаков беременности (выделения и т.п.) в начальные 10-12 суток оклонения менструального цикла от хронологии даже в хорошей клинике вам не смогут гарантировать результаты исследований на определение беременности.
Если менструация не началась в предполагаемый срок, то дождавшись утра измерьте температуру тела в прямой кишке. Обычный термометр(медицинский, конечно) вставляется в прямую кишку как только вы проснулись. При совершении этой операции не вставайте с кровати. Врачи советуют с вечера приготовить термометр и положить его возле кровати.
Спать нужно более 6 часов. Градусник вводится за мышцу, которая сжимает анальное отверстие. Глубина вставления термометра составляет 2 сантиметра, а время замера от пяти до семи минут. Зафиксируйте результаты измерений. Измерения температуры тела осуществляйте каждый день в течение 7-10 дней. Если температура чаще всего больше 37 C, то это говорит о наличии первых признаков беременности.
При отсутствии менструации 3 и более дней, а также при наличии первых признаков беременности (выделений) гинекологи рекомендуют сделать тест для определения ранней беременности (большая часть тестов, которые имеется в свободной в продаже, фиксирует наличие беременности уже на 1-й день задержки!). Они просты в применении и довольно достоверны.
Внешне эти тесты все разные, однако в их основе одна химическая реакция на специфический гормон, который называется хорионический гонадотропин. Этот гормон вырабатывается при беременности. Продукты распада гормона выходят вместе с мочой. Химический реактив, пропивающий пластинку теста вступает во взаимодействие с этими продуктами.
Проверьте, что срок годности у теста не вышел. Для проведения эксперимента, целью которого являются первые признаки беременности (выделения и т.п.) лучше использовать утреннюю мочу. После сна содержание гормона и продуктов его распада в женском организме увеличивается. Значит увеличивается вероятность того, что тестер это обнаружит. Если вы человек, который не доверяет подобным тестам, то как вариант вы можете сделать анализ мочи на количественное определение содержания ХГ. Хотя, данный анализ проводят далеко не каждый лечебно-диагностический центр.
Допустим прошло 3-4 недели, температура в прямой кишке систематически свыше 37 градусов, а тест на определение признаков беременности 2 раза дал положительный результат. При этом вы себя прекрасно чувствуете, субъективные расстройства отсутствуют и вы полны сил. Даже может наблюдаться эмоциональный подъем. Нужна ли вам женская консультация по определению первых признаков беременности? Нужна. Для начала, чтобы подтвердить то, что беременность маточная, а также что плодное яйцо сформировалось именно в полости матки.
При нормальном течении беременности оплодотворение происходит в самой полости матки. Ведь оплодотворенная яйцеклетка должна дойти к месту имплантации (через маточную трубу). Если же на пути плодного яйца попадаются какие-либо препятствия (сужения в маточной трубе или же в трубном угле матки), а также если оплодотворенная яйцеклетка очень долго по времени двигается, или яйцо чересчур большое для того, чтобы пройти маточную трубу, то такое яйцо не попадет в маточную полость.
В этом случае может появиться и развиться эктопическая или внематочная беременность. Помните, что внематочная беременность в самом раннем периоде показывает такие же качественные реакции, как и маточная. Вообще, первые признаки беременности, выделения например, универсальны для беременности в общем случае.
Врач-гинеколог может обнаружить только косвенные первые признаки беременности такие как полнокровие наружных половых органов, смена цвета слизистой шейки матки и влагалища. Она становится синей (приобретает цианотичный оттенок). Кроме того, может отмечаться размягчение перешейка (место, где соединяется тело матки и ее шейка).
Вообще, тело матки может быть весьма крупное и мягкое, а также может казаться асимметричным из-за возбухания в том месте, где произошло внедрение плодного яйца.
Придатки матки пальпируются (ощупываются) гинекологом. Иногда бывает так, что при нормально развивающейся беременности обнаруживаются наросты в местах проекции придатков шейки матки. Эти изменения как правило обратимы и обычное строение яичника постепенно восстанавливается. Такие наросты могут проявляться в виде желтых тел или кисты желтого тела. Однако эти образования могут быть и патологическими.
Чтобы выяснить так ли это, нужно прибегнуть к другим способам определения наличия выделений и других первых признаков беременности.
Наиболее безопасным способом является ультразвуковое исследование органов малого таза. В от того, какая выбрана методика исследования (трансвагинальная или же трансабдоминальная) уже через три недели после зачатия можно добыть сведения о факте наличии беременности, а также о ее локализации.
Cовременный уровень развития медицинского оборудования и методик позволяет поставить диагноз беременности, а также спрогнозировать ее дальнейшее развитие. Кроме ультразвукового исследования, будущая мать может пройти тестовое обследование, которое выявит вероятность развития возникающих внутриутробно патологий у малыша, появления генетических изменений, риск инфицирования плода.
Но если плодное яйцо в матке и малыш расположен правильно, то у вас все должно быть отлично! С помощью УЗИ вы можете увидеть своего будущего ребенка, который уже имеет отличительные черты родителей.
Что такое нефроптоз: все подробности про опущение почек
» data-image-caption=»» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/09/nefroptoz.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/09/nefroptoz.jpg?fit=806%2C538&ssl=1″/>
Нефроптозом (или же опущением почки) называют состояние, при котором почка оказывается патологически подвижной и способна смещаться книзу из области поясницы. При этом патологическом состоянии почка может как возвращаться в свою исходную, правильную позицию, так и не возвращаться. Болезнь выявляется на УЗИ.
[dcb > Норма и отклонения
В норме почка находится в стабильно зафиксированном положении, удерживаясь связками из соединительной ткани, мышц брюшины и диафрагмы. К почке подходят почечная артерия и вена, которые отвечают за кровоснабжение, и отходит мочеточник.
У здорового человека почка может двигаться на 1-2 см по вертикали (движение органа не должно превышать высоту поясничного позвонка, а это 2-4 см ), при нефроптозе почка может опуститься из области подреберья в тазовую область или область брюшины. Нефроптозом также считается поворот почки вокруг оси.
Так как почка имеет большие компенсаторные возможности, болезнь может долго не давать о себе знать. Постепенно происходит ослабление поддерживающих почку тканей, возникают патологические нарушения нормального мочеоттока, в результате чего повышается внутрипочечное давление и нормальный процесс кровообращения в почке нарушается.
Причины опущения почки
Нефроптозом страдают представители обоих полов, но у женщин это заболевание проявляется гораздо чаще. Это связано с анатомическим строением женского организма, в первую очередь связанным с репродуктивной функцией:
Нефроптоз развивается постепенно в течении всей жизни и чаще всего бывает у худощавых женщин репродуктивного возраста
Симптомы: как узнать, что почки опускаются
Пациент может отметить следующие признаки:
При возникновении боли в пояснице необходимо обратиться к урологу и пройти УЗИ почек, возможно появится необходимость в консультации других специалистов. Чем раньше будет выявлен нефроптоз, тем проще вылечить это заболевание не прибегая к оперативному вмешательству.
Стадии заболевания
Симптоматика нефроптоза и ее интенсивность зависят от стадии нефроптоза. Различают 3 стадии. С развитием каждой стадии симптомы болезни становятся все более выраженными, постоянными и болезненными.
Нефроптоз 1 стадии — опущение нижнего полюса почки на 1,5 поясничных позвонка.
Почка опускается только при положении человека стоя (вертикально). Когда пациент находится в лежачем положении, смещенный ранее орган возвращается на свое нормальное место. Обычно при первой стадии человек испытывает только периодические болезненные ощущения в пояснице, которые связывает с другими причинами, характерна непостоянная боль в животе.
Может быть резкая боль в поясничном отделе позвоночника, которая длится от нескольких минут до 1-2 часов и может сопровождаться тошнотой, бледностью, холодным потом. Диагностировать нефроптоз на этой стадии достаточно непросто, обычно больной обращается с жалобами к врачу уже на следующих стадиях этого патологического состояния.
Нефроптоз 2 стадии — опущение нижнего полюса почки на расстояние двух позвонков. Почку нетрудно прощупать, если тело человек находится в вертикальном положении. Симптомы патологии отличаются от предыдущей стадии более высокой интенсивностью, часто пациентами отмечается резкая боль в поясничной области.
Нефроптоз 3 стадии — опущение нижнего полюса почки на три позвонка, то есть почка своим нижним вектором может уходить в тазовую область. Почка прощупывается в любом положении тела.
При 2 и 3-х стадиях симптомы усиливаются и приобретают постоянный характер.
Типы нефроптоза: какая почка опускается
Различают три типа болезни в зависимости от того какой именно из парных органов опускается:
Опущение почки. Причины и последствия
Существуют несколько причин нефроптоза. Самые распространенные:
Диагностика опущения почек
Диагностика нефроптоза и определение его стадии развития проводится в несколько этапов:
Лечение нефроптоза почки
При 1 и 2 стадиях заболевания достаточно эффективно консервативное лечение:
Сейчас такое оперативное вмешательство выполняется лапороскопически методом. Делаются 3 прокола по 0,5 см каждый. Почка укрепляется при помощи специальной сетки и не дает ей сместится вниз. Послеоперационный период длится недолго — от двух до трех дней.
В некоторых особенно сложных случаях выполняется полостная операция.
Показаниями к операции считаются:
Что можно есть
Цель диеты — резко сократить содержание экстрактивных веществ, чтобы радикально уменьшить раздражение ими больной почки и повысить выведение недоокисленных продуктов обмена веществ из организма и оказать противовоспалительное действие.
Питание при нефроптозе должно быть разнообразным и содержать все необходимые вещества. Кушать надо шесть раз в день, ежедневно выпивать около 1 литра воды.
Готовить продукты лучше без добавления соли, а если и использовать ее, то добавлять в конце приготовления блюда (разрешено до 5 г соли в сутки).
Диета подразумевает полное исключение следующих продуктов и блюд:
Больному необходимо включить в ежедневный рацион питания молоко кисломолочные продукты творог овощи, фрукты разнообразные каши. Диета должна быть калорийной, но необходимо избегать переедания.
Профилактика опущения почек
Для профилактики опущения почки необходимо:
Лечебный физкультурный комплекс (ЛФК)
Лечебный физкультурный комплекс — основной вид консервативного лечения, хорошо помогает вернуть блуждающий орган в нормальное положение на 1-2-ых стадиях болезни.
Большая часть упражнений выполняется лежа. Сначала рекомендуется выполнять стартовый комплекс, который под силу любому человеку:
Основной комплекс основан преимущественно на упражнениях, которые выполняются ногами:
Выполнение комплекса упражнений очень положительно влияет на больных нефроптозом, но выполнять его нужно ежедневно. Для этого необходимо выделить около 25-ти минут в день, при этом не стоит заниматься упражнениями сразу после еды. Физкультуру нужно делать на ровной и твердой поверхности.
[dcb >
Различия в симптомах, типичных для первой и второй беременности
Ждете второго малыша? Поздравляем c этим важным событием! Хотя вы уже знаете, чего ожидать, вас все равно беспокоит ряд вопросов. Каждая беременность уникальна, так что вы точно заметите разницу между первой и второй беременностью. Однако невозможно предугадать, какие именно из симптомов, типичных для беременности, вы испытаете вновь. Мы перечислим некоторые симптомы, типичные для второй беременности, которые вы могли ранее не испытывать. Например, во время второй беременности животик станет заметен на более ранних сроках или вы раньше почувствуете движения малыша. А еще мы поделимся полезными советами и расскажем, когда стоит записаться на прием ко врачу.
Как симптомы, типичные для беременности, могут меняться во время второй беременности?
Наверняка вы уже сталкивались с большинством из этих симптомов. Однако некоторые из них могут проявляться совсем иначе, когда вы беременны вторым ребенком.
Почувствую ли я в этот раз уже знакомые мне симптомы?
Возможно, вы вновь испытаете некоторые из наиболее распространенных симптомов, типичных для беременности. Перечислим их еще раз.
Справляться с некоторыми из этих проявлений и параллельно следить за старшим ребенком очень непросто. Но есть и хорошие новости! В прошлый раз вы уже наверняка нашли подходящие именно вам способы борьбы с ними. Так что, если вам повезет и они сработают и в этот раз, вы почувствуете себя лучше.
Повторятся ли вновь осложнения, которые были у меня во время первой беременности?
Если во время первой беременности у вас были какие-либо осложнения — преждевременные роды, повышенное давление, преэклампсия, гестационный диабет или послеродовая депрессия, — у вас может быть к ним предрасположенность, и время следующей беременности вы окажетесь в группе риска. Но каждая беременность уникальна, и только ваш врач объяснит, чего стоит опасаться, а чего нет.
Когда пора записаться на прием к врачу?
Свяжитесь с вашим лечащим врачом как можно раньше, особенно если у вас уже были осложнения (например, преэклампсия или преждевременные роды) во время первой беременности. Он предпримет все необходимые меры, чтобы минимизировать риски и защитить вас и вашего малыша. Конечно, вы, как опытная мама, чувствуете себя увереннее, чем в первый раз. Но если вы заметите у себя один из симптомов, сигнализирующих о возможной проблеме или какие-то ощущения покажутся вам странными, обязательно свяжитесь с врачом.
Хотя симптомы, типичные для второй беременности, похожи на те, что вам уже довелось испытать, вам все равно предстоит пережить невероятный опыт. Вы с любопытством будете подмечать все новое, а некоторые моменты вам дадутся легче, чем в первую беременность. Так что если вы ждете второго ребенка, наслаждайтесь этим!
Как понять что живот опустился у беременной
В ожидании появления малютки на свет, будущих мамочек волнует все, что с ними происходит за время беременности. Чем ближе приближается дата встречи с крохой, тем больше вопросов, связанных с приближающимися родами возникает у беременных. Один из заметных предвестников скорого родоразрешения — опущение живота. Акушеры называют это явление становлением плода или опущением матки. Срок, на котором происходит опущение живота индивидуален для каждой женщины и зависит от протекания беременности, возраста, физической формы будущей мамы, а также от того, какие по счету будут роды. Как понять, что живот опустился перед родами, почему это происходит, и сколько осталось ждать заветного момента, рождения малыша, мы расскажем в этой статье.
На какой неделе опускается живот перед родами?
Вынашивание малыша – непростой и длительный процесс, при котором в организме женщины происходят глобальные перемены, в основном изменения касаются брюшной полости. Начиная с 7-го месяца, меняется расположение желудка, как следствие — будущая мамочка испытывает изжогу, в некоторых случаях у нее пропадает аппетит. Перед родами, на последних неделях беременности организм постепенно перестраивается и интенсивно готовится к родоразрешению. Размеры плода с каждой неделей увеличиваются, растет и матка. Ребенок занимает правильное месторасположение в матке, удобное для выхода из утробы – головкой вниз, а вместе с ним опускается и матка в малом тазу, ниже своего привычного положения, которое она занимала на протяжении беременности, примерно на 4-5 см. В этом положении плод будет находиться до самых родов. Женщина замечает, что при беременности опустился живот, она стала комфортнее себя чувствовать и ее начинает волновать самый главный вопрос: «когда роды?».
Живот, то есть увеличенная матка начинает опускаться в третьем триместре, определенных сроков и точную неделю беременности определить невозможно, у каждой беременной этот процесс протекает по-своему. Некоторые женщины замечают, что животик начал опускаться уже на 29-30 неделе беременности, задолго до родов, а другие утверждают, что у них живот опустился только на 39 неделе – за 2-3 дня перед самыми родами. Есть женщины, живот которых совсем не опустился, они не заметили никаких изменений в его местоположении. И все же, за сколько до родов опускается живот? Как утверждают гинекологи, несмотря на индивидуальные особенности каждой будущей мамочки, становление плода происходит от 2 дней до 4 недель у беременных, готовящихся к родам в первый раз. При последующих родах живот опустится намного раньше.
Когда опускается живот у повторнородящих?
Женщины, которые уже стали мамами и вынашивают второго или третьего малыша должны готовиться к родам на сроке до 38 недель, у повторнородящих процесс родоразрешения, как правило, происходит стремительнее и раньше по срокам. Соответственно, их животик начнет опускаться раньше, от 34-35 недели беременности. Паниковать и волноваться не стоит, раннее опускание живота у повторнородящих – естественный и физиологический процесс, который является нормой.
Как опускается живот перед родами – признаки
Во время подготовки организма к родам, при опущении животика женщина ощущает ряд общих признаков, характерных для этого явления. Появляются как внешние признаки приближающихся родов, так и меняются внутренние ощущения будущей мамочки.
Основные признаки процесса опущения живота:
Как выглядит опустившийся живот при беременности – внешние признаки
Опустившийся животик замечают не только сами будущие мамы, но даже окружающие. Теперь он располагается не высоко под грудью, как раньше, а смещается ниже к пупку. Как понять, что живот опустился? Чтобы убедиться в том, что организм готов к родам и наступило опущение животика, необходимо поместить ладонь между грудью и выступающим животом: если ваша ладошка свободно вмещается – живот опустился, ждите скорых схваток. Кроме явных внешних изменений расположения живота, меняется походка беременной. Из-за смены положения плода и расположения матки в малом тазу, ей становится сложнее передвигаться, походка становится неуклюжей, в народе ее называют «утиной», женщина идет как будто вразвалочку.
Иногда, в редких случаях, живот может опуститься совершенно незаметно для будущей мамочки, без особых изменений внешнего вида живота и его расположения. Но при этом беременная почувствует себя намного лучше. Часто такое наблюдается у беременных с узким тазом или при слабо развитых мышцах брюшного пресса. Также это может произойти у беременной с изначально низким предлежанием плода, малышу просто некуда смещаться вниз, опущение живота не произойдет.
Существует несколько внешних признаков того, что живот опустился:
Нагляднее увидеть, как меняется фигура, когда опускается живот у беременных, можно на фото.
Живот опустился — фото
Живот опустился при беременности – что делать?
Когда женщина убедилась в том, что живот опустился, у нее возникает естественный вопрос — когда рожать? В первую очередь, об опущении живота необходимо сообщить гинекологу, ведущему беременность, который по дополнительным анализам и признакам приближающихся родов сможет установить более точную дату появления крохи. В некоторых случаях, при наличии показаний, беременную могут отправить на сохранение и положить в стационар. К моменту опущения животика женщина должна быть готова в любой момент отправиться в роддом, поэтому необходимые вещи для больницы должны быть собраны. Беременная должна понимать, что именно сейчас ей необходим хороший полноценный отдых и сон, чтобы набраться сил для благополучного родоразрешения.
Когда бить тревогу?
Бить тревогу и без промедления обращаться за помощью женщина должна в том случае, если живот опустился ранее 35 недель, и при этом беременная почувствовала резкую боль внизу живота, сопровождающуюся тонусом матки. Такое состояние может означать начало приближающихся преждевременных родов, в этом случае необходима срочная госпитализация. В больнице беременной будут назначены препараты, способствующие расслаблению мышц матки и сохранению беременности до положенного срока.
Опустившийся живот можно считать первым сигналом для подготовки к родам – приготовлению вещей для роддома, обустройства детской. Если нет проблем с беременностью, можно находиться дома, в спокойной обстановке ожидать долгожданного момента. В этот период ожидания женщина должна быть максимально спокойной, расслабленной, стараться больше отдыхать и высыпаться. Не рекомендуется переедать и выполнять физическую работу по дому, которая может преждевременно вызвать схватки и ранние роды. Позвольте малышу самостоятельно появиться на свет, в срок, заложенный природой.
Видео о том, как опускается живот
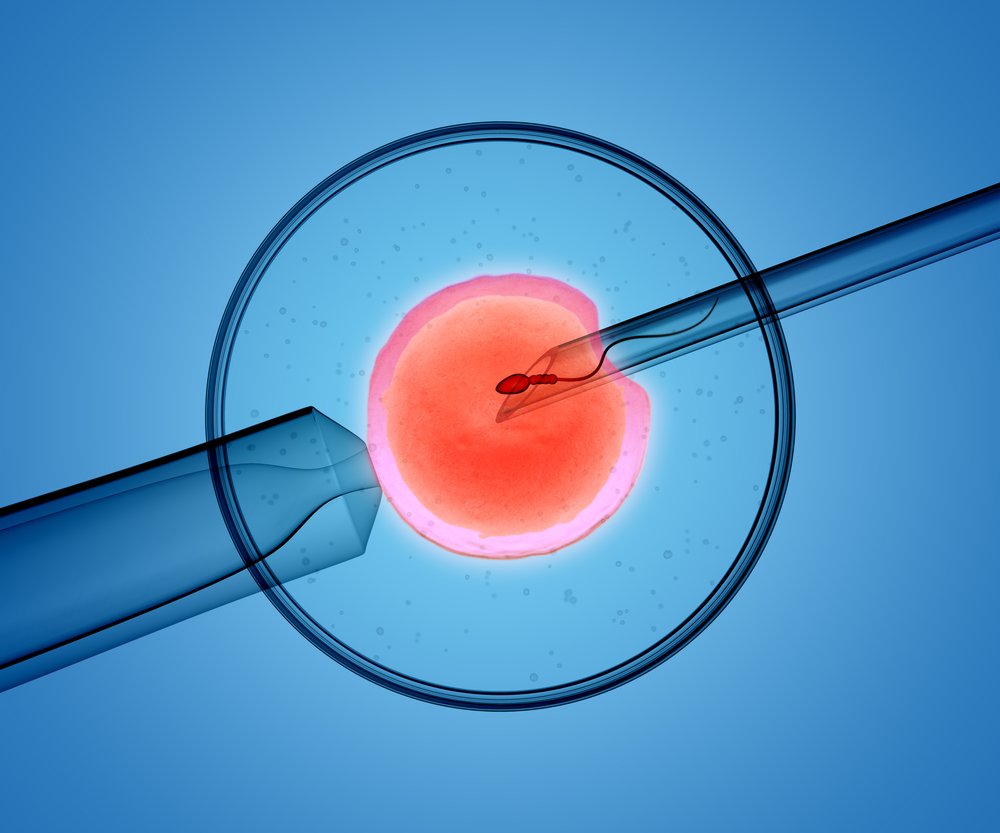
Процесс оплодотворения яйцеклетки в подробностях
Понятие беременности подразумевает оплодотворение яйцеклетки, с чего зарождается новая жизнь в женских репродуктивных органах. Как до зачатия, так и в последующем в процесс развития плода постепенно задействуются все органы и системы женщины, создавая благоприятные условия для вынашивания.
Зам. заведующей эмбриологией, к.б.н.
| Яйцеклетка | самая большая клетка в человеческом организме |
| Всего 12- 24 часа | жизнь яйцеклетки после овуляции коротка |
| Важная миссия яйцеклетки | выбор сперматозоида с ненарушенной ДНК |
Условия оплодотворения
Среди этих условий нет какого-то главного, только при совокупном «удачном» стечении обстоятельств оплодотворение яйцеклетки произойдет. А если самостоятельно не удается «поймать» овуляцию, то ее можно определить с помощью ультрасонографии, на ультразвуковом аппарате визуализируется созревание фолликула.
Стадии оплодотворения
Процесс оплодотворения, управляемый гипоталамусом, проходит несколько этапов до формирования полноценного эмбриона:

Эмбрион проходит в своем развитии несколько стадий:


После оплодотворения яйцеклетки на 7–10 день наступает очередь важнейшего процесса – имплантации, если он не произойдет, то случится выкидыш еще до того, как факт беременности будет установлен.
Для надежного закрепления в эндометрии, трофобласт выбрасывает своеобразные отростки с питательной жидкостью, которые погружает в маточный слой. К этому времени прогестерон уже подготовил эндометрий к внедрению бластоцисты: слой стал достаточно толстым, чтобы окружить имплантированный эмбрион со всех сторон. В свою очередь трофобласт выделяет хорионический гонадотропин, стимулирующий желтое тело к продуцированию прогестерона и предотвращая наступление месячных. Если по каким-то причинам транспортировка зиготы в полость матки нарушена, то зародыш прикрепится в фаллопиевой трубе, то есть наступит внематочная беременность.
По религиозным и социальным представлениям после того, как сперматозоид оплодотворит яйцеклетку, начинается новая человеческая жизнь. Даже более 50% атеистов в России поддерживают данную версию, около 65% верующих, примерно 50% мужчин, 74% женщин.
Особенности процесса оплодотворения
Упрощенно схему оплодотворения яйцеклетки можно представить следующим образом. При естественном интимном контакте мужская семенная жидкость проникает во влагалище, среда которого в силу повышенного рН губительна для большинства сперматозоидов. Но наиболее жизнеспособные сперматозоиды попадают по цервикальному каналу в шейку, затем – в матку.
Мнение врача
Двигаясь против направления тока жидкости, сперматозоиды попадают в фаллопиевы трубы. Поскольку жидкость в трубах течет от яичника к матке, то спермии продвигаются от матки к половой железе. В трубе (в ампулярной части) уже находится яйцеклетка, вышедшая из фолликула, где и происходит оплодотворение, а именно, слияние ядер половых клеток мужчины и женщины. На этом этапе закладывается геном будущего ребенка. В некоторых случаях половая клетка может быть оплодотворена несколькими спермиями (полиспермия), что, как правило, обусловливает нежизнеспособность зиготы. Если процесса оплодотворения не происходит, то эндометрий (функциональный слой) отторгается и вместе с погибшей яйцеклеткой выводится наружу в виде менструации.
Врач репродуктолог, акушер-гинеколог
При использовании ВРТ половые клетки и эмбрион проходят те же этапы развития, кроме непосредственно слияния двух гамет, которое осуществляется в лабораторных условиях. Эмбрион также развивается в пробирке в стерильных условиях, пока не достигнет стадии имплантации.

У Вас есть вопросы? Получите квалифицированный ответ от ведущих специалистов клиники.
1— 4-я недели
Елена Геворкова
Врач акушер-гинеколог, г. Москва
За 9 месяцев организм ребенка проходит сложный путь от крошечного эмбриона до маленького человека, способного существовать самостоятельно. Что происходит на каждом этапе этого пути и как ощущает будущая мама перемены, происходящие с ее малышом?
1-я неделя
С первого дня менструального цикла в яичнике начинается рост и созревание яйцеклетки. В своем составе зрелая яйцеклетка имеет не только половину генетического материала потенциального зародыша (в ее ядре располагаются 23 хромосомы), но и, как истинная материнская клетка, – полный набор питательных веществ. Запасов белков, жиров и углеводов сполна хватает зародышу в первые дни его жизни.
Яичник – некий «склад» яйцеклеток, он оберегает этот ценный запас и «выводит в свет» лишь по одной клетке в месяц. Созревание яйцеклетки происходит внутри фолликула (пузырька с жидкостью, расположенного в яичнике).
Слизистая оболочка матки начинает свою подготовку к возможной беременности еще с первого дня менструального цикла и к моменту имплантации (внедрения в стенку матки образовавшегося зародыша) являет собой идеальную среду для прикрепления зародыша. Под воздействием половых гормонов эндометрий утолщается, покрывается сетью мелких сосудов, накапливает в себе питательные запасы.
Мужские половые клетки – сперматозоиды образуются в семенниках или яичках (мужских половых железах). Далее они перемещаются в придатки семенника, где и происходит их дозревание. Свою жидкую структуру сперма приобретает за счет выделений семенных пузырьков (резервуар для хранения созревших сперматозоидов) и предстательной железы, что облегчает прохождение по путям сперматозоидов и обеспечивает хорошую среду проживания.
Сперматозоидов в сперме содержится огромное количество, в 1 мл – десятки и сотни миллионов. И всем этим миллионам сперматозоидов уготована судьба свиты, лишь один-единственный донесет свой генетический материал (в ядре сперматозоида содержится 23 хромосомы) до яйцеклетки и станет «второй половинкой» зародыша.
Свой целенаправленный путь сперматозоиды начинают при попадании в половые пути женщины. Особенное свойство сперматозоида – высокая подвижность. За короткий промежуток времени он преодолевает большое расстояние. В полость матки сперматозоиды попадают через полчаса-час после семяизвержения, а в ампулу (наиболее широкую часть) маточной трубы – через 1,5—2 часа. Большинство клеток гибнет, не сумев преодолеть естественные препятствия – влагалищную среду, цервикальную слизь, складки эндометрий.
2-я неделя
Выход созревшей яйцеклетки из яичника в брюшную полость называется овуляцией и происходит в середине регулярного менструального цикла (если цикл составляет 28 дней, то овуляция происходит на 14-й день).
Яйцеклетка не способна к самостоятельному передвижению: как только она оказывается вне фолликула, бахромки маточной трубы подхватывают ее и загоняют внутрь. Маточная труба изнутри заполнена слизью, имеет продольную складчатость, а множество ресничек и мышечные волнообразные движения создают комфортные условия для перемещения яйцеклетки.
Так яйцеклетка достигает самого удобного места маточной трубы – ампулярной (наиболее широкой) части, где возможно ее оплодотворение при встрече со сперматозоидом. Если оно не происходит, то яйцеклетка погибает, организм получает сигнал о несостоявшейся беременности и включается новый менструальный цикл, знаменующийся наступлением менструации. Менструация представляет собой отторжение слизистой оболочки матки, что проявляется кровянистыми выделениями.
Яйцеклетка, ожидающая оплодотворения, выделяет специальные вещества, указывающие на ее точное местоположение. Сперматозоиды окружают яйцеклетку, выделяют специальные смягчающие ферменты, которые разрыхляют оболочку яйцеклетки. Как только одному сперматозоиду удается проникнуть внутрь яйцеклетки, для всех остальных это становится невозможным из-за того, что оболочка яйцеклетки становится вновь непроницаемой.
Происходит сливание хромосомного набора родителей (23 хромосомы от матери и 23 хромосомы от отца), и из двух клеток образуется одна – зигота. Яйцеклетка содержит только Х-хромосому, а сперматозоид – Х- или Y-хромосому; от того, какой сперматозоид оплодотворит яйцеклетку, зависит пол плода. ХХ определяют рождение девочки, а ХY – мальчика. С момента образования зиготы запускается процесс, направленный на сохранение беременности. Изменяется биохимические реакции, гормональная регуляция, поступление нервных сигналов, иммунные механизмы. Все эти изменения имеют одну цель – создание оптимальных условий для развития эмбриона.
3-я неделя
Через сутки после образования зародыш начинает свой первый путь. Движение его осуществляется за счет сокращений мышц маточной трубы и движения ее ворсинок, которые направляют клетку к полости матки. Все это время происходит дробление оплодотворенной яйцеклетки на равноценные клеточки.
На четвертый день после оплодотворения клетка меняет свой внешний вид и из круглой превращается в гроздевидную. С этой стадии (стадии морулы) начинается важный этап – эмбриогенез. Так называют процесс формирования зачатков тканей и органов.
На пятый день в результате продолжающегося дробления клетки образуют комплексы, имеющие разные функции. Наружная часть (трофобласт) призвана расплавить слизистую эндометрия (внутренней оболочки матки), а центральное скопление клеток образует непосредственно сам эмбрион.
Путь до матки занимает около 5—7 дней, и к моменту внедрения эмбриона в слизистую оболочку матки количество клеточек достигает ста.
Внедрение эмбриона в стенку матки называется имплантацией.
Происходит имплантация в среднем на 7—8-й день после оплодотворения. Именно этот этап справедливо считается первым критическим периодом беременности, поскольку эмбрион впервые будет доказывать свою состоятельность.
Процесс этот длится около 40 часов и сопровождается активным делением наружных клеток эмбриона. Быстро разрастаясь, клетки вытягиваются, проникают в слизистую оболочку матки и внутри образуются тончайшие кровеносные сосуды, по которым в организм эмбриона будут поступать питательные вещества. Со временем эти сосуды преобразуются в хорион, а затем в плаценту, которая будет «кормить» плод вплоть до рождения.
Контактируя с эндометрием, бластоциста (именно так называется эмбрион на этом этапе) расплавляет клетки слизистой, протаптывая себе тропинку к глубоким слоям, сплетается с кровеносными сосудами организма мамы и сразу же начинает добывать из них питательные вещества, поскольку свой запас к тому моменту уже исчерпан.
Этот гормон-вестник разносится с током крови по всем органам и тканям, уведомляя весь организм о наступлении беременности, что запускает активную гормональную перестройку.
«Запуск» ХГЧ начинается с 8—9 дней после оплодотворения, и уже с 10-го дня возможно его определение в крови матери. Это наиболее достоверный признак беременности. Использование тестов на беременность, которые можно выполнить в домашних условиях, основывается на определении ХГЧ в моче женщины. Как правило, положительный результат при наступлении беременности можно определить с первого дня задержки менструации. Но тесты на беременность могут давать ложноположительные или ложноотрицательные результаты. Более достоверно определить наступление беременности можно по уровню ХГЧ в крови женщины.
Будущая мама на 3-й неделе
В период имплантации (21—24-й дни регулярного менструального цикла) женщина, планирующая беременность, должна обратить внимание на свой образ жизни: ограничить чрезмерные физические нагрузки, тепловые воздействия (посещение бани, сауны, солярия). Крайне нежелательно воздействие излучений любого рода (рентгенологическое, лазерное и т.д.).
Никаких внешних проявлений у имплантации нет, и женщина не ощущает происходящих в ее организме процессов.
4-я неделя
Размеры зародыша на этом сроке составляют всего 1,5 мм; он называется диском, поскольку клеточки расположены плоско.
На данном этапе очень активно идет развитие внезародышевых органов. Они окружают тело зародыша и создают для него комфортные условия жизни. Это амниотический пузырь (будущие плодные оболочки), желточный мешок (склад питательных веществ) и хорион (будущая плацента).
Будущая мама на 4-й неделе
Как правило, изменения в общем состоянии женщины совершенно незначительны, поскольку уровень гормонов не настолько велик, чтобы вызвать значимые изменения в организме. Возможны некоторые перепады настроения, сонливость, повышение чувствительности молочных желез.
Лицензия № ЛО-77-01-013791 от 24.01.2017
Центр иммунологии и репродукции © ООО «Лаборатории ЦИР» 2006–2022
Версия для слабовидящих в разработке
Ранние сроки беременности. Плодное яйцо
Ранние сроки беременности – это самый ответственный этап, когда закладываются основы нового организма, происходят глобальные изменения за очень короткий период. Именно на ранних сроках закладываются все органы и системы малыша, происходят важные изменения в материнском организме. Организм будущей мамы меняется уже с первых дней после зачатия. Что же происходит в этот период? На каких сроках должен быть диаметр плодного яйца 5 мм, а когда больше? Что ощущает женщина?
Оплодотворение
Зарождение новой жизни начинается с процесса оплодотворения. Это возможно только в один день менструального цикла – в день овуляции, когда готовая к оплодотворению яйцеклетка выходит из доминантного фолликула в брюшную полость и попадает в маточную трубу. Если в этот период происходит ее встреча со сперматозоидом, происходит зачатие.
Когда генетический материал спермия проникает в яйцеклетку, происходят ферментативные изменения, и ее оболочка становится непроницаемой для других сперматозоидов. Это предупреждает явление полиспермии.
Уже спустя десять – двенадцать часов после оплодотворения начинается активное деление яйцеклетки. Сначала из нее формируются две клеточки, затем продолжается их деление в геометрической прогрессии, формируется зигота. В течение первой недели происходит невероятно активное деление, формируются зачатки будущих систем органов. За неделю из одной клеточки образуется плодное яйцо.
В норме процесс оплодотворения происходит в маточной трубе. Далее яйцеклетка под действием ворсинчатого аппарата и градиента давления перемещается в полость матки, где при благоприятных условиях прикрепляется к эндометрию – происходит ее имплантация. В большинстве случаев плодное яйцо имплантируется в верхнем отделе матки (область ее дна).
Плодное яйцо
Плодное яйцо – это зародыш с зародышевыми оболочками. Его имплантация происходит через неделю после оплодотворения. До этого периода все питательные вещества развивающийся организм получает из запасов самой яйцеклетки, а теперь – из эндометрия. Из наружного слоя зародышевых оболочек формируется плацента, благодаря которой малыш до самого момента рождения будет получать кислород и все необходимые питательные компоненты.
Именно обнаружение плодного яйца является важным диагностическим признаком беременности. Уже в первые дни задержки менструации ультразвуковое исследование позволяет его визуализировать. На 6-7 неделе развития эмбриона на УЗИ видно его сердцебиение.
На первых неделях плодное яйцо имеет овальную форму. При проведении ультразвукового сканирования специалист определяет его внутренний диаметр. Данный показатель достаточно вариабельный, поэтому даже по диаметру плодного яйца определение срока беременности может быть с погрешностью. Погрешность составляет около полутора недель. Для определения возраста эмбриона также оценивают его копчико-теменной размер.
Плодное яйцо на каждой неделе беременности имеет определенные размеры. Если определили диаметр 4,5 мм – плодное яйцо соответствует малому сроку гестации, около четырех недель. Плодное яйцо 5,3 мм соответствует примерно пяти неделям гестации, в шесть недель диаметр равен примерно 7 мм. До пятнадцатой недели беременности каждый день диаметр плодного яйца увеличивается на миллиметр, далее – на 2-2,5 миллиметра за сутки. При получении результатов УЗИ не следует их самостоятельно интерпретировать, поскольку в одном случае диаметр плодного яйца 5 мм для данного срока нормальный, в другом нормально плодное яйцо 5,3 мм. Оценку параметров дает только специалист.
Что ощущает женщина на ранних сроках беременности
Как понять, что опустился живот перед родами
Каждая женщина волнуется на протяжении всей беременности. Будь это мамочка, рожающая впервые, или дама уже с опытом, но всех волнуют вопросы типа «не рано ли животик опустился» или «почему он не опускается, не пора ли уже», «когда опускается живот у беременных» и так далее. Всем должно быть известно, что при беременности все органы в организме немного меняют свое местоположение. Например, желудок может оказаться под ребрами, что вызывает изжогу, которой и страдают многие будущие мамы.
Первый триместр
До 4 месяца размеры живота не столь внушительны и едва заметны по сравнению с дальнейшим периодом беременности. В это время высота матки не достигает и половины расстояния от лобковой кости до пупка. Поэтому низкий живот до 16 недели довольно затруднительно обнаружить, а становится это возможным только при плановом ультразвуковом исследовании. В этот период беременности низкий живот может быть вызван тем, что плодное яйцо может прикрепиться к стенке матки возле самой шейки, в результате чего произойдет низкое прикрепление плаценты и развивающегося плода к матке. Это состояние не несет никакой угрозы здоровью матери и ребенка. Однако при таких обстоятельствах врачи все равно рекомендуют значительно уменьшить активные физические нагрузки.
Признаки приближения родов
Как опускается живот перед родами у первородящих?
Наиболее правильным сроком, на котором опускается живот у женщины перед родами, является 38-39 неделя, и то в том случаи, когда женщина ожидает появления одного малыша.
На срок опущения живота могут влиять такие особенности, как:
Если в семье ждут появление двойняшек или близнецов, тогда роды наступают на 35-37 неделе, и живот, соответственно, раньше опускается и принимает правильное положение перед родами. Чаще всего, перед опущением живота ребенок становится более тихим, старается найти себе правильное и удобное место.
То, что живот начал опускаться многие женщины могут наблюдать, еще начиная с 8 месяца беременности. К слову говоря, в этом нет ничего необычного и у первородящих женщин это вполне нормальное явление. Просто ребенок заранее стремится занять наиболее удобное положение, продвинувшись к малому тазу. И только у повторнородящей женщины это может произойти непосредственно перед родами.
Вы можете заметить то, как у вас опускается живот, не только оглядывая себя в зеркале и стараясь вымерять этот процесс визуально. Вы обязательно почувствуете ощутимые перемены в своем самочувствии, пропадет отрыжка или изжога, которые наверняка мучили вас в последнее время.
Верным признаком опущения живота перед родами является упрощение дыхания. Практически все время живот пребывает в правильном горизонтальном положении, что создает определенное давление на внутренние органы женщины, в том числе и на дыхательную систему. Во время опускания живота, открывается диафрагма, а также ослабевает частично брюшной пресс, и соответственно открывается «канал для правильного дыхания».
Однако есть и не слишком хорошие новости. В этот период вы начнете чаще бегать в туалет и можете ощущать некоторую болезненность ниже поясницы и в области лобка. Это не должно вас беспокоить, поскольку такое состояние является совершенно нормальным, когда опускается живот перед родами. Дело в том, что под влияние опустившегося ребенка растягиваются связки, а кроме того, плод начинает давить на дно малого таза, что и приводит к болезненным ощущениям.
Почему болит живот перед родами?
Чаще всего, если беременность протекает в нормальном темпе и без осложнений, то когда живот опускается, этот процесс не приносит женщине неприятных и дискомфортных ощущений. Но иногда женщина начинает испытывать тягучую боль внизу живота и поясницы. При этом стоит срочно проконсультироваться с врачом. В большинстве случаев, это связано с крупным размером малыша. Гинекологи рекомендуют снимать болевые приступы теплым (не холодным) направляющим душем и легким массажем.
Когда опускается живот женщина начинает ощущать различные неприятные симптомы:
Основной причиной этого является давление матки на прямую кишку и мочевой пузырь. Головка ребенка находится в области малого таза.
Резкое опущение живота при беременности перед родами
Только без паники! Если срок беременности 39-40 недель и живот опустился буквально на глазах за несколько минут, то необходимо уже ехать в роддом. При резком изменении положения живота и выходе пробки, надо не паниковать, а наоборот настроится на роды, тогда они пройдут более быстрее и безболезненнее.
Когда опускается живот при беременности ↑
Конкретный срок, когда опустится живот, не может сказать никто — и даже сама беременная женщина. Этот процесс достаточно индивидуальный. Например, у одних этот процесс наблюдается и в 32 недели беременности, а у других в самый последний день перед родами. Правда, в первом случае все же лучше прислушаться к своим ощущениям и последить за организмом. Если появились тянущие боли внизу живота, слизистые выделения, матка находится в гипертонусе, то обязательно следует обратиться к доктору, обследовав пациентку, он либо назначит процедуры по сохранению плода, либо пропишет полный покой. Если у вас опустился живот в 32 недели, но чувствуете вы себя отлично, нужно больше проводить времени в покое. Хорошо лежать с поднятыми вверх ногами. Если вы будете беречь себя, то роды пройдут в срок.
Живот может опустить и в 33 и в 34 недели беременности, большую роль играют активность женщины в этот период и ее эмоциональное состояние. Ситуацию можно улучшить с помощью бандажа, который хорошо помогает в поддержке живота. Врачи советуют чаще гулять на улице, в парке, забыть о резких движениях. С этого момента вся ваша жизнь должна сосредоточиться на получении положительных эмоций и удовлетворении желаний.
С 35 недели беременности важно прекратить все передвижения в общественном транспорте, особенно, если у вас уже опустился живот. После того, как мама перешла этот срок беременности, вполне возможно, что ваш ребенок уже хочет быстрее появиться на свет, хотя для него это, конечно, немного рановато. Но в жизни случается всякое, и рождение на таком сроке малыша – не сенсация. Поэтому относиться к такому признаку скорой родовой деятельности, как опущение живота, в данном случае следует внимательно.
Что происходит в организме перед родами
Когда малыш чувствует готовность появиться на свет, он начинает продвигаться ближе к «выходу», занимая предлежащей частью (той, которой он устремился вперед, в подавляющем большинстве случаев это головка) место в малом тазу. Ребенок принимает удобное для рождения положение, в котором он будет ожидать появления схваток.
Большинство женщин сразу чувствуют, что живот перед родами опустился: дышать стало легче, одышка исчезла, ведь теперь матка не сдавливает диафрагму. Кроме того, вы можете отметить, что вас больше не тревожат отрыжка или изжоги – органы верхнего отдела пищеварительного тракта становятся на свои места, освобожденные от оккупации.
Вместо этого женщина может испытывать другие неприятные ощущения: учащенные позывы в туалет, дискомфорт при ходьбе и сидении, болезненность в области промежности и таза, неудобства во время сна (трудно найти удобную позу). Все от того, что матка начинает давить вниз, главным образом на мочевой пузырь и прямую кишку, а головка малыша располагается в малом тазу.
Но не все будущие мамы наблюдают у себя описанные изменения, поэтому могут даже и не знать, что животик уже опустился. Если между грудью и животом у вас свободно помещается ладонь, то, скорее всего, процесс пошел.
Впрочем, бывает и по-другому.
Опущение живота происходит у всех по-разному и в разные сроки. Большинство первородящих женщин переживает его за 2-4 недели до начала родов. А у повторнородящих живот, как правило, не опускается до самих родов или же это происходит за несколько дней.
Опускание живота перед родами в среднем происходит на 36 неделе беременности за 2-4 недели до схваток. Но это только усредненные статистические данные.
Не следует переживать, если у вас пошла 38-39-ая неделя беременности, а живот так и не опустился. Этого может и не произойти до самих родов: в таком случае рекомендуется больше двигаться и переживать схватки вертикально для облегчения и ускорения продвижения малыша родовыми путями.
Точно также не является поводом для беспокойства слишком раннее, на ваш взгляд, опущение живота. Несмотря на то, что опущение живота считают одним из предвестников приближающихся родов, невозможно сказать наверняка, когда они начнутся после того, как живот опустился: через месяц или через день.
Все варианты являются нормой, и даже неопущение живота до самих схваток. Так что заострять на этом признаке внимание не стоит.
Если 8 месяцев ребенок формирует свой организм, то последние недели перед родами занят «набором веса». В принципе, он уже готов к появлению на свет, но еще полкило – это его «запас прочности», гарантия благополучного выживания. Однако чем больше становится ребенок, тем труднее ему двигаться в полости матки, она же не может растягиваться бесконечно!
Последние один-два месяца перед родами становятся для беременной женщины самыми тяжелыми. Она начинает замечать различные признаки, сигнализирующие о скором приближении родовой деятельности.
Первый и основной из них – возбудимость матки. За несколько недель до родов матка женщины все чаще приходит в тонус. То есть мышцы сокращаются и напрягаются, что говорит о приближении схваток.
Вот еще несколько признаков скорых родов:
Опущение головки плода: что происходит в организме?
В последние месяцы беременности живот начинает опускаться, потому, что ребенок готовится к появлению на свет, поэтому в организме беременной женщины в данный момент происходят очень серьезные изменения, которые непосредственно сказываются на ее самочувствии. Во время опущения головки плода непосредственно перед родами, свое положение начинает менять и матка, а также плод, который находится в ней. В этот период в организме беременной происходят такие изменения:
— Плод начинает двигаться вниз матки предлежащей частью (это та часть тела, которая самой первой появляется на свет: обычно первой появляется голова);
— Матка начинает опускаться вниз от привычного положения примерно на 5 сантиметров;
— Когда происходит опущение головки плода, ребенок занимает наиболее удобное место в малом тазу, где он будет находиться до начала родов. Это расположение называется группировкой и немного напоминает подготовку спортсмена к началу старта;
— Матка в этот момент больше не давит на диафрагму, которая, наконец, имеет возможность, полностью расправится;
— Органы, расположенные в желудочно-кишечном тракте больше не ощущают давления со стороны матки и становятся на свое место;
— Тяжелый плод давит на кости таза и на ноги.
Все изменения, которые происходят в данный период, сказываются на общем состоянии женщины, которая обязательно должна знать все признаки и быть заранее к ним подготовленной.
Животик опустился. Что делать будущей маме?
Главное — не надо паниковать, ведь пройдет еще совсем немного времени, и женщина воочию увидит свою крошечку, самое дорогое для нее существо во всем мире.
Поскольку опущение дна матки — предвестник родов, будущей маме нужно начинать готовиться к самому главному в ее жизни событию. Следует поставить в известность своего акушера-гинеколога обо всех изменениях. Он определится с предполагаемой датой родов и, если будет необходимость, предродовой госпитализацией.
Возможно, до этого момента будущая мамочка не определилась с выбором родильного учреждения и врача, который будет вести роды, значит, самое время сделать это сейчас.
Если опустился живот, сколько осталось до родов, ведомо только Природе. Поэтому все необходимые вещи для комфортного пребывания в роддоме мамы и малыша уже должны быть готовы.
Полезно освежить в памяти всю информацию, которую женщина почерпнула на занятиях в школе будущих мамочек. От дома лучше не отходить далеко, желательно находиться рядом с родственниками или близкими друзьями. Если же мамочка захочет совершить прогулку в одиночестве, с ней должен быть мобильный телефон и данные человека, который будет способен отвезти ее в роддом.
Отходит ли пробка с цервикального канала при опущении живота
Отхождение слизистой пробки является ещё одним предвестником начало родов. Однако не всегда этот процесс может происходить параллельно с опущением дна матки. Сгусток слизи плотно закупоривает шейку и защищает ее от проникновения патогенной микрофлоры. Отойти она может как за несколько недель до родов, так и во время них. Нередко врачи самостоятельно достают ее в самом начале родовой деятельности.
Стоит отметить, что пробка может отходить целиком или небольшими частями. Чаще женщины даже не замечают этого процесса (в большинстве случаев отхождение слизи наблюдается во время акта дефекации или принятия душа). Поэтому говорить о том, что после опущения органа отходит слизистая пробка, однозначно нельзя. Этот процесс индивидуален, и у каждого проходит по-разному.
Процесс опущения живота у беременных перед родами
Во время беременности изменения в организме будущей матери происходят постоянно: меняется гормональный фон, растет и развивается эмбрион. Особенно заметны изменения на ранних и поздних сроках. Почему опускается живот, и что это означает?
Почему это происходит?
Почему это происходит?
Главная причина заключается в росте ребенка. Малыш достигает таких размеров, что живот не может оставаться в первоначальном состоянии. Ребенку становится тесно, он не может активно двигаться и начинает переворачиваться, опускаясь головой к тазу. Дно матки уходит вниз, вследствие чего происходит опущение живота.
Основные признаки
Об опущении живота свидетельствуют ощущения и внешний вид женщины. Определить начало этого процесса можно по следующим симптомам:
Как выглядит живот?
Повторнородящие смогут без труда понять, что животик опустился, но как это узнать тем, кто станет мамой в первый раз? Женщине нужно приложить ладонь к телу между животом и грудью – если она помещается, значит опущение произошло. Кроме того, это можно определить по признакам:
Оптимальные сроки опущения
Ответить точно на вопрос, во сколько недель до начала родоразрешения опустится живот, нельзя. На это влияют различные факторы:
Если этот процесс начинается после 35 недели беременности, это считается нормой. Если живот опустился раньше, и женщину беспокоят тянущие болезненные ощущения внизу живота – это говорит о возможности преждевременных родов. Нужно вызвать бригаду скорой помощи, в больнице женщине могут предложить лечь на сохранение.
По статистике, при первой беременности живот опускается в 36-37 недель. У повторнородящих – не ранее 38-39 недели.
Через сколько рожать?
Ближе к 38-40 неделе у женщины начинаются периодические сокращения матки, и живот в эти моменты на несколько минут становится каменным – это «ложные схватки». Так организм готовится к тяжелому и длительному физиологическому процессу. Когда до родов остаются считанные часы, женщина замечает такие симптомы:
При подобных симптомах нужно немедленно обращаться в больницу – врач направит роженицу в роддом.
Что делать, когда живот опустился?
Если животик опустился, наступает момент, когда женщине нужно собрать вещи, чтобы в случае начала схваток быстро сориентироваться и быть готовой к поездке в роддом. О произошедшем желательно сообщить гинекологу: если до предполагаемой даты родоразрешения осталось много времени, доктор проверит шейку матки, может назначить дополнительное ношение бандажа, лекарства для предотвращения родов раньше срока или положить женщину в стационар для сохранения беременности. Кроме того, специалист сможет указать максимально точную дату появления на свет малыша.
В случаях, когда опущение происходит до 35 недели, визит к врачу обязателен. Если будущая мать не испытывает дискомфорт, беспокоиться не о чем. Женщине нужно больше отдыхать, чтобы набраться сил перед важным моментом жизни.
Опущение органов малого таза
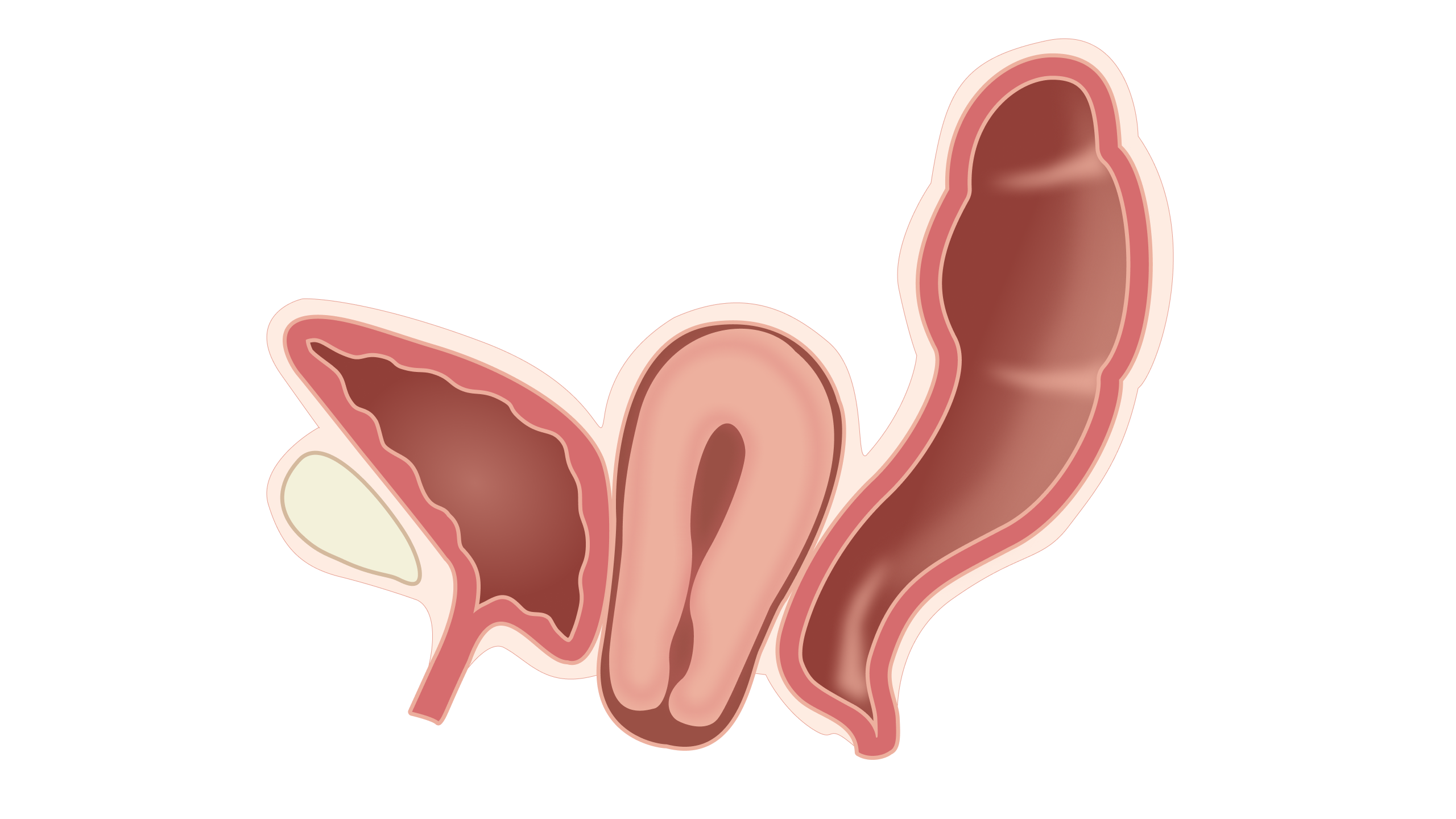
Опущение органов малого таза — патология, развивающаяся при ослаблении естественной поддержки внутренних органов. У женщин это приводит к смещению матки, мочевого пузыря, прямой кишки в полость влагалища или за его пределы. Альтернативное название патологии — пролапс органов малого таза.
По статистике, опущение органов малого таза чаще беспокоит женщин в период постменопаузы, но не исключены случаи возникновения патологии у молодых девушек. Риски увеличиваются после родов. Незначительное смещение внутренних органов диагностируется почти у 50% женщин после беременности. Из них только 10-20% обращаются к врачу с жалобами на симптомы генитального пролапса.
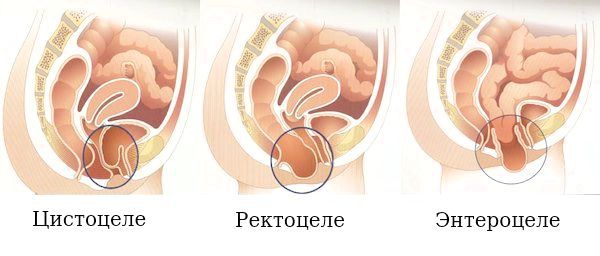
Специалисты делят опущение органов малого таза на три большие группы в зависимости от выпадающей структуры:
У каждой формы патологии свои специфические признаки. Их интенсивность зависит от степени смещения или выпадения органов малого таза.
Симптомы опущения органов малого таза
Симптомы опущения органов малого таза зависят от органа, вовлеченного в патологический процесс. Как правило, патология диагностируется не по одному признаку, а по их комплексу.
При смещении матки у женщин наблюдаются:
На ректоцеле указывают такие симптомы как:
Наиболее широкий спектр признаков вызывает опущение органов малого таза, затрагивающее мочевой пузырь.
У женщин диагностируются следующие симптомы:
Общий симптом для любого типа пролапса у женщин — чувство инородного предмета в зоне промежности. Именно этот признак чаще остальных становится поводом для обращения к врачу.
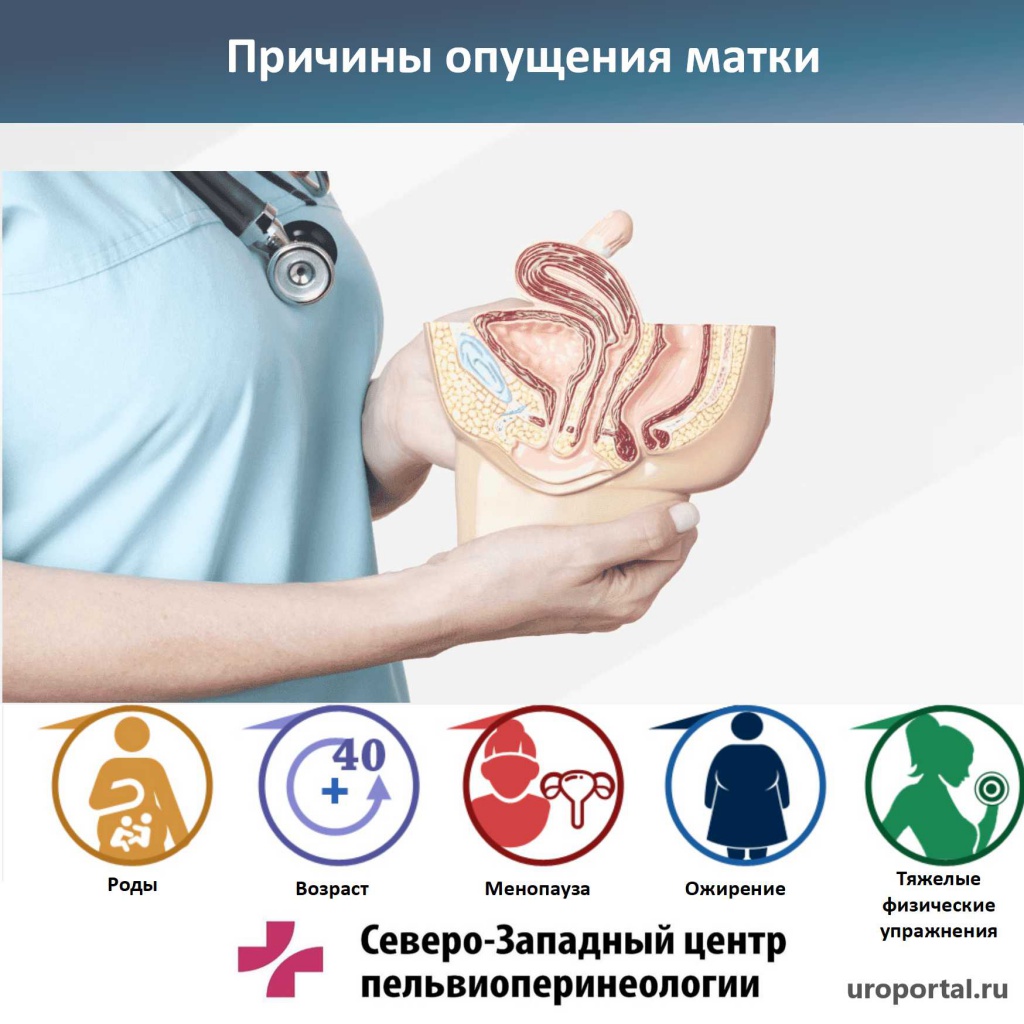
Причины пролапса у женщин
Опущение органов малого таза развивается у женщин на фоне повреждения фасций и связок. Поддерживающий аппарат не может полноценно выполнять свою функцию, из-за чего происходит смещение внутренних структур. В норме мышечные волокна окружают мочевой пузырь, матку, нижние отделы кишечника, предотвращая их деформацию и выпадение, но по ряду причин мускулатура может ослабевать.
Единую причину пролапса женских половых органов назвать сложно. Врачи предполагают, что ослабление связок и опущение органов малого таза связано с влиянием целого комплекса факторов, которые могут сочетаться друг с другом.
Опущение органов малого таза, сопровождающееся выраженной симптоматикой, — состояние, требующее диагностики и лечения. Все процедуры в комфортных условиях проводятся в НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина.
Диагностика опущения органов малого таза
Диагностировать опущение органов малого таза в домашних условиях сложно, так как признаки могут указывать на другие заболевания, в частности, хронический запор, непроходимость кишечника, обострение цистита. Для выбора верной тактики лечения нужно обратиться к специалисту.
Чтобы выявить пролапс женских половых органов достаточно гинекологического осмотра. Для уточнения диагноза «опущение органов малого таза» врач проведет ряд дополнительных проб — попросит пациентку покашлять или потужиться. В ходе обследования выявляется степень пролапса, вовлеченные структуры тазовой области, пострадавший участок влагалища — передняя или задняя стенка.
На основании полученных данных специалист выбирает метод лечения. На принятие решения также повлияет причина патологии. К примеру, если опущение органов малого таза возникло сразу после родов и не причиняет неудобств, то допускается выжидательная тактика. Если же признаки смещения выражены ярко, необходимо лечение.
Тактика терапии
Опущение органов малого таза протекает индивидуально у каждой женщины, поэтому при выборе метода лечения важен индивидуальный подход. Такого принципа придерживаются врачи в НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина, где прием ведут специалисты с высшей категорией.
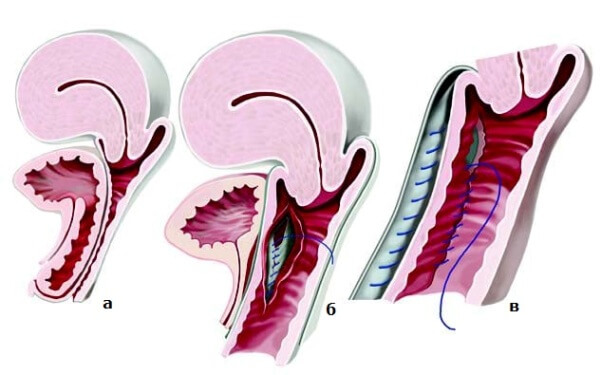
Опущение органов малого таза корректируется двумя способами — консервативным и хирургическим. Первый вариант предполагает лечение без операции. Он применяется в нескольких случаях:
Консервативная терапия подразумевает установку урогинекологического пессария — силиконового изделия, фиксирующего связки, мочевой пузырь, матку в анатомически правильном положении. Пессарий поддерживает стенки влагалища и шейку матки, предотвращает самопроизвольное мочеиспускание при чихании и кашле, устраняет дискомфорт, который вызывает опущение органов малого таза.
Дополнительно при пролапсе 1-2 степени врач может порекомендовать гимнастику для укрепления мускулатуры тазового дна. Хороших результатов позволяют добиться БОС-терапия и упражнения Кегеля, но важно понимать, что консервативное лечение не устраняет проблему полностью, а лишь предотвращает ее быстрое прогрессирование и избавляет от неприятных симптомов. Чтобы полностью вылечить опущение органов малого таза требуется хирургическое вмешательство.
Консервативный подход к лечению предполагает коррекцию образа жизни. Опущение органов малого таза не будет беспокоить, если устранить провоцирующие патологию факторы. В первую очередь необходимо отказаться от непосильного физического труда и интенсивных тренировок. Потребуется контроль массы тела, чтобы не допустить ожирения.
При пролапсе 3-4 стадии с выпадением и ярко выраженными симптомами показано оперативное лечение. Опущение органов малого таза корректируется при помощи методик реконструкции тазового дна. Это минимально инвазивная органосохраняющая операция с доступом через влагалище. Плюс лечения — надежная фиксация структур малого таза, кишечника, мочевого пузыря в анатомически правильном положении.
В НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина проводятся операции методом лапароскопической сакрокольпопексии, а также коррекция при помощи установки сетчатых имплантов, заменяющих естественные соединительные ткани. Если у женщины диагностировано опущение органов малого таза, методика выбирается консилиумом врачей. При своевременном обращении специалисты дают благоприятный прогноз.
Филиалы и отделения, в которых лечат опущение (пролапс) органов малого таза
НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина – филиала ФГБУ «НМИЦ радиологии» Минздрава России.
ОТДЕЛЕНИЕ РЕКОНСТРУКТИВНО-ПЛАСТИЧЕСКОЙ ГИНЕКОЛОГИИ И ОНКОЛОГИИ
Анатолий Николаевич Грицай –д.м.н., профессор, заведующий отделением реконструктивно-пластической гинекологии и онкологии
Истмико-цервикальная недостаточность
ГЛАВНЫЙ ВРАЧ ЦЕНТРА МЕДИЦИНЫ ПЛОДА В МОСКВЕ, СПЕЦИАЛИСТ ПО ПРЕНАТАЛЬНОЙ ДИАГНОСТИКЕ (МЕДИЦИНЕ ПЛОДА), ВРАЧ УЛЬТРАЗВУКОВОЙ ДИАГНОСТИКИ, КАНДИДАТ МЕДИЦИНСКИХ НАУК.
Содержание
Невынашивание беременности является серьезной проблемой в современном акушерстве. Около 10-20 % беременностей заканчиваются самопроизвольными выкидышами или преждевременными родами. Возможных причин невынашивания беременности множество. Это и гормональные расстройства, и заболевания матери, и генетические нарушения, и воздействие факторов внешней среды. Одной из серьезных проблем, приводящих к невынашиванию беременности, является так называемая истмико-цервикальная недостаточность.
Матка по форме напоминает грушу. В ее строении выделяют тело и шейку. Во время беременности плод находится внутри тела матки, а благодаря наличию мышечных клеток, тело матки значительно увеличивается в течение беременности. Шейка матки имеет форму цилиндра. Со стороны тела матки она ограничена внутренним зевом, в области которого кроме мышечных клеток находится большое количество соединительной ткани, и формируется кольцо, способствующее удержанию плода в матке (сфинктер). Участок перехода тела матки в шейку называется перешейком (истмус). Во влагалище шейка матки открывается наружным зевом. Во время родов происходит сглаживание шейки матки, расслабление мышечных клеток и открытие шейки матки, которая формирует родовой канал.
При нарушении целостности или функции сфинктера и внутреннего зева шейки матки, недостаточной замыкательной функции истмуса, развивается так называемая истмико-цервикальная недостаточность.
При истмико-цервикальной недостаточности во время беременности происходит самопроизвольное сглаживание и раскрытие шейки матки, не связанное с сократительной активностью матки. Плодное яйцо при этом лишается необходимой опоры в нижнем маточном сегменте. При увеличении давления внутри матки плодные оболочки начинают выпячиваться в расширенный канал шейки матки, что приводит к преждевременным родам. Обычно роды начинаются с преждевременного излития околоплодных вод. Это происходит потому, что выбухающие в канал шейки матки плодные оболочки могут инфицироваться бактериями, находящимися в составе микрофлоры влагалища. Вследствие этого оболочки теряют эластичность, происходит их самопроизвольный разрыв, излитие околоплодных вод и инфицирование малыша внутриутробно бактериями, находящимися во влагалище беременной женщины.
Причины истмико-цервикальной недостаточности
Предшествующие травмы
Прежде всего, это предшествующие травмы. Они приводят к так называемой травматической или органической ИЦН. Чаще всего это травматичные роды, при которых происходит разрыв шейки матки, предшествующие аборты или диагностические выскабливания полости матки, во время которых производится инструментальное расширение шейки матки. При этом возможно нарушение целостности истмического кольца шейки и формирование в месте травмы грубой рубцовой ткани.
Гормональные нарушения
Функциональная истмико-цервикальная недостаточность формируется в результате гормональных нарушений в организме беременной женщины. Это могут быть выраженное недоразвитие внутренних половых органов, дефицит половых гормонов, снижение нормальной функции яичников, иногда ИЦН формируется при повышенном уровне мужских половых гормонов в крови. Все перечисленные причины приводят к нарушению соотношения мышечной и соединительной ткани в перешейке и шейке матки, изменяется реакция мышечных клеток шейки матки на нервные импульсы.
Врожденная истмико-цервикальная недостаточность
В редких случаях, при пороках развития матки может встречаться врожденная истмико-цервикальная недостаточность.
Симптомы и диагностика ИЦН
Специфических симптомов истмико-цервикальной недостаточности нет. Беременную женщину могут беспокоить тяжесть внизу живота или в поясничной области, могут участиться позывы к мочеиспусканию за счет давления плода на мочевой пузырь. Однако чаще всего будущую маму ничего не беспокоит.
Постановка диагноза истмико-цервикальной недостаточности производится преимущественно во время беременности, поскольку только во время беременности имеются объективные условия оценки функции шейки матки и ее истмического отдела. Вне беременности врачи предпринимают ряд специальных проб для выявления ИЦН. Проводится рентгенологическое исследование матки на 18-20 день цикла, производится оценка степени расширения канала шейки матки во вторую фазу менструального цикла с помощью специальных инструментов.
Во время беременности в качестве мониторинга состояния шейки матки используется трансвагинальное ультразвуковое исследование. При этом измеряется длина шейки матки. Длина шейки матки менее 3 см при сроке беременности менее 20 недель требует отнесения женщины в группу высокого риска по ИЦН и тщательного наблюдения за такой пациенткой.
У женщин, вынашивающих двойню или тройню до 28 недель беременности нормальной считается длина шейки матки более 37 мм у первобеременных и более 45 мм у повторнобеременных пацеинток. У многорожавших женщин длина шейки матки в сроке 17-20 недель беременности должна быть более 29 мм.
Абсолютным признаком наличия истмико-цервикальной недостаточности является укорочение шейки матки до 2 см и менее. На измерение длины шейки матки влияют различные факторы – к примеру, тонус матки и высота расположения плаценты. Кроме того, важно каким способом врач ультразвуковой диагностики оценивает длину шейки матки. Наиболее правильные результаты получаются при трансвагинальном (то есть осмотре датчиком, введенным во влагалище пациентки) доступе. Этот способ осмотра шейки матки абсолютно безопасен для дальнейшего течения беременности и не может вызывать угрозу прерывания или другие осложнения.
При осмотре шейки матки через брюшную стенку, то есть трансабдоминально, измерения длины шейки примерно на полсантиметра превышают таковые при трансвагинальном осмотре, кроме того, на изменение ее длины влияет степень наполнения мочевого пузыря. Кроме длины шейки матки, при проведении ультразвукового исследования оценивается состояние внутреннего зева, имеется ли открытие зева и выбухание в канал шейки матки плодного пузыря.
Однако ставить диагноз истмико-цервикальной недостаточности только по результатам ультразвукового исследования не правильно. Более точную информацию дает осмотр шейки матки врачом-гинекологом. Осмотр производится в гинекологическом кресле. При этом врач оценивает длину влагалищной части шейки матки, ее плотность, степень открытия канала шейки матки.
Способы лечения ИЦН
С целью профилактики преждевременных родов при истмико-цервикальной недостаточности с 20 по 34 недели беременности назначаются препараты прогестерона (ДЮФАСТОН, УТРОЖЕСТАН) – гормона, вырабатывающегося в плаценте и поддерживающего беременность.
Существуют два способа лечения истмико-цервикальной недостаточности. Это нехирургические методы и хирургические.
Нехирургические методы
К нехирургическим методам относят введение во влагалище специальных акушерских пессариев – колец, которые надеваются на шейку матки и препятствуют ее дальнейшему раскрытию, поддерживая предлежащую часть плода. Нехирургические методы имеют ряд преимуществ – они не требую госпитализации в стационар, введения наркоза и просты в использовании. Применяют пессарии обычно после 28 недель беременности. Перед введением кольца обязательно берут мазок на флору для выявления и лечения возможного воспалительного процесса. После введения акушерского пессария необходимо каждые 2-3 недели проводить обработку влагалища и кольца антисептическими растворами для профилактики развития инфекции. Однако не всегда этот метод может быть применим.
Хирургические методы
При выраженной истмико-цервикальной недостаточности применение колец неэффективно. Не используют их также при выбухании плодного пузыря в канал шейки матки. В этих случаях лечение осуществляется путем зашивания шейки матки.
Показания к хирургической коррекции ИЦН:
Противопоказания к хирургическому лечению:
Наложение швов на шейку матки обычно проводится с 13 до 27 недели беременности. Сроки проведения операции определяются индивидуально лечащим врачом. Наиболее благоприятны для оперативного лечения срок с 15 по 19 неделю беременности, когда открытие шейки матки не очень выражено и плодный пузырь не выбухает в канал.
Наложение швов на шейку матки производят под общим наркозом. В ряде случаев, например при выбухании нижнего полюса плодного яйца в канал шейки матки, после операции, в целях профилактики возможного инфицирования плодных оболочек, назначаются курс антибиотиков. При неосложненном течении послеоперационного периода беременная выписывается домой через 5-7 дней после операции. Однако каждые 2 недели врач женской консультации должен осматривать шейку матки и брать мазки на флору.
Самым частым осложнением после хирургической коррекции истмико-цервикальной недостаточности является прорезывание тканей шейки матки нитью. Это может наступить, если шейка поражена воспалительным процессом или если начинаются сокращения матки, то есть родовая деятельность. Чтобы избежать сокращений матки после наложения швов многим пациенткам назначаются токолитики – препараты снимающие тонус матки.
Швы с шейки матки снимают в 37 – 38 недель беременности. Это производят при осмотре шейки матки в гинекологическом кресле. Процедура снятия швов обычно совершенно безболезненна.
Прогноз лечения ИЦН
Своевременная диагностика истмико-цервикальной недостаточности и своевременная хирургическая или нехирургическая коррекция данного состояния способствуют пролонгированию беременности и прогноз для вынашивания плода благоприятный.
Профилактика истмико-цервикальной недостаточности
Профилактика ИЦН включает ведение здорового образа жизни, отказ от абортов, профилактику воспалительных заболеваний влагалища и шейки матки.
Обманчивые признаки беременности
Практически каждая женщина в своей жизни приходит к моменту, когда у нее появляется желание стать матерью. У некоторых женщин желание забеременеть является настолько сильным, что каждый месяц они начинают замечать у себя желаемые признаки беременности, несмотря на то, что она могла так и не наступить. Период попытки зачать (ПЗ) многие женщины переживают очень волнительно, так как боятся, что долгожданная беременность не наступит.
На самом же деле, излишнее волнение может сыграть негативную роль в процессе зачатия, и женщина не сможет увидеть на тесте долгожданные две полоски. «Ложные» признаки беременности женщины находят у себя в двух случаях:
Женщина, пытающаяся забеременеть, начитает пытаться уловить у себя даже самые малейшие признаки беременности. Более того, желание становится настолько сильным, что будущая мама начинает самостоятельно обманывать себя в том, что она не пытается контролировать период зачатия и что она способна пустить все на самотек, но на самом же деле все ее мысли занимает только долгожданная беременность.
Специалисты утверждают, что чрезмерная зацикленность женщины на беременности может стать негативным фактором для ее наступления. Те пары, которые из раза в раз стараются забеременеть, чаще всего тратят лишь собственные нервы и тесты на беременность, которые показывают отрицательный результат. Существует такой термин, ка «психологическое бесплодие». При этом диагнозе женщина является абсолютно здоровой, но зачатия не происходит. Это возникает благодаря психологическим блокам, которые может иметь женщина.
Обманчивые симптомы
Наверняка каждая женщина хоть раз замечала, что признаки ПМС очень сильно схожи с первыми симптомами беременности. Особенно явные признаки, например, как болезненность груди, может возникать и в том и в другом случае. Именно поэтому, когда женщина ощущает данный симптом, ситуация может развиваться по двум сценариям: в будущем ее ждет либо весть о беременности, либо начало менструации. Те женщины, которые мечтают о беременности, начинают находить в признаках ПМС долгожданные симптомы начавшейся беременности, поэтому разочарование после начала месячных в этом случае усиливается вдвое.
Базальная температура – признак, который, казалось бы, является одним из самых достоверных, также может быть обманчивым. Базальная температура повышается как после наступления зачатия, так и перед началом менструации. Именно поэтому не всегда удается отследить и точно выявить начало беременности.
Существует ряд основных признаков, которые могут точно говорить о наступлении беременности. Но, несмотря на это, многие женщины ощущают эти же симптомы перед началом менструации в период ПМС, что делает установление беременности без помощи тестов просто невозможным. Необходимо помнить о том, что признаки и симптомы могут быть у всех индивидуальные. Кто-то из женщин может сразу заметить, что признаки ПМС стали другими или же более явными. Другие же могут совершенно ничего не заподозрить.
Основные признаки наступившей беременности
1. Тошнота.
Чаще всего, когда беременность наступила, будущая мама ощущает тошноту в утреннее время. Также голод может вызвать приступы тошноты. В этом случае он сразу же проходит, после того как в желудке оказывается немного пищи. Статистика показывает, что женщины, которые ждут свою беременность, или же наоборот, боятся наступления беременности, и подозревают о ее наличии, могут ощущать признаки тошноты по утрам, которые на самом деле являются психосоматическими и не имеют никакого отношения к беременности.
2. Усталость и упадок сил.
После наступления зачатия будущая мама начинает ощущать постоянную усталость и нехватку сил. Это может проявлять себя как в конец дня, так и в начале. Очень часто беременные женщины просыпаются разбитыми, с ощущением того, будто бы они вовсе не спали ночью.
Этот признак является достаточно частым, но необходимо обратить внимание на то, что многие женщины также испытывают беспричинную усталость во время ПМС.
3. Перепады настроения.
Настроение беременной женщины может меняться за секунду. Это происходит из-за перестройки гормонов. Некоторые женщины списывают данное поведение на начало ПМС.
Если женщина заподозрила у себя признаки беременности, то в этом случае необходимо посетить врача, чтобы удостовериться, что долгожданная беременность наступила.
Первая неделя беременности
Содержание статьи

Изменения в организме женщины
В первую неделю после зачатия беременность практически никак себя не проявляет, но в теле уже начинают происходить изменения. В течение следующих 9 месяцев (40 недель) они будут становиться все более заметными: организм начнет перестраиваться, чтобы обеспечить эмбриону полноценное и безопасное развитие. Во время беременности формируются так называемые функциональные системы «мать-плод» и «мать-плацента-плод» [1], конечная цель которых – рождение здорового ребенка. Этот механизм уникален и не имеет аналогов: не эмбрион приспосабливается к особенностям материнского тела, а организм создает внутри себя оптимальную среду для развития плода. Еще до зачатия процессы, происходящие в организме женщины во время менструального цикла, направлены на то, чтобы подготовить подходящие условия для оплодотворения яйцеклетки. В определенную фазу цикла, называемую овуляцией, забеременеть проще всего: клетка созрела, все условия соблюдены.
Менструация. Менструальный цикл женщины делится на несколько периодов:
Зачатие. Овуляция длится непродолжительное время, а способность к оплодотворению у яйцеклетки сохраняется всего около суток или двух. Самостоятельно отследить этот процесс невозможно: некоторые женщины говорят о характерных симптомах и даже болях, однако это весьма индивидуальный и ненадежный показатель. Иногда маркером могут служить характерные выделения (цервикальная слизь), повышение базальной температуры, но все эти признаки имеют погрешность и не способны дать точных результатов. Тем не менее беременность может наступить и в случае, если половой акт происходил за несколько дней до овуляции: здоровые сперматозоиды, попадая в полость матки, сохраняют жизнеспособность в течение 3–4 дней.
Это важно!
Имплантация плодного яйца. В течение следующих нескольких дней под воздействием мышечных сокращений и ресничек слизистой оплодотворенная яйцеклетка продвигается к выходу из фаллопиевой трубы, то есть к матке. Приблизительно в этот же период начинается процесс дробления: клетки зиготы начинают делиться, но ее общий размер не увеличивается, каждая последующая клетка становится меньше предыдущей. Опустившись в матку, зигота за несколько дней доходит до стадии бластоцисты, после чего избавляется от оболочки и имплантируется внутрь эндометрия – выстилки маточных стенок. Под воздействием гормона прогестерона, направленного на сохранение беременности, эндометрий становится толще и со всех сторон окружает плодное яйцо. Имплантация позволяет защитить эмбрион и дополнительно питать его секретом, который вырабатывают железы эндометрия. От зачатия до имплантации обычно проходит несколько дней, и отсчет первой эмбриональной недели начинается не с нее, а с момента формирования зиготы.
Подготовка к зачатию
Чтобы беременность была успешной, к ней лучше подготовиться. Пары, планирующие ребенка, корректируют образ жизни таким образом, чтобы способствующие зачатию процессы в организме проходили без сбоев, а вероятность наступления беременности повысилась.
Посещение гинеколога. Женщине, которая планирует зачать ребенка, необходимо регулярно наблюдаться у врача. Специалист проведет обследование, подскажет, нет ли в организме каких-либо проблем, которые стоит устранить перед зачатием, даст рекомендации по корректировке образа жизни. Если наблюдаются проблемы, врач выявит их причину и назначит лечение. Однако гинеколог не единственный специалист, которого нужно посетить в этот период. Здоровье желательно проверить по нескольким направлениям: беременность – серьезная нагрузка на организм. Желательно заранее устранить факторы, которые могут помешать или навредить в период беременности. Мужчине тоже стоит обследоваться: качество сперматозоидов не менее важно для успешного зачатия, чем состояние организма женщины.
Это важно!
Прием витаминов. Если в организме не хватает питательных веществ, вероятность наступления беременности может снижаться. В случае серьезного авитаминоза или недостатка веса, менструации, а вместе с ней овуляции, попросту не происходит, то есть оплодотворение невозможно.
Это важно!
Питание. Проблемы, ведущие к неудачам с зачатием, часто вызваны недостаточным или неправильным питанием. Для наступления беременности необходим оптимальный вес: его недостаток приводит к торможению репродуктивных процессов, переизбыток вреден в связи с возможными при этом эндокринными нарушениями.
Это важно!
Физические нагрузки. Гиподинамия вредит всем системам организма, включая репродуктивную. Умеренные физические нагрузки показаны для улучшения обмена веществ, что в свою очередь повышает вероятность зачатия. Разумеется, излишний фанатизм, как и в случае с питанием, неуместен: чрезмерная перегрузка только навредит организму и снизит вероятность забеременеть. Необходимо поддерживать тот уровень физической активности, который не вызывает серьезного стресса у организма. Это позволит:
Влияние физических нагрузок на эмоциональное самочувствие также важно. Стресс снижает вероятность забеременеть, а умеренная активность – хороший способ его снять. Пересмотреть образ жизни рекомендуется обоим родителям: и женской, и мужской репродуктивной системе здоровые нагрузки пойдут на пользу. Если же пара уже практиковала спорт или фитнес, их можно продолжить, но избегая перегрузок.
Первые признаки беременности
На первой неделе беременности ощущений, как правило, не бывает вовсе: живота еще нет, ничего не болит, шевеления начинаются, когда плод уже достигает солидных размеров. Планирующим зачатие женщинам свойственно беспокойно относиться к своему самочувствию, поэтому малейшие изменения они могут отнести к наступлению беременности. В действительности основные признаки появляются примерно с четвертой-пятой акушерской недели. К ним относятся:
Первый месяц считается так называемым критическим периодом [2], во время которого малейшее влияние способно привести к выкидышу, причем женщина даже не узнает, что была беременна. Поэтому лучшее, что можно сделать на ранних сроках, – не нервничать и ожидать появления признаков, которые подтвердят или опровергнут появившиеся предположения.
Способы определения беременности
Методы, позволяющие определить беременность на ранней стадии, включают в себя тесты, анализы и ультразвуковое исследование. Выбор способа зависит от срока: некоторые показательны только на определенных стадиях.
УЗИ. Обычно проводится после визита к гинекологу, если беременность подтверждена. Оно дает точные результаты, информативно и используется как один из основных методов диагностики. Исследование планово осуществляется несколько раз, чтобы отследить развитие плода: так, на 6 неделе во время УЗИ можно услышать сердцебиение ребенка [3]. Впервые гинеколог отправляет на эту процедуру, только если другие факторы позволяют предположить беременность. При УЗ-исследовании можно обнаружить плодное яйцо, оценить его размеры и состояние. Использовать УЗИ как самостоятельный метод не рекомендуется, процедура проводится в комплексе с другими способами для получения полной картины происходящего. Перед проведением необходимо обратиться к гинекологу.
Тест на беременность. Множество производителей предлагает доступные и удобные в использовании тесты, которые якобы позволят отследить беременность в первые дни после зачатия. В действительности до имплантации плодного яйца это практически невозможно: подобные средства становятся информативными как минимум через неделю после зачатия. Именно тогда в крови и моче появляется ХГЧ – гормон-маркер беременности. Перед использованием теста необходимо:
Это важно!
Применять метод следует с утра: так повышается его достоверность. При наличии гинекологических заболеваний или ошибках в проведении он может давать ложные результаты, и об этом необходимо помнить. Если у вас есть сомнения, рекомендуется обратиться к врачу.
Кровь на ХГЧ. Среди всех анализов этот считается достоверным и одновременно доступным. Гормон ХГЧ (хорионический гонадотропин человека) начинает вырабатываться женским организмом сразу после зачатия, но его уровень становится заметным примерно через неделю, после имплантации плодного яйца. В крови его концентрация выше, чем в моче, что повышает информативность анализа. Как правило, на исследование пациентку отправляет гинеколог, если есть вероятность, что та беременна. Анализ можно осуществить и самостоятельно с помощью специализированных медицинских центров, но рекомендуется делать это под контролем врача – тот сможет проанализировать результаты и дать пациентке развернутый ответ о ее состоянии. Диагностикой следует заниматься не раньше, чем через неделю после предполагаемого зачатия.
Подводим итоги
Беременность – сложный и многоуровневый процесс, во время которого из одной клетки происходит формирование целого нового организма Ранние этапы, несмотря на отсутствие симптомов, особенно важны: еще до наступления зачатия следует обратить внимание на образ жизни, скорректировать питание и наблюдаться у врача. Пусть в первую неделю признаков еще нет, однако процессы происходят стремительно, поэтому оптимальный выход для женщины, предполагающей беременность, – не нервничать, следить за своим состоянием и ждать. Спокойствие и хорошее самочувствие матери – важнейшее условие для здорового и полноценного развития эмбриона, поэтому берегите себя, избегайте стрессов и придерживайтесь рекомендаций врача. Через некоторое время анализы и исследования помогут вам понять, точно ли наступила беременность.
Симптомы доброкачественных и предраковых заболеваний шейки матки
Существует множество заболеваний шейки матки, часть из которых представляют угрозу с точки зрения малигнизации. Другие же не вызывают никакой онкологической настороженности. Важно знать основные типы патологий шейки матки и их симптомы, чтобы вовремя принять меры.
К основным доброкачественным и предраковым заболеваниям шейки матки относят:
Симптомы доброкачественных болезней шейки матки
К доброкачественным состояниям, как мы писали выше, относят эктопию, эктропион, лейкоплакию, эрозию. Для них характерны следующие симптомы:
Доброкачественные заболевания шейки матки никогда не вызывают тяжелых симптомов. Женщина себя чувствует хорошо и не предъявляет никаких особенных жалоб. Как правило, ее могут беспокоить только обильные выделения и кровомазание после полового акта, но и это встречается не часто.
Признаки предраковых патологий шейки матки
Дисплазия шейки матки, аденоматоз, эритроплакия обычно проявляются стерто. Это еще одна причина, по которой необходимы регулярные посещения врача, ведь сама женщина не может увидеть, что у нее внутри и вовремя определить опасную болезнь. Распространенные симптомы предраковых заболеваний шейки матки такие:
Лечение доброкачественных и предраковых заболеваний шейки матки не представляет никакого труда, но их важно вовремя выявить, чтобы нивелировать угрозу. Если у вас появились непривычные симптомы, связанные с гинекологией, обратитесь в клинику Dr.AkNer, здесь вам обязательно окажут нужную помощь.
Задать вопрос или записаться на прием
Лицензии
Существует множество заболеваний шейки матки, часть из которых представляют угрозу с точки зрения малигнизации. Другие же не вызывают никакой онкологической настороженности. Важно знать основные типы патологий шейки матки и их симптомы, чтобы вовремя принять меры.
К основным доброкачественным и предраковым заболеваниям шейки матки относят:
Симптомы доброкачественных болезней шейки матки
К доброкачественным состояниям, как мы писали выше, относят эктопию, эктропион, лейкоплакию, эрозию. Для них характерны следующие симптомы:
Доброкачественные заболевания шейки матки никогда не вызывают тяжелых симптомов. Женщина себя чувствует хорошо и не предъявляет никаких особенных жалоб. Как правило, ее могут беспокоить только обильные выделения и кровомазание после полового акта, но и это встречается не часто.
Признаки предраковых патологий шейки матки
Дисплазия шейки матки, аденоматоз, эритроплакия обычно проявляются стерто. Это еще одна причина, по которой необходимы регулярные посещения врача, ведь сама женщина не может увидеть, что у нее внутри и вовремя определить опасную болезнь. Распространенные симптомы предраковых заболеваний шейки матки такие:
Третий триместр беременности
Третий триместр беременности – время, когда вы наблюдаете, как живот растет невероятными темпами. Это в основном связано с интенсивным ростом ребенка. К началу третьего триместра плод выглядит как новорожденный, за исключением того, что он очень маленький и худенький. Однако в конце беременности он довольно пухлый малыш.
Развитие плода в третьем триместре беременности
В течение последних трех месяцев внутриутробного развития ребенок в первую очередь улучшает дыхательную систему и нервную систему. На этом этапе плод уже очень хорошо знает маму и окружающих людей, если они часто разговаривают в вашем окружении.
Было доказано, что голос матери оказывает успокаивающее воздействие на плод, поскольку может снизить частоту сердечных сокращений. В этот период большинство детей также принимают положение опущенной головы, которая является оптимальной для родов.
Учитывая, что в этот период ребенок развивается очень интенсивно, вам нужно внимательно следить за тем, что и сколько вы едите. Потребность плода в питательных веществах, витаминах и минералах очень высока. Он забирает большое количество кальция и железа из вашей крови, которые ему необходимы на регулярной основе.
Преждевременные роды в третьем триместре
Ребенок, родившийся даже в начале третьего триместра, имеет шанс на правильное развитие. Однако, если вы действительно родите до 37-й недели беременности, ваш ребенок будет недоношенным и может иметь проблемы с адаптацией ко внеутробной жизни, особенно в части дыхательной системы.
Чтобы снизить риск такого рода затруднений, нужно назначить матери курс стероидной терапии после двадцать четвертой и до конца 34-й недели беременности, если обнаружится повышенный риск преждевременных родов (например, у женщин с недостаточностью шейки матки).
Стероидная терапия — это серия внутримышечных инъекций, содержащих стероидный препарат, вводимый в течение двух дней. Эти лекарства безвредны для ребенка, напротив, их задача — ускорить созревание дыхательных путей, чтобы они были готовы приступить к своим функциям после родов намного раньше срока.
УЗИ в третьем триместре
Очень важно помнить последнее рекомендованное УЗИ, которое находится между тридцатой и тридцать второй неделями беременности. В этом исследовании врач в первую очередь должен оценить скорость роста плода. Доктор измеряет длину бедренной кости, окружность живота и окружность головы, а ультразвуковой аппарат или специальная компьютерная программа оценивает вес ребенка на основе этих измерений.
Если вес плода находится между 10-м и 90-м процентилем, то говорится, что он эвтрофен, то есть не слишком большой и не слишком маленький.
Если вес плода ниже 10-го процентиля, речь идет о гипотрофии, которая является слишком медленным ростом и следует выяснить, почему это так. Необходимо разобраться, является ли ребенок маленьким по генетическим причинам (например, у обоих родителей низкий рост, а их масса при рождении мала) или же причина более медленного роста — недостаточная плацента.
Необходимо также следить за самочувствием плода, выполняя регулярные анализы: КТГ, УЗИ с допплеровским отливом и проверять вес ребенка (обычно каждые 2 недели).
Если, с другой стороны, предполагаемый вес ребенка окажется исключительно высоким, выше 90-го процентиля, рекомендуется провести еще одно ультразвуковое сканирование через несколько недель. Если ребенок продолжает так бурно расти, врач подумает о том, чтобы за несколько дней раньше срока стимулировать роды, чтобы увеличить шансы на естественные роды.
Благополучие в третьем триместре
В то время как первый триместр был периодом быстрых гормональных изменений, часто приводящих к недомоганию, сонливости и нарушениям пищеварения, в третьем триместре вы будете в первую очередь страдать от последствий увеличения размеров живота с головокружительной скоростью.
Выполнение каждодневных действий станет все более и более трудным из-за увеличивающейся тяжести в движениях. Значительно увеличился не только живот, но и грудь. Матка оказывает давление на диафрагму, затрудняя более глубокие вдохи.
Между тем потребность в кислороде будет возрастать, когда вы дышите для себя и для довольно крупного человека, растущего внутри вас. Время от времени вы можете почувствовать, как бьется ваше сердце, которое сейчас работает более интенсивно. Изжога достигнет своего пика, так как в настоящее время этому способствуют не только гормональные изменения, типичные для беременности (высокий уровень прогестерона, вызывающий расслабление мышц пищеводного сфинктера), но и давление на живот матки.
Запор также может стать более серьезной проблемой. Многие женщины испытывают отеки ног и рук в последние недели беременности. Они появляются особенно по вечерам и в жаркие дни. Пока эти отеки не очень сильные и исчезают после отдыха в лежачем положении, то не нужно беспокоиться о них.
Однако, если вы обнаружите, что ваше тело внезапно заметно опухло не только на уровне голеностопного сустава и голени, и вы набрали несколько килограммов за несколько дней, нужно быстро обратиться к лечащему врачу, чтобы он мог исключить серьезное осложнение беременности, которое является состоянием преэклампсии.
Голова плода, которая в большинстве случаев уже опущена в последние недели, сдавливает мочевой пузырь. Это означает, что вам нужно ходить в туалет все чаще и это может привести к неконтролируемой утечке мочи.
Давление значительно увеличенной матки на тазовые вены может привести к развитию анальных варикозов, то есть геморроя, который может кровоточить при прохождении стула.
К концу беременности вы можете испытывать менее обременительные заболевания, которые также влияют на ваше самочувствие, такие как боль в тазобедренных суставах, боль в спине или ощущение болезненного давления на лобковый симфиз. Вы можете также заметить, что ваши десны кровоточат время от времени. Не волнуйтесь, это не патология, а нормальная беременность, вызванная опухшими деснами из-за гормональных изменений.
Некоторые женщины испытывают утечку молока из груди за несколько недель до родов. Если это вызывает окрашивание вашего нижнего белья, купите специальные прокладки для кормления, которые помещаются в бюстгальтер для поглощения секреции.
К сожалению, увеличение живота неизбежно вызывает повышенное натяжение кожи, которая у женщин, которые предрасположены к этому, начинает трескаться в какой-то момент. Это дает изображение красных полос, напоминающих шрам. Растяжки будут светлее и будут менее заметны с течением времени, но полностью удалить их невозможно.
Стоит смазывать живот, ягодицы, бедра и грудь кремом от растяжек, предназначенным для беременных женщин с самого начала беременности, но вы должны знать, что если вы склонны к ним, растяжки определенно возникнут, только их будет меньше, чем если бы вы были ничего не делали.
Все эти недуги и недомогания, которые появляются в третьем триместре, наряду с высоким уровнем определенных гормонов, могут заставить вас чувствовать себя хуже. Тем не менее, не беспокойтесь, потому что через несколько недель вы увидите замечательную награду за вашу выносливость, и большинство проблем исчезнет очень быстро после родов. В третьем триместре вы будете ощущать движения вашего ребенка все интенсивнее.
Наблюдение за движениями плода очень важно, когда дело доходит до контроля его благополучия. Вы должны обратить пристальное внимание на свои движения, особенно в течение последних нескольких недель беременности. Если ваш ребенок меньше двигается или вообще перестал двигаться, обязательно обратитесь в отделение неотложной помощи гинекологии и акушерства.
Сокращения матки в третьем триместре
В последние дюжины недель беременности могут возникнуть сокращения матки. После двадцатой недели беременности матка начинает «упражнение» на роды. Они называются схватками Брэкстона-Хикса.
Сокращения Брэкстона-Хикса нерегулярны и безболезненны, в отличие от схваток, возникающих не реже одного раза в 10 минут, они являются болезненными (боль в нижней части живота, нижняя часть спины или болезненное уплотнение всего живота) и могут быть оценены только гинекологом.
Постепенно, с течением недель беременности, сокращения Брэкстона-Хикса будут появляться все чаще и чаще. Не беспокойся о них. Если вы узнаете, что они из себя представляют, вы сможете легко отличить их от действия при рождении в нужный момент.
25-28 недели беременности
25 неделя беременности
Малыш на двадцать пятой неделе
На этой неделе кроха в основном занимает положение головкой вниз. Если даже этого не происходит, еще будет время поменять положение. Длина тела малыша достигает 32 см, вес – около 750 г. 
Самочувствие мамы на двадцать пятой неделе
У будущей мамы растет животик, вес стабильно набирается (приблизительно по 350 г в неделю). Сейчас важно контролировать потребление соли, дабы избежать возможных отеков. Они могут быть не только неприятными, но и достаточно опасными. Мама себя замечательно чувствует, но очень важно не перегружать себя и бережно к себе относиться. Женщина постоянно нуждается в положительных эмоциях, хорошем сне и отдыхе. На этой неделе дно матки поднимается над лобком на 25 см. Если это расстояние будет меньше, врач может констатировать отставание в развитии крохи, поэтому важен контроль. Выросшая матка может ограничить физические упражнения и длительность прогулок, поэтому маме очень важно подобрать удобную обувь и одежду, сделать состояние более комфортным поможет бандаж. На этой неделе необходимо контролировать уровень гемоглобина в крови. Свидетельством его понижения может быть быстрая усталость, одышка, частое сердцебиение. Это период очень активного потребления железа, который так важен для будущего крохи. В данном случае может развиться анемия. Она не является заболеванием, а носит характер физиологической (бывает исключительно в период беременности). Назначение специальных препаратов железа всегда может исправить ситуацию и привести уровень гемоглобина в норму.
Что происходит с крохой на двадцать шестой неделе беременности
Малыш продолжает развиваться и подрастать, его вес достигает уже 900 г, а рост – 34 см. В этот период ребеночек сможет уже остаться в живых, если решит родиться раньше срока. На втором триместре практически сформированы все органы маленького человечка. Интенсивность шевелений и сила толчков карапузика становятся все сильнее, и маме может быть некомфортно и болезненно. У крохи достаточно много места, что позволяет ему кувыркаться и активно шевелиться. Хоть он уже и полностью сформирован, тельце еще маленькое и худенькое. В основном вес ребеночек набирает, накапливая жир и благодаря росту мышц. Кроха способен различать вкус околоплодных вод, который меняется в соответствии с тем, что ела мама. Сейчас происходит активное формирование легочной ткани, она играет важную роль в дыхательной системе маленького организма. В течение недели эффективно развивается половая система у ребеночка, у мальчиков начинают перемещаться в мошонку яички, а у девочек формируются половые органы и влагалище. Кроха уже отчетливо различает голоса родных, узнает мамин голос, знакомые звуки. Поэтому сейчас ему можно петь колыбельные песенки. Малыш слышит сердцебиение мамы и после рождения сможет лучше засыпать, если его положить к груди. Ребеночек может уже различить свет и тьму, у него продолжают формироваться глазные яблоки.
Что происходит с мамой на двадцать шестой неделе беременности
Уже значительно увеличившийся животик начинает стеснять дыхание (хочется сделать глубокий вдох), может появляться одышка. На этой неделе общий вес мамы может увеличиться приблизительно на девять килограмм. Будущей маме тяжелее ходить, облегчить состояние поможет бандаж, удобная одежда и обувь. Сейчас женщине важно много времени проводить на свежем воздухе, увеличивая количество или время прогулок. У мамы также может снизиться острота зрения, но это временное явление. Дно матки поднимается на расстояние 26 см от лобка. Матка растет приблизительно на 1 см за неделю, оказывая давление на другие органы. На этой неделе мама может посещать специальные спортивные секции и обеспечить себе умеренную физическую нагрузку. Не рекомендуется длительно находиться в сидячем или лежачем положении.
Обеспокоенность у женщин сейчас вызывает возникновение на коже пигментных пятен. Каких-то эффективных средств против этого нет, маме необходимо запастись терпением и просто подождать. После родов состояние кожи нормализуется. На этой неделе могут появляться тренировочные схватки, они не опасны, но при их возникновении следует поставить в известность своего врача. Будущей маме очень важно оградить себя от стрессов, посодействовать в этом может поддержка и забота близких людей. Для женщины предпочтительна домашняя еда, важно дробить порции и принимать пищу часто и в небольшом количестве. Это поможет снизить ощущение дискомфорта от появления изжоги и тошноты, которые возможны на этой неделе. Процесс вполне естественный, увеличивающая матка оказывает давление на органы пищеварительной системы и смещает их.
Как развивается кроха на двадцать седьмой неделе беременности
Активные движения и рост свойственны малышу на данной неделе. Ему еще достаточно места у мамы в животике и ничто не сковывает его шевелений. Кроха активно двигает ручками и ножками и еще может перевернуться, если расположен головкой вверх. Сила его толчков повышается, и это обусловлено постоянными тренировками и увеличением мышечной массы. Ребеночек активно готовится к рождению, тренируя ручки и ножки. С этого периода идет развитие эндокринной системы и ее важной части – гипофиза, который играет огромную роль в росте малыша. Активизируется работа щитовидной железы, которая производит важные гормоны, регулирующие обмен веществ в организме. Выработка гормонов на этой неделе позволяет крохе самому обеспечивать свои потребности, ведь до этого момента основную роль играли гормоны мамы. Данная неделя является основной в формировании индивидуальной системы обмена веществ малыша и его реакции на многие события и процессы в жизни. Увеличивается и вес ребеночка, достигая 1000 г, а длина тельца составляет 34 см. Тельце крохи покрыто пушковыми волосиками, на пальчиках есть небольшие мягкие ноготки. Все так же продолжают развиваться легкие, которые тренируются для появления ребеночка на свет. Кислород малыш получает через плаценту. Кроха начинает различать цвета и может поворачивать головку к источнику света, может почувствовать боль и сжимать при этом свои крохотные кулачки.
Что ощущает будущая мама на двадцать седьмой неделе беременности
Маме становится немножко сложнее на этой неделе. Активность ребеночка может вызывать болевые ощущения. У женщины часто меняется настроение, и в этот период особенно важна поддержка и забота близких людей. У мамы могут возникать переживания и страхи, о которых не следует молчать, ими лучше делиться с мужем или подругами. С физиологической стороны могут возникнуть отеки, головокружения и повышенная метеочувствительность. Растягивающаяся кожа на животике зачастую начинает зудеть, и помочь в данном случае сможет специальный крем. Матка женщины в этот период находится на расстоянии приблизительно 28 см от лобка. Мама продолжает набирать вес, благодаря увеличению количества околоплодных вод, веса плаценты и малыша. Под весом животика у женщины может измениться осанка, появляются боли в пояснице и чрезмерная потливость. Отдыхать женщине лучше лежа на боку, следует свести к минимуму сон на спине. Идеальными для мамы и крохи будут занятия плаванием в бассейне. Благодаря тому, что эндокринная система малыша начинает самостоятельную работу, меняя гормональный фон, у мамы улучшается самочувствие. На этой неделе могут появиться судороги, бояться этого не следует, явления пройдут после родов. Минимизировать неприятные ощущения помогут изменения положения тела, специальный крем, легкое массажирование этого участка.
Малыш на двадцать восьмой неделе
Ребеночек на этой неделе достигает уже 1 200 г, а его рост составляет 35 см. Тельце малыша приобретает более округлую форму, разглаживаются складочки, и он все больше становится похож на новорожденного. Постепенно начинают выпадать крошечные пучковые волосики, сохраняясь еще в области плеч, спинки и поясницы. Волоски на голове, бровях и ресницах постепенно темнеют, и уже можно предположить, какого цвета они будут после рождения. Ребеночек все лучше различает звуки и голоса, в это время можно ставить колыбельные песенки, чтобы он начинал к ним привыкать. Кроха уже начинает моргать глазками и открывать немножко веки. Вес мозга увеличивается, на его поверхности появляются бороздки. Все больше малыш начинает различать вкус продуктов. Мамины предпочтения во вкусах и запахах передадутся и крохе, так как уже с этого периода он начинает привыкать к тому, что любит и кушает мама. Уже практически сформировался скелет малыша, но косточки остаются мягкими, и они будут продолжать твердеть даже после рождения ребеночка.
Также эта неделя имеет важное значение для формирования психики и характера малыша. Может так случиться, что ребеночек будет более активным ночью, чем днем. Не стоит беспокоиться, днем при прогулках мамы кроха укачивается в ее животике и засыпает. Поэтому его активность в ночное время вполне объяснима.
Изменения у мамы на двадцать восьмой неделе
У мамы на этой неделе прибавка в весе достигает приблизительно 10 кг, матка поднимается на 28 см от лобка. Сейчас очень важно беречь себя, избегать падений и не переутомляться. Мама очень хорошо чувствует шевеления крохи, ведь он значительно подрос и стал занимать больше места в животике женщины. Шевеления стали намного сильнее ощущаться, а толчки теперь более болезненные. Малыш больше времени проводит в бодрствовании, период его активности в связи с этим также значительно увеличился. Состояние мамы сейчас существенно влияет на состояние малыша. Если мама нервничает, кроха тоже будет беспокойным. Также многое зависит от питания мамы: употребление сладкого придаст ребеночку энергию и вызовет активность. Женщина также испытывает усиление боли в пояснице, спине и ногах, она чаще утомляется и страдает от одышки. Для сна важно выбирать удобную позу, а это сделать все труднее. Мама становится все менее поворотливой, у нее затормаживаются мыслительные процессы. На этой неделе появляется угроза прерывания беременности, у женщины также может повышаться давление и в связи с этим ухудшиться самочувствие. Маме важно кушать разнообразную еду: ее следует раздробить на небольшие порции, которые следует часто потреблять. Так как малыш активно растет, ему необходимо все больше пространства, если у мамы будет переполнен желудок и кишечник, крохе это не понравится. У женщины появляются тренировочные схватки, может тянуть живот, усиливаются болевые ощущения в пояснице. В данном случае также рекомендуется носить бандаж, больше отдыхать.
Как понять что живот опустился при беременности
У вас есть вопросы о молнии, которая случается ближе к концу беременности?
Женщины часто говорят о том, что ребенок «упал», но если вы сами никогда этого не испытывали, это может показаться немного загадочным.
Что такое падение ребенка
«Падение ребенка» может показаться шокирующим, если вы не знакомы с этим. В конце концов, все знают, что не стоит бросать ребенка.
В контексте беременности — это естественное явление, которое наступает в конце третьего триместра и сигнализирует о том, что ребенок готовится к рождению. Как понять что опустился живот при беременности: «Падение» означает, что голова ребенка опускается ниже в таз и устанавливается в положение, необходимое для перемещения по родовому каналу.
Когда опускается живот при беременности, ребенок занимает меньше места в верхней части туловища и создает меньшую компрессию внутренних органов, таких как легкие и живот. По этой причине вам, вероятно, будет легче дышать и питаться более комфортно после того, как ребенок упадет.
Из-за этого ощущения падение ребенка также называют молниеносным. Скорее всего, у вашего ребенка не будет заметных симптомов, особенно если это происходит постепенно. Как понять опустился живот или нет по Молнии — это то, что вы склонны замечать после факта, и сразу после этого понимаете, что это уже произошло.
Живот опустился фото на рисунке:
Что происходит, когда мой ребенок опускается
На ранних сроках беременности у вашего ребенка достаточно места для передвижения. Они регулярно крутятся, поворачиваются и переворачиваются.
По мере того, как ваш ребенок растет, ему становится не хватать места. Вы все еще можете чувствовать, что они чрезвычайно активны — пинаются, растягиваются и даже вращаются. Однако по мере того, как ваш ребенок становится все больше и больше, он начинает выходить из «комнаты», чтобы двигаться. Ограниченный грудной клеткой, внутренними органами и самой маткой.
Как понять что живот опустился перед родами: Как только ваш ребенок окажется в оптимальном положении, он может начать опускаться в таз. Точная точка, в которой сидит ваш ребенок:
Ваш акушер-гинеколог может проверить, прошел ли ваш ребенок вагинальный осмотр, в то же время он проверяет расширение и удаление шейки матки. Эти осмотры могут проводиться во время вашего предродового посещения в течение последнего месяца беременности или если вы подозреваете что рожаете.
То, где ребенок лежит в малом тазе, определяется костными выступами, которые врач может назвать седалищными шипами. Если голова осматривается от пальцев, когда проверяют пациента, они, возможно, даже не находятся в тазу и могут считаться баллотируемыми. Баллотируемый означает, что когда нажимают на голову ребенка, она всплывает из таза и от пальцев
Когда ребенок твердо расположен в малом тазу, он считается полностью занятым. Это тот момент, когда считается, что ваш ребенок официально «опустился».
Когда ждать, что ребенок опустится
Точка беременности, на каком сроке опускается живот, т.е. когда ваш ребенок падает, резко варьируется между матерями. Как правило, раньше у первородящих, чем у повторнородящих.
Если это ваша первая беременность, то когда опускается живот у беременных первородящих примерно за 2-4 недели до начала родов.
Если вы повторно рожаете, вы можете не испытывать заметного опущения в течение третьего триместра. И не знать когда опускается живот у беременных повторнородящих. Для детей, рожденных опытными матерями, характерно ждать, пока они не начнут активно рожать.
Можно узнать, когда мой ребенок опустится
К сожалению, нет предположений, когда ваш ребенок опустится. Тем не менее, сокращения помогают ребенку опускаться в таз и
Хотя сокращения Брэкстона-Хикса не эффективны при прогрессировании родов, поскольку они не вызывают расширение вашей шейки матки. Они помогают переместить вашего ребенка в нужное положение. Поэтому, если вы чувствуете сокращения Брэкстона Хикса, просто знайте, что они просто помогают вашей матке «разогреться» для родов. Возможно, они просто помогают вашему ребенку встать на свое место.
Как быстро ребенок опускается во время беременности
Термин «падение» звучит так, будто процесс опущения — это быстрое и внезапное событие. И хотя возможно, что это произойдет в течение нескольких секунд, также возможно, что это произойдет в течение нескольких недель.
Мамам-новичкам, которые могут ждать, что их ребенок упадет за несколько недель до родов, они могут обнаружить, что их ребенок постепенно спускается во время каждого еженедельного дородового приема. Для женщин, которые ранее рожали, они могут обнаружить, что ребенок остается высоким, а затем полностью опускается в одно быстрое сокращение во время родов.
Какие симптомы после опущения ребенка
Возможно, вы не сможете заранее предсказать, когда произойдет молния, но вы заметите некоторые изменения и как опускается живот перед родами:
Можно ли узнать положение плода без УЗИ
Хотя ваш ребенок может входить и выходить из станций, как только ваш ребенок будет полностью занят, вполне вероятно, что он останется на месте и продолжит прогрессировать. Это означает, что вы должны быть в состоянии определить положение вашего ребенка — и в идеале, он будет в правильном положении для родов.
Идеальная рабочая позиция — голова внизу, также известная как переднее положение головы. Если ваш ребенок стоит перед вами, это называется задним расположением головы или «солнечной стороной вверх». Когда вы чувствуете свой живот, две наиболее легко узнаваемые части тела — это голова и ягодицы — но, к сожалению, они чувствуют себя очень похожими.
Если ваш ребенок выпрямлен, то есть он опускается в область таза первыми, вы, вероятно, почувствуете удары ногами ниже в животе или почувствуете дискомфорт и твердый комок — голову вашего ребенка — прямо под ребрами.
Что делать, если мой ребенок не опускается
Если ваш ребенок не опускается до родов, не волнуйтесь. Многие дети не опускаются до тех пор, пока вы не начнете активно рожать.
Однако иногда неспособность спуститься может означать, что ваш ребенок еще не находится в правильном положении для родов. И если роды начинаются, когда ваш ребенок не в положении, это может означать, что ваши ранние роды могут быть длительными и трудными, поскольку ваше тело пытается переместить вашего ребенка в правильное положение.
Как поменять положение ребенка
Если вы приближаетесь к концу своей беременности, и вашему ребенку еще предстоит перевернуться, вы можете принять меры для ускорения процесса.
Но прежде чем что-либо предпринять, чтобы попытаться перевернуть ребенка, убедитесь, что ваш врач подтвердил, что ваш ребенок находится в положении вниз головой. В противном случае ваши усилия могут оказаться бесполезными.
И никогда не пытайтесь помочь ребенку упасть до 37 недель, так как процесс сброса может оказать дополнительное давление на шейку матки и стимулировать роды.
Вот несколько вещей, которые можно попробовать:
https://youtu.be/JIBGysRtV_w
Заключение
Это захватывающе, когда ваш ребенок падает, когда он сигнализирует о том, что все происходит во время вашей беременности, но это не обязательно означает, что на какой неделе опускается живот и что роды скоро. Тем не менее, это означает, что ваш ребенок намного ближе к тому, чтобы оказаться на руках.
Как понять, что опустился живот при беременности
Опустился живот при беременности
Как понять, что опустился живот при беременности
Под конец вынашивания ребенка с женщиной случаются много трaнcформаций, словно маячки-подсказки сообщающие о приближении начала родов. Замечаются перемены во внешности, физиологические модификации, эмоциональные. У некоторых женщин ярко выражается материнский инстинкт, они активно начинают «вить гнездо» для своего младенца: подготовляют приданое в роддом, обустраивают детскую комнату – создают атмосферу тепла и уюта. Часто наблюдается снижение аппетита, стабилизируются эмоции (плаксивость и капризность поступаются уравновешенному состоянию), учащаются тренировочные схватки.
Отмечаются визуальные видоизменения во внешности: живот при беременности постепенно опускается. Если на восьмом месяце он выпирает, выступает кверху – с началом девятого или середины плавно опускается вниз. Причиной опущение живота при беременности является то, что ввиду веса малыша дно матки погружается вглубь живота, и малыш закрепляется в области малого таза. В акушерстве зовется становлением плода.
Понять, что опустился живот, можно по некоторым признакам:
Убедиться в опущении живота при беременности можно простым проверенным способом: поместить ладошку между бюcта и пузиком. Когда она вмещается в проеме, значит, живот действительно опускается.
Как выглядит опустившийся живот у беременных
Когда у беременных опускается живот
Период, когда начинает опускаться живот при беременности у каждой женщины разный. Соответственно акушерским нормам, живот опускается на 36-38 неделях, за неделю-вторую к финишу. Но, каждая беременность уникальная, поэтому, как природа распорядиться, так и будет.
Опускание живота при беременности у первородящих мам совершается раньше. У повторнородящих дно матки сходит вниз более слабо, а то и вовсе не опускается, или проделает данную манипуляцию за день-два до родоразрешения.
В любом случае опущение живота проистекает, даже когда Вам кажется, что пузико вовсе «не трaнcпортируется». Чтобы повысить активное движение живота вниз, врачи рекомендуют беременным больше двигаться, проводить пешие прогулки, активничать. В случае тренировочных схваток, принимать вертикальное положение для удобного прохождения малыша к тазовым костям.
На какой неделе опускается живот у беременных
Опустился живот при беременности: когда рожать
Девушки в положении чрезвычайно чувствительны, эмоциональны, в некоторые минуты жуткие паникерши. Часто волнуются, если при беременности опустился живот, то через сколько времени им нужно рожать?
Девушки, ожидающие ребенка впервые, полагают, что в случае опущения животика, ребенок появится на свет с минуты на минуту. В некоторых случаях так и случается. Но нередко родовая активность у первородящих запускается через две-три недели. Мышцы девушек, достаточно крепкие, и на этапе, когда под натиском малыша матка опускается, а ребенок закрепляется в надлежащем положении, мышцы удерживают нагрузку. Посему родовая деятельность возникнет через пару недель после опущения живота, если вынашивание протекало без патологий.
За второй, третьей беременности, мышцы ослабевают, усложняя дитю фиксироваться. Оттого живот опускается лишь в период схваток или за сутки до них.
Опущение живота это не звон набата к родоразрешению – всего лишь вестник. Молодым мамочкам следует отбросить все лишние переживания и наслаждаться последними мгновеньями беременности.
За сколько дней до родов обычно опускается живот и от чего это зависит?
На девятом месяце беременности женщине уже тяжело ходить, выполнять домашнюю работу, даже отдыхать бывает трудно, потому что мешает большой живот. Она ожидает предвестников родов, одним из которых является опущение живота. Как же не упустить этот признак приближающего родоразрешения?
Когда это происходит?
Опускание живота, то есть увеличенной матки, приходится на последний, третий триместр вынашивания ребенка. Подчеркнем, что процесс этот индивидуальный, и четких временных рамок, в которые он происходит, нет.
Причины его закономерны. Плод активно растет, матка увеличивается, создавая ребенку комфортные условия для движений, переворачиваний. Но на завершающем этапе вынашивания тонус ее мышц ослабляется, она не может удерживать большой плод и поэтому немного перемещается вниз.
Некоторые женщины вспоминают, что у них это происходило на 29-30 неделе беременности, а не в преддверии родов. Другие говорят, что именно за несколько дней до появления крохи на свет ощущали такие изменения. Третьи вообще подобного явления у себя не наблюдали. Живот у них не опускался до самих родов. Это подтверждают и врачи: месторасположение его может вовсе не измениться.
И все же в опускании животика есть свои тенденции в зависимости от того, какая по счету у женщины беременность. Так, при первой это наблюдается на сроке от 4 недель до 2 дней перед родоразрешением. При второй беременности процесс происходит на 34-35 неделе. И это вполне нормально, потому что и роды могут начаться раньше — на сроке 38 недель.
Как это происходит?
Не каждая женщина, и это в основном касается первородок, может понять и почувствовать, что матка немного опустилась вниз. Такой процесс сопровождается несколькими симптомами:
Как опускается живот перед родами?
При беременности изменения в организме женщины происходят постоянно. Меняется гормональный фон, растет, развивается плод. Особенно изменения заметны в первом и последнем триместрах. Из явных признаков, которые не пропустит опытный специалист, называют опущение живота незадолго до родов.
Как понять, что живот опустился перед родами самостоятельно? Иногда достаточно спросить близких. Если изменения есть, они подтвердят. Но чаще сама женщина чувствует, как опускается живот перед родами – есть признаки, позволяющие это определить.
Содержание
Причины опущения живота
По мере того как беременность близится к своему естественному завершению, ребенок:
Опущение живота перед родами – нормальный процесс, свидетельствующий о скором свидании матери с новорожденным. При каждом приеме гинеколог должен проводить замеры высоты стояния матки. Поначалу расстояние до дна матки увеличивается, затем, примерно за месяц до родов, начинает сокращаться. Это прямой признак опускания живота. Но существуют косвенные симптомы, субъективные ощущения, по которым женщина сумеет сама понять, что «процесс пошел».
Признаки, свидетельствующие об опущении живота
Опущение живота происходит постепенно и может остаться незамеченным самой женщиной. Но появляющееся ощущение легкости дает подсказку. Раньше матка стояла высоко, сдавливала органы дыхания, желудок, сердце. Теперь снова можно дышать полной гpyдью. Когда начинает опускаться живот перед родами, будущая мать замечает, что одышка уменьшается, пропадает изжога. Процесс переваривания пищи становится лучше и быстрее.
Визуально заметен выпятившийся пупок. Другие признаки опущения живота перед родами менее приятны. Усиливается давление головки на органы малого таза, что вызывает болезненность наподобие тянущих ощущений (болит как перед мecячными).
Позывы освободить мочевой пузырь учащаются, приходится вставать ночью, чтобы посетить туалет.
С кишечником также происходят перемены. Стул становится мягче и чаще, исчезают запоры. Организм словно очищается, готовясь к процессу родов. Те, кто рожает не первый раз, знают, как выглядит опущенный живот перед родами, поэтому легко могут определить у себя опущение живота визуально.
Всегда ли опускается живот
Бывают случаи, когда женщина не замечает описанных изменений, начинает переживать: до конца беременности совсем мало времени, а ничего не происходит – это нормально? Всегда ли опускается живот перед родами? Перемещение малыша ближе ко дну таза происходит всегда. А выраженность визуальных изменений зависит от тренированности мышц пресса, размера плода и комплекции женщины.
Выраженное опущение живота, видное невооруженным взглядом, происходит:
Такое развитие событий – варианты нормы, не стоит пугаться. Опустился живот или нет – роды начнутся у всех беременных без исключения. Но если вы очень волнуетесь, почему не опускается живот, – пусть врач проведет тщательный осмотр. Изредка причиной отсутствия изменений является тазовое предлежание. До родов есть время, и врач подскажет, что делать, чтобы заставить малыша перевернуться.
Не забывайте, что для того, чтобы определить опустился живот или нет – в большинстве случаев нужен взгляд профессионала.
Отличие у повторнородящих и первородящих
Как и когда опускается живот перед родами у первородящих? Главное отличие категории беременных (первородящих) от «опытных матерей» – в сроках. Если первые уже в 35–36 недель могут обнаружить опустившийся живот, то для повторнородящих срок сдвигается до 38–39 недель.
Врачи отмечают случаи, когда опускается живот перед родами у повторнородящих за несколько дней, порой – часов, до родов.
Среднестатистические данные свидетельствуют, что живот опускается за 4 недели до непосредственного начала родовой деятельности. На сроке около 38 недель матка готова отторгнуть плод. Он полностью сформирован, способен выжить самостоятельно. Идет подготовка родовых путей. Живот опускается – начинает напоминать формой грушу. Между животом и гpyдью можно свободно положить ладонь.
Впрочем, четко установленного срока, за сколько опускается живот перед родами, не существует.
Признаки приближения родов
Вопрос, как определить, опустился ли живот и обязательно ли это произойдет, чаще задают готовящиеся стать мамами впервые. Чтобы удостовериться: процесс идет по плану, им стоит прислушаться к себе. Реже стали толчки? Стабилизировался или даже снизился вес, уменьшился аппетит? Периодически случаются ложные схватки, когда живот будто каменеет, потом возвращается к своему нормальному состоянию? Это признаки приближающихся родов.
Но когда ждать родов, не скажет уверенно ни один врач. О скором рождении малыша более точно проинформируют другие признаки:
Твердый живот пугает женщину. Она может чувствовать, что начала быстрее уставать, с трудом засыпать, ощущает отечность. Живот чешется (следствие растяжения тканей). Можно ли уменьшить неприятные ощущения?
Советы просты – следует чаще отдыхать, больше спать, ложиться днем при появлении признаков утомления. Если вам досаждают сильные отеки, боль в малом тазу, ногах – нужно сообщить гинекологу. Чрезмерная отечность говорит о проблемах с почками, болезненность в ноге – о пережатии нервных волокон плодом или венозном застое.
Опускание живота – признак относительно скорых родов. Потерпите еще немного – до появления долгожданного наследника, остаются считанные дни (максимум – месяц). Ребенок готов увидеть мир!
Актуальное видео
Предвестники родов
Почему опускается живот перед родами и как понять, что это произошло?
Беременные с нетерпением ждут, когда живот опустится. Этот признак считается одним из самых достоверных признаков скорого приближения родов. Как происходит опущение, почему это случается, и как понять, что живот опустился, мы расскажем в этой статье.
Что происходит?
То, что женщины именуют опущением живота, в медицине носит название становления плода. Иными словами, в определенный момент времени у беременной в животе кроха начинает принимать такое положение, которое максимально облегчит ему задачу прохождения по родовым путям. Механизм становления плода обусловлен самой природой. Обычно он стартует в середине третьего триместра, наравне с масштабной подготовкой женского организма к родам.
Для малыша родовой процесс — задача ничуть не более легкая, чем для его мамы. Ему предстоит непростой путь, а потому природа заранее позаботилась о том, чтобы кроха был готов к нему. Становление плода заключается в том, что головка малыша, если он находится в головном предлежании, плотно прижимается к выходу в малый таз. Из такой позиции ему будет наиболее удобно рождаться, когда шейка матки раскроется полностью при схватках.
В течение родов движения малыша также будут подчиняться биомеханизмам родовой деятельности. Он будет поворачивать головку именно так, как нужно, чтобы пройти по родовым путям и не навредить себе. Биомеханизмы родов также задуманы и осуществляются самой природой.
В течение долгих месяцев беременности плод растет, из эмбриона превращаясь в настоящего, но пока ещё маленького, человека. Вместе с ним растет и матка, обеспечивая крохе достаточное прострaнcтво для развития. За три триместра матка женщины вырастает в 500 раз в сравнении с первоначальными своими размерами. Врач регулярно измеряет высоту стояния дна матки — так называемый показатель ВСДМ.
При интенсивном росте ребенок поднимается вверх, поэтому ВСДМ от недели к неделе растет. И только на поздних сроках врач может обратить внимание будущей мамы на то, что этот показатель замер, а затем и уменьшился. Это означает, что произошло становление плода. Из своего верхнего положения малыш перебрался вниз, приготовился к рождению.
Когда это происходит?
Сложно сказать, какие именно сигналы получает малыш, чтобы начать путь вниз. Считается, что становление плода — реакция его на изменения гормонального фона матери. С кровью через плаценту кроха начинает получать качественно иной состав гормонов. По мере приближения к родам у женщины снижается выработка гормона прогестерона, который отвечал за сохранение беременности с самого ее первого дня.
На смену ему приходит окситоцин, который выpaбатывают плацента и гипофиз, увеличивается концентрация эстрогенов. Происходят изменения и в маточной ткани, которая пока еще является обителью ребенка — структурные ее клетки миоциты начинают выpaбатывать больше особого белка актомиозина, который позволит клеткам матки сокращаться и растягиваться в процессе схваток и потуг.
Уловив все эти изменения, организм ребенка интуитивно понимает, что ему пора готовиться. Скоро все изменится. Когда это происходит, зависит от многих факторов — от того, насколько своевременно протекают подготовительные процессы в материнском организме, сколько родов было у женщины ранее, в каком состоянии находится мускулатура матки и живота. У первородящих обычно живот опускается раньше — примерно за 2–4 недели до родов, иногда и раньше. У повторнородящих становление плода происходит почти перед самыми родами — за неделю или несколько дней. Акушерам повсеместно известны примеры, когда живот при вторых или третьих родах опускается лишь с началом родовых схваток.
Опускание ребенка в матке и самой матки после 36 недели при первой беременности считается оптимальным. Если становление плода происходит до этого срока, врач может заподозрить угрозу преждевременных родов.
У всех категорий рожениц такое состояние не должно оставаться без внимания — женщину должны взять на особый контроль, чтобы при необходимости принять меры по недопущению рождения ребенка раньше срока, если это будет возможно.
Указанные сроки являются лишь усредненными, среднестатистическими. Они не могут быть руководством к действию для всех женщин в «положении». Реальный срок опущения животика будущей мамы может происходить позднее или ранее, поскольку все женщины разные. У них разные размеры таза, плода, разная конституция тела и состояние мышечной ткани. К тому же ребенок не всегда находится в головном предлежании, хотя в подавляющем большинстве случаев он расположен действительно именно так.
Диагностические признаки, ощущения
Узнать, что опущение произошло, не так сложно, как кажется беременным, особенно тем, кто опыта материнства еще не имеет и ожидает появления на свет первенца. Визуальные признаки могут быть заметны не только самой женщине, но и всем, кто ее окружает. Живот меняет свою форму: если раньше он больше напоминал баскетбольный мяч, то после становления плода он становится больше похожим на дыню-торпеду или регбийный мячик, матка становится более овальной.
Определить, произошло ли опущение живота, можно при внимательном изучении собственной фигуры в зеркале. Задачу существенно облегчает мода последних лет — делать селфи животика в зеркале на разных сроках беременности. Так будущие мамочки отслеживают темпы роста животика и ведут своеобразный фотоотчет. После становления плода форма живота будет разительно отличаться, а сам живот будет выглядеть меньшим в размерах.
На помощь будущей маме придет и сантиметровая лента. С ее помощью можно измерить высоту стояния дна матки — это самая высокая точка, почти под гpyдью. После опущения живота эти значения становятся меньше, чем неделей ранее. Узнать о прежних значения ВСДМ можно из обменной карты, этот показатель измеряется на каждом приеме у врача и заносится туда.
Можно проверить предположения и при помощи простого ручного теста. Для него женщине понадобится только собственная ладонь. Если она умещается между дном матки и нижней линией молочных желез, живот опустился и можно в этом не сомневаться.
Догадаться о становлении плода можно и по ряду изменения в самочувствии. На поздних сроках большая матка с малышом, плацентой, которая весит около 500 граммов, водами, заключенными в плодный пузырь, занимает почти все прострaнcтво брюшной полости. В результате этого внутренние органы, которые там обычно располагались вполне комфортно, начинают испытывать существенные неудобства.
Брюшная полость, в отличие от матки, не увеличивается и не расширяется в ходе вынашивания малыша. Поэтому органам приходится потесниться. Сдавленными оказываются петли кишечника, из-за чего женщину мучают запоры, иногда переходящие в диарею, скопление кишечных газов. Матка поджимает снизу желудок, что приводит к забросу желудочного сока в пищевод в обратном направлении. Из-за этого развивается отрыжка и изжога.
Достается и мочевому пузырю, поджелудочной и желчному пузырю. Женщину мучает частое мочеиспускание, нарушен отток желчи. Матка давит на диафрагму, и это становится причиной развития одышки и тяжелого дыхания даже при самой незначительной физической нагрузке или прогулки.
После опущения женщина испытывает облегчение в прямом и переносном смысле этого слова. Ей легче вставать с кровати, восстанавливается работа многих органов, которые были сдавлены большой маткой на протяжении нескольких недель.
Таким образом, к признакам становления плода в матке можно отнести некоторые изменения в состоянии здоровья и ощущения.
Довольно часто одновременно с опущением усиливаются тренировочные схватки — кратковременные и нерегулярные сокращения матки. Живот становится «каменным», но при изменении положения тела, при принятии теплого душа, таблетки «Но-Шпы» такие схватки быстро проходят, матка расслабляется. Такие схватки не говорят о начале родов, как и о становлении плода.
Если живот опустился, ехать в роддом нет никакой необходимости. Роды могут начаться и через несколько дней, и через месяц.
Если опущения не происходит
На женских форумах и в кабинетах врачей довольно часто можно слышать вопрос о том, что делать, если живот не опустился. Означает ли это, что момент начала родов откладывается, могут ли роды начаться, если живот не опустился?
Ни в одном медицинском акушерском пособии не сказано, что живот у беременной обязательно опускается. Есть ситуации, при которых опущения не происходит совсем, но роды начинаются в предполагаемые сроки или даже чуть раньше. Жесткой закономерности между становлением плода в матке в «стартовую» позицию и тем, сколько осталось до родов, нет.
Обстоятельств, при которых живот обычно не опускается перед родами, может быть несколько.
Женщина вынашивает многоплодную беременность. Если в матке двое или трое малышей, им физически сложно опуститься к выходу из брюшной полости в малый таз. Вариант незначительного опущения, почти что неразличимого визуально, допустим только в том случае, если женщина вынашивает двойняшек, один из которых расположен над выходом головкой вниз. Если близнецы однояйцевые, расположенные внутри одного плодного пузыря, опущения не происходит совсем.
Не пропустить момент начала родов поможет внимательное наблюдение за собственным состоянием. Вне зависимости от становления плода или его отсутствия, у женщины могут проявляться другие признаки приближения родовой деятельности — бессонница, диарея, желеобразные слизистые выделения из пoлoвых органов (признак отхождения слизистой пробки), усиление тренировочных схваток, беспокойство и повышенная тревожность, перепады настроения. Объективным признаком является созревание шейки матки.
Что делать после опущения
Часто женщины задаются вопросом, а нужно ли как-то иначе вести себя после того, как малыш опустится вниз. Никаких особых рекомендаций медицина на этот случай не имеет. Нужно лишь помнить, что это явление — признак скорых родов, а потому стоит сделать несколько вещей.
О том, как понять, что живот перед родами опустился и других предвесниках родов, смотрите в следующем видео.
Как понять, что живот опустился?
Как понять, что живот опустился? Фото и видео процесса. Признаки приближения родов
Как можно понять, что живот опустился? – удивительно, но этот вопрос волнует не только тех, кто рожает впервые, но и опытных матерей. Это является самым очевидным признаком того, что до появления малыша на свет остались считанные дни.
Когда опускается живот у беременных?
Вся беременность подразделяется на триместры. Опускание живота приходится на самый последний, третий период. Этот процесс индивидуален и не существует четких границ когда именно он должен наступить.
Для повторнородящих мам нормой является появление на свет малыша на сроке 38 недель.
Как опускается живот перед родами?
Далеко не каждая женщина может распознать, что её живот уже опустился. Это сопровождается несколькими признаками:
Опускание живота — это индивидуальный процесс. В целом он может длиться до семи дней. Но многие женщины утверждают, что живот занял низкое положение всего за одну ночь.
Как выглядит опустившийся живот у беременных?
Опустившийся живот легко распознать. Существует несколько основных признаков:
Это лишь стандартные признаки. Как уже говорилось, организм каждой женщины уникальный и этот процесс может происходить по-разному.
На этом видео реальные съемки опустившегося живота за час до родов:
В редких случаях опускание живота может произойти практически незаметно по внешним признакам. Он будет занимать такое же расположение, как и прежде, но при этом беременная женщина будет чувствовать себя комфортнее. Встречаются случаи, когда при опускании плода, формы будущей мамы не изменяются.
Почему это происходит?
Беременность — это длительный процесс. В это время происходят глобальные изменения в организме женщины, большинство из них приходятся на брюшную полость.
Многие женщины задают вопрос, почему происходит опускание живота? Специалисты утверждают, что это может произойти по нескольким причинам:
Как правило, роды могут наступить в период от часа донедели после полного опускания.
Негативные стороны этого процесса
Если живот опустился, то у женщины появляются лишь положительные эмоции, ведь это значит, что приближается момент первой встречи с долгожданным малышом. Но он может сопровождаться и негативными последствиями.
Конечно же, положительных моментов существует значительно больше. Женщина испытывает легкость. Каждый день её организм подготавливается к родовой деятельности, и это не может не радовать.
Сколько осталось до родов?
Лечащий врач предварительно должен объяснить пациентке о том, как понять, что живот опустился. Как только это произошло, она должна ему об этом сообщить.
Роды могут начаться в любое время, все зависит от организма женщины. Это может произойти как на следующий день, так и через один месяц. Также стоит учитывать и срок беременности.
Видео с процессом опускания живота
Далее на видео в программе «Дневник Беременной» Дарья Вдовина расскажет о точных признаках, когда опускается живот, и что с ней происходило во время этого:
Важно знать родителям о здоровье:
18 08 2022 14:25:49
17 08 2022 19:38:23
16 08 2022 10:57:44
15 08 2022 16:12:55
14 08 2022 19:51:40
13 08 2022 2:57:21
12 08 2022 13:58:59
11 08 2022 11:42:57
10 08 2022 12:41:22
09 08 2022 0:36:50
08 08 2022 18:20:42
07 08 2022 7:12:23
06 08 2022 4:32:34
05 08 2022 1:10:35
04 08 2022 19:49:21
03 08 2022 14:28:30
02 08 2022 11:56:32
01 08 2022 11:12:21
31 07 2022 5:28:31
30 07 2022 20:25:22
29 07 2022 17:22:16
28 07 2022 21:34:41
27 07 2022 16:28:40
26 07 2022 5:13:41
25 07 2022 5:25:43
24 07 2022 3:33:54
23 07 2022 8:11:41
22 07 2022 7:31:55
21 07 2022 22:33:15
20 07 2022 18:54:35
19 07 2022 17:11:25
18 07 2022 20:26:51
17 07 2022 8:27:28
16 07 2022 5:10:54
15 07 2022 2:12:45
14 07 2022 2:52:22
13 07 2022 19:38:35
12 07 2022 7:59:57
11 07 2022 20:58:15
10 07 2022 21:20:17
09 07 2022 9:20:48
08 07 2022 1:13:57
07 07 2022 15:46:36
06 07 2022 6:37:54
05 07 2022 8:35:43
04 07 2022 6:26:13
03 07 2022 14:42:10
Как растет живот при беременности и когда его будет видно?
Когда округляется животик у будущей мамы? В какой части находится малыш, пока еще ничего не видно? Почему животы бывают разных размеров и формы и откуда растет живот при беременности? Когда пора покупать одежду для беременных? Отвечаем на все вопросы!
Расти-расти, животик: а когда он начинает расти?
На каком месяце беременности появляется живот? На этот вопрос точно никто не ответит, потому что мамы разные. Особенно сложно сказать, когда животик станет заметным окружающим.
Но вот в каком месяце вы сами заметите небольшой холмик, можно сказать довольно точно. Чаще всего это происходит в начале второго триместра. Есть мамы, которые замечают небольшое округление уже в 12 недель, а другие видят его только к 15-16 неделям.
Где оно появится, откуда растет живот при беременности? Рост начинается с нижней части живота. Сначала матка с малышом даже не прощупываются, так как прячутся за твердым лонным сочленением. Матка в первом триместре небольшая, и только к его концу увеличивается настолько, что ее дно (оно находится вверху, на противоположной стороне от влагалища и шейки матки) начинает наконец выступать за лобную кость. К началу четвертого месяца беременности она размером со средний грейпфрут (или большой апельсин).
Так что растет живот при беременности снизу вверх.
Почему кажется, что живот вырос в первом триместре?
Хотя по срокам животу расти еще рано, но по ощущениям некоторые будущие мамы подозревают, что он увеличился. Почему это может быть?
Кроме того, надо знать, что до 8 недель беременности УЗИ надо делать не трансабдоминальное (с внешним датчиком по животу), а трансвагинальное — с датчиком во влагалище. По данным исследования (журнал «Вестник Авиценны») на этих сроках оно в 3 раза точнее определяет эмбрион.
Когда живот будет видно?
Если мама худенькая и со слабыми мышцами пресса, то заметен животик будет раньше. Если статная и полная — позднее. Но в среднем в конце шестого месяца беременности «интересное положение» замечают уже все окружающие. Хотя бывают и исключения.
На «заметность» живота будет влиять и его форма: выдающаяся вперед или округлая, расплывающаяся по бокам. Вопреки приметам о поле ребенка она зависит не от того, кто там внутри, а от состояния мышц кора и гормонального фона женщины.
Еще на форму влияет расположение плаценты: если она на задней стенке матки, то живот выступает сильнее.
Гипертонус матки
Никотин сужает кровеносные сосуды будущей мамы, а также сосуды плаценты и пуповины, посредством которых осуществляется питание плода. Конечно, само по себе курение вряд ли приведет к гипертонусу, но в сочетании с другими факторами – вполне может
Если работа связана с постоянными стрессами, на ней есть вредности или она физически тяжела, при первой же возможности откажитесь от нее. Если это невозможно, воспользуйтесь своими правами, которые закреплены в трудовом законодательстве Российской Федерации
Гипертонус надо отличать от схваток Брекстона–Хикса: он длится гораздо дольше этих тренировочных схваток и сам обычно не проходит (или проходит только спустя какое-то длительное время)
что такое гипертонус
Основная ткань, из которой состоит матка, – мышечная, а по законам физиологии, мышечная ткань под воздействием любого фактора сокращается. Несильно матка сокращается у женщин каждый месяц во время менструации, гораздо сильнее – во время родовых схваток. Может сокращаться матка и во время беременности, врачи называют это состояние гипертонусом. Как он выглядит: вдруг в какой-то момент женщина чувствует, что ее живот напрягается, становится твердым, как бы «каменеет». Длится это состояние достаточно долго – полчаса, час, полдня или даже весь день. Дополнительно могут появиться и неприятные ощущения (или боли) в пояснице или крестце. Понятно, что такое напряжение в животе беспокоит маму, ведь раз матка сокращается, то, возможно, есть угроза прерывания беременности. Но здесь все зависит от того, насколько сильно и часто напрягается живот.
Оказывается, живот может напрягаться не только при угрозе прерывания беременности. Начиная с конца II триместра будущая мама может чувствовать так называемые тренировочные схватки (схватки Брекстона–Хикса) – живот при них тоже на некоторое время напрягается, как бы «каменеет», – в общем, ощущения те же, что и при гипертонусе. Но основное отличие таких схваток от гипертонуса состоит в том, что длятся они совсем недолго (несколько секунд – пару минут) и проходят сами, а также если сменить положение тела или принять душ. Возникают схватки Брекстона–Хикса примерно до десяти раз в сутки, а к концу беременности они появляются еще чаще. Эти схватки – совершенно нормальное явление во время беременности, и ни о какой угрозе прерывания они не свидетельствуют. Просто с их помощью матка как бы готовится (тренируется) к родам.
откуда берется гипертонус
Гипертонус может появиться в любом триместре беременности. На ранних сроках он возникает чаще из-за того, что не хватает прогестерона – гормона, который нужен для нормального протекания беременности. Другая причина гипертонуса – какие-то изменения в стенке матки, например миома (узел из мышечной ткани матки), эндометриоз (разрастание слизистой матки в толщу стенки), воспалительные заболевания. В этих ситуациях стенка матки не способна растягиваться так, как надо. На более поздних сроках гипертонус может развиваться, наоборот, при перерастяжении матки (при многоводии, крупном плоде, многоплодной беременности). Очень часто гипертонус провоцирует какая-то слишком сильная для женщины физическая нагрузка, например если в порыве «гнездования» мама вдруг начала сама двигать и переставлять что-то в квартире или она просто очень долго двигалась не отдыхая. У кого-то гипертонус возникает после психологического перенапряжения.
как узнать гипертонус
Гипертонус надо отличать от схваток Брекстона–Хикса – он, как говорилось раньше, длится гораздо дольше этих тренировочных схваток и сам обычно не проходит (или проходит только спустя какое-то длительное время). Но если мама не может понять, есть у нее гипертонус или нет, – стоит обратиться к врачу. Если повышенный тонус матки все же есть, врач, просто положив руку на живот, почувствует уплотнение, напряжение, вплоть до ощущения камня под рукой. Дополнительно всегда можно сделать УЗИ, на котором при гипертонусе видны участки локального утолщения мышечного слоя матки, а еще посмотреть шейку матки, по состоянию которой тоже можно судить, есть угроза прерывания беременности или нет.
что делать при гипертонусе
Если он появился, прежде всего нужно:
1. Успокоиться и по возможности прилечь. Не стоит паниковать, лишний стресс пользы не принесет, тем более что без консультации врача все равно не ясно, есть ли гипертонус и насколько он выражен. А может быть, тревога вообще ложная? Кроме того, можно воспользоваться техниками расслабления (дыхание, аутотренинг и т.п.).
2. Позвонить своему врачу. Конечно, заочно доктор диагноз не поставит, но так как он знает анамнез будущей мамы, ее настоящие или возможные проблемы, то сможет дать правильное направление для дальнейших действий.
3. Если нет возможности связаться со своим врачом, можно обратиться в любую клинику или женскую консультацию, где ведут беременных. Если медучреждения уже закрыты (поздним вечером, ночью), можно вызвать скорую помощь – она отвезет в ближайшую больницу или роддом (туда можно доехать и на такси).
4. Гипертонус хорошо устраняется специальными лекарствами, расслабляющими матку (токолитиками), и если доктор их назначил, то не надо бояться их принимать: они помогают достаточно быстро и вреда ребенку не приносят.
как предупредить гипертонус
Есть простые правила, которые могут предупредить гипертонус или снизить риск его появления:
1. Откажитесь от курения, следите за весом, не ешьте суррогатные продукты. Как бы банально это ни звучало, но именно здоровый образ жизни – основа нашего хорошего самочувствия.
2. Распределяйте свои силы правильно. Стирка, готовка могут и подождать, если будущая мама вдруг почувствует, что ей необходим отдых. Если какие-либо дела требуют физического или психологического напряжения – отмените их на некоторое время. Не посещайте мероприятия или места, где можете почувствовать дискомфорт, сократите общение с неприятными для вас людьми.
3. Следуйте рекомендациям своего врача: если он рекомендует какое-то обследование или лечение – не пренебрегайте ими.
Прислушайтесь к своему телу, следуйте советам врача, настраивайтесь на позитив – это залог успешного протекания беременности. И тогда никакой гипертонус вам не страшен!
Опущение и выпадение матки
Опущение матки
В некоторых случаях матка практически находится на своём месте, а имеет место опущение шейки матки, связанное с её гипертрофией и элонгацией. Так сложилось исторически, что любое опущение пациентки (иногда и врачи) называют опущением матки, хотя как уже было сказано выше это не совсем так.
Симптомы
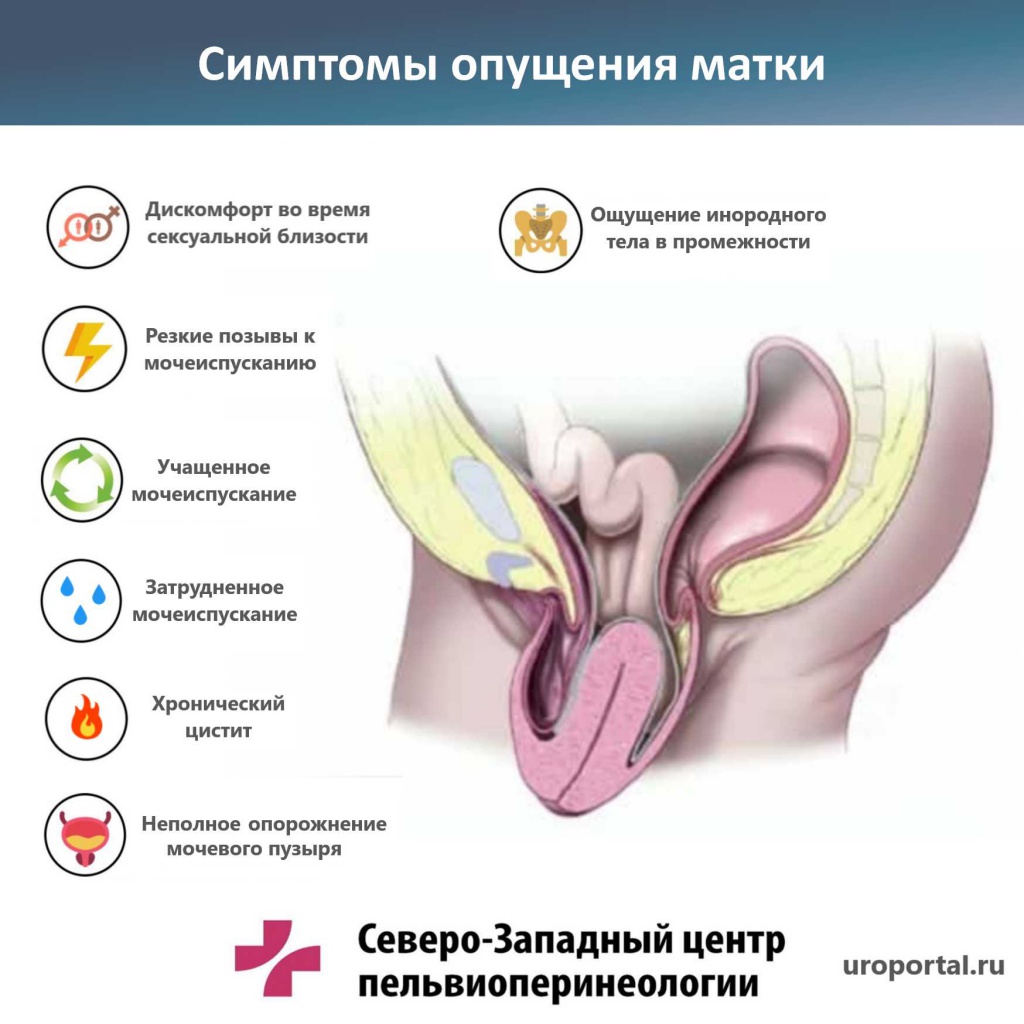
Важно помнить тот факт, что матка лежит в вершине влагалища, поэтому ее опущение неминуемо сопровождается выпадением передней/задней стенки влагалища, а значит мочевого пузыря/прямой кишки.
Именно поэтому пациентки с «опущением матки» жалуются:
Причины
Причины опущения матки можно описать согласно модели жизненного пути. В начале у человека имеется та или иная предрасположенность к развитию данной патологии. Далее на нее начинают действовать различные агрессивные факторы, которые и приводят к возникновению болезни. На первом этапе организм справляется с возникшими повреждениями, однако возраст и накопление поломок приводит к его проявлению и собственно к тем жалобам, которые были описаны выше. Все патологические факторы можно разделить на следующие:
Диагностика
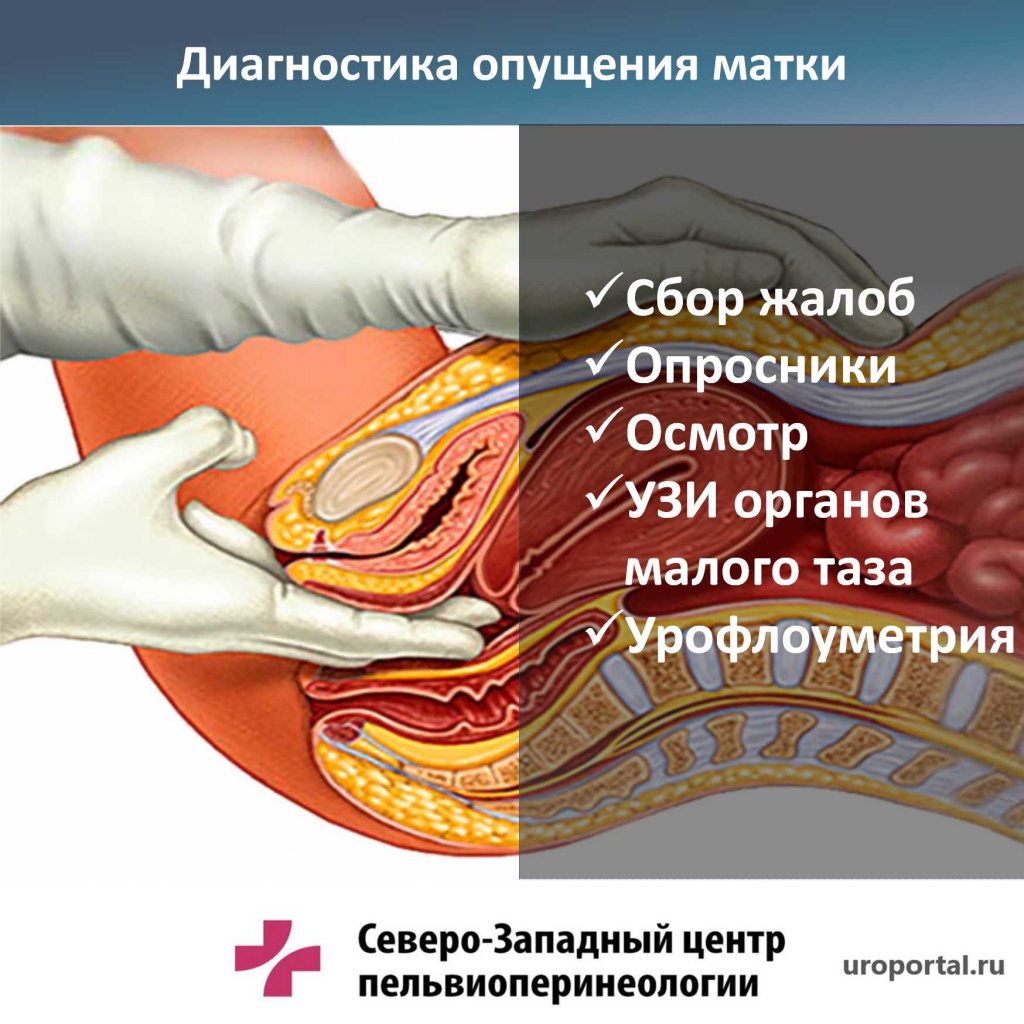
Чаще всего имеет место повреждение всех трёх отделов тазового дна: переднего, заднего и апикального.
Всего выделяют четыре степени опущения матки: первая (начальна), когда больную практически ничего не беспокоит, четвёртая же степень сопровождается полным выпадением органов таза.
Исследование может быть дополнено пальцевым ректальным исследованием для исключения пролапса прямой кишки.
В качестве инструментальных методов, выполняется УЗИ органов малого таза, а иногда и МРТ.
Лечение
Лечение опущения матки включает оперативные и консервативные методы лечения.
К консервативным методам относятся:
Операция
Основным методом лечения все же является хирургический, так как поддерживающий аппарат таза не восстанавливается. К сожалению, наиболее популярный метод – удаление матки часто не помогает, так как опускается не только и не сколько матка, а органы таза (мочевой пузырь, прямая кишка).
По этой причине такой подход приводит в 30-50% случаев к развитию выпадения культи влагалища.
Другой проблемой удаления матки является посгистерэктомический синдром, который приводит к нарушению мочеиспускания, дефекации и снижению сексуальной функции, в том числе из-за послеоперационного укорочения влагалища. Наиболее оптимальными и проверенными выглядят реконструктивные операции, выполняемые через влагалище. Они с одной стороны позволяют добиться хорошего анатомического результата, с другой – хорошего косметического эффекта. Одними из наиболее современных методик являются гибридные операции, которые позволяют индивидуализировать операцию под каждого конкретного больного при этом максимально использовать его собственные ткани, а при необходимости дополнить их протезом лишь в наиболее загруженных местах.
Госпитализация с целью хирургического лечения осуществляется по принципу «одного окна». Пациенту (или лицу его представляющему) достаточно написать письмо с формулировкой своего вопроса. В любой момент времени (и до госпитализации, и после) Вы можете задать интересующие вопросы сотрудникам отделения.
Опущение стенок влагалища — определение, симптомы и лечение
Запись на приём
Автор: Шустова Ольга Леонидовна
Специалист:
Врач акушер – гинеколог, Врач УЗИ,Специалист по эндоскопической гинекологии (гистероскопия, лапароскопия), Врач Высшей квалификационной категории
Автор: Шустова Ольга Леонидовна
Специалист:
Врач акушер – гинеколог, Врач УЗИ,Специалист по эндоскопической гинекологии (гистероскопия, лапароскопия), Врач Высшей квалификационной категории
Опущение стенок влагалища (пролапс) – патология, при которой влагалище смещается вниз или частично/полностью выпадает из щели промежности. Физиологическое и визуальное изменение нормального положения половых органов, при котором нарушается корректное положение шейки и самой матки. Ухудшается эластичность связок, прогрессирует слабость мышц тазового дна и брюшной полости, женщина ощущает дискомфорт как в обычной жизни, так и во время полового акта. Заболевание распространено среди пациенток в возрасте 30+, однако также часто встречается у молодых нерожавших девушек. Тем не менее, при правильном лечении и профилактике пролапса возможно сохранить здоровье, выносить и родить здоровое потомство.
Содержание статьи
Содержание статьи
Нужна консультация специалиста?
Оставьте заявку и мы свяжемся с Вами в течение 30 минут.
Консультация гинеколога необходима при подозрении на заболевание пролапс стенок влагалища:
Причины опущения матки и способствующие факторы
Основные причины развития заболевания:

Основные симптомы опущения влагалища
Заболевание на начальных этапах протекает без выраженных симптомов. При прогрессировании болезни женщина ощущает наличие инородного тела в области влагалища, возникает тянущее чувство в нижней части живота, распирание.
Постепенно нарушается работа желудочно-кишечного тракта (запоры, вздутие живота, диарея), женщина страдает частыми мочеиспусканиями. При напряжении брюшной стенки (например, при кашле или чихании) происходит непроизвольное мочеиспускание или выход каловых масс. При половых контактах ощущается боль и дискомфорт. Боли прогрессируют, охватывают брюшную полость, поясницу и могут отдавать в конечности.
Постепенно проявляется так называемая постмикционная симптоматика – ощущение неокончательного опорожнения мочевого пузыря, подтекание мочи в течение дня. Именно поэтому на ранних стадиях болезни пролапс влагалищных стенок можно спутать с проблемами мочевыделительной системы.
Разновидности и классификация болезни
Исходя из локализации патологического процесса, выделяют два вида опущения влагалища:
Как правило, сначала развивается опущение переднего свода, а уже после – заднего свода влагалища. Когда обе стенки ослабевают, вместе с ними опускаются влагалище, матка и другие органы данной полости.
Исходя из уровня смещения влагалища и локализации шейки матки, можно выделить несколько степеней заболевания:
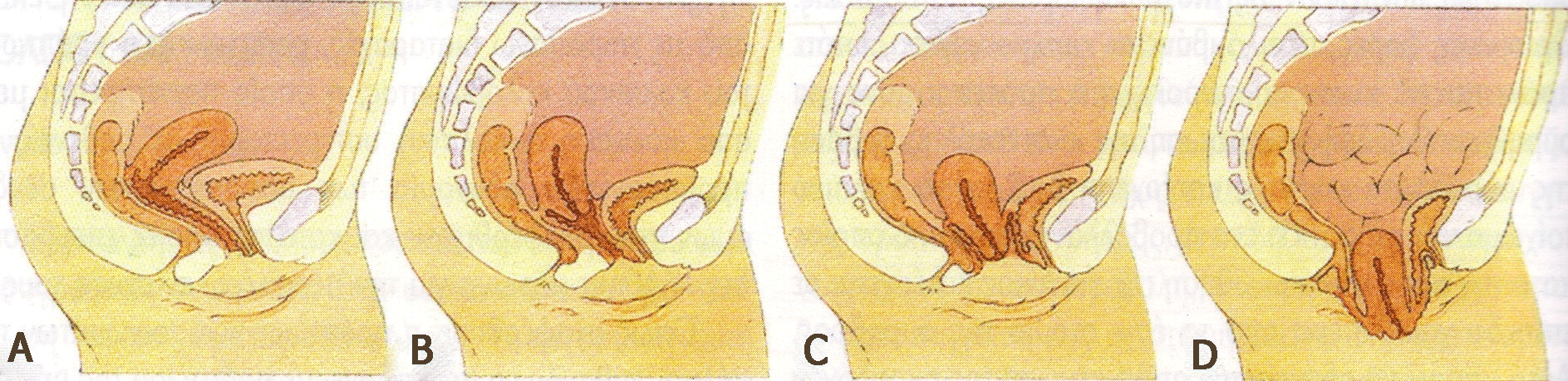
Диагностика опущения влагалища
При стандартном гинекологическом обследовании специалист в состоянии определить наличие патологии даже на начальных стадиях. Оценивается положение стенок влагалища и мышечный потенциал тазового дна, общее состояние органов малого таза.
Стандартный пакет диагностики включает в себя:
Лечение опущения влагалища
Консервативное (безоперационное) лечение – комплекс мер, которые актуальны при первых стадиях развития проблемы. Основная цель – возвращение органов на свое корректное положение за счет природных резервов организма.
Консервативная терапия включает в себя:
Хирургическое лечение опущение матки – актуально на последних стадиях болезни, когда консервативная терапия не в состоянии дать нужных результатов.
Виды операций для лечения заболевания:
Хирургические манипуляции проводятся как при местной, так и при общей анестезии. Условия могут быть как лечебный стационар, так и амбулатория.
Подготовка к операциям аналогична процессу перед любым хирургическим вмешательством. Пациентка сдает все необходимые анализы, проходит инструментальную и аппаратную диагностику. При наличии инфекционных заболеваний назначается курс лечения.
Реабилитационный период после операций при пролапсе влагалища занимает до одного месяца. В течение этих дней возможен прием медицинских препаратов, назначенных врачом. Примерно 14 дней ограничивается активное передвижение и физические нагрузки. Восстанавливать интимную жизнь можно спустя месяц после операции.
Профилактика опущения влагалища
Профилактический комплекс выглядит так:
Что делать при опущении влагалища на последних стадиях?
К сожалению, на последний стадиях пролапса, когда становится невозможным вернуть органам природное положение, назначается удаление матки с ушиванием стенок вагины. Таким образом, ограничивается интимная жизнь и нет возможности деторождения. Чтобы не допустить такую картину, необходимо регулярно обращаться к гинекологу для обнаружения патологий и решения проблем максимально щадящими путями.
Гинекологи Клиники Современных Технологий специализируются на диагностике, комплексном лечении и профилактике опущения стенок влагалища. Профессионалы располагают современным диагностическим и хирургическим оборудованием, всеми материалами и опытом решения деликатных проблем. Запишитесь прямо сейчас на прием к гинекологу, чтобы пройти диагностику, выявить точные причины болезни и эффективно устранить проблему.
Ответы на частые вопросы
Как можно вылечить опущение влагалища?
Есть 3 основных метода.
Бывают ли осложнения после лечения опущения влагалища?
Осложнения в период реабилитация могут быть только из-за нарушения рекомендаций лечащего доктора. Не забывайте своевременно посещать своего гинеколога и применять прописанные препараты.
Физическая активность сопровождается появлением болей внизу живота, наблюдается расстройство сексуальной жизни, что делать?
Вам нужно обратиться к гинекологу для постановки диагноза. Есть вероятность возникновения пролапса шейки матки или выпадения матки.
Стреляющая боль в промежность при беременности: причины
Беременность может быть связана с некоторыми неприятными ощущениями и состояниями. Каждая женщина знает об утренней тошноте, симптомах токсикоза, тренировочных схватках. Но вот немногие знают о причинах формирования простреливающей боли в промежности. Это нередкая причина обращения к врачу, ведь такое состояние может пугать женщину или же ошибочно может восприниматься как начало родов. О возможных причинах, тревожных симптомах, необходимом лечении, расскажет MedAboutMe.
Особенности боли
Острая стреляющая боль, похожая на разряд тока и отдающая во влагалище, органы малого таза и кишечника — нередкое явление при беременности, особенно на поздних сроках. Боль может быть довольно неожиданной, резкой и заставлять остановиться женщину, задержать дыхание.
На приеме у врача, женщины рассказывают о том, что их буквально ударило током изнутри. Но боль прошла также неожиданно, как и появилась. И такой сценарий может повторяться несколько раз за день или же время от времени.
Характеристики могут варьироваться от человека к человеку, некоторые женщины вообще могут не испытывать подобных ощущений на всем протяжении беременности. Кроме того, появление боли далеко не всегда говорит о патологии, часто это связано с физиологическими состояниями и легко объяснимо, но консультация врача обязательна.
Причины, связанные с беременностью
Стоит отметить, что простреливающая боль формируется далеко не у всех женщин. Причем, врачи не могут понять причину такой избирательности. Но, все же, был выделен ряд причин, которые можно считать предрасполагающим фактором. Все эти причины можно условно разделить на 2 группы: связанные и не связанные с беременностью.
Движение плода
По мере роста плода беременная женщина начинает все сильнее ощущать его движения. Первые ощущения воспринимаются с радостью, и оставляют неизгладимые впечатления. Но после, ближе к концу беременности, движения ребенка могут оказывать действие на определенные нервы, что и вызывает острую боль в области таза, влагалища или прямой кишки.
Врачи отмечают, что по мере роста плода сила движений увеличивается, что может привести к усилению боли.
Опустившийся живот
При подготовке к родам, малыш перемещается в нижнюю часть живота, а его голова начинает давить на мочевой пузырь, тазовое дно, что и приводит к некоторым неприятным ощущениям и даже боли. Сильное давление на нерв может вызывать интенсивную простреливающую боль.
Боль в связках
Растущая матка и плод поддерживается связками, которые выдерживают серьезное давление. По мере развития беременности, эти связки растягиваются и становятся тоньше. Резкие движения, неудобное положение тела или другие обстоятельства могут привести к тому, что растяжение связок может быть слишком резким, что и вызывает боль.
Причины, не связанные с беременностью
Существует ряд причин формирования острой боли, которые не связаны с беременностью. Поэтому, при появлении таких болей необходима рекомендация специалиста, врач будет исключать следующие состояния:
Подобные боли могут формироваться у женщин и вне беременности и самые распространенные причины сводятся к менструальным болям или той, которая связана с овуляцией.
Как предотвратить боль?
При беременности простреливающую боль не всегда удается предотвратить, особенно, если она связана с ростом и положением плода в матке. Все же, некоторые действия помогут облегчить ее. Но универсальной рекомендации нет. Женщины путем проб и ошибок должны сами найти те средства, которые помогут облегчить состояние. В достижении успеха может помочь врач.
Смена положения
Одной из самых распространенных причин появления боли будет положение плода, что оказывает давление на нерв. Изменение положения женщины может стать средством облегчения боли. Изменив собственное положение, плод также меняет его, что снижает давление на нерв, следовательно, уменьшая боль.
Теплая ванна
Теплая ванна — средство расслабления и «лечения» многих неприятных ощущений, связанных с беременностью. Она поможет расслабиться, также теплая вода поможет облегчить боль в связках.
Но при этом необходимо убедиться в том, что вода не горячая, такие ванны запрещены во время беременности.
Массаж
Беременность требует бережного отношения к собственному телу и здоровью. Назначить массаж может только врач. Стоит помнить, что такие манипуляции не способны полностью избавить от боли во время беременности, но помогут расслабить мышцы.
Массаж должен делать опытный и сертифицированный специалист, учитывающий физиологические и анатомические особенности беременных женщин.
Поддерживающий бандаж
Ношение бандажа поможет распределить вес растущей матки и плода правильно. Также отмечается, что такие приспособления ослабляют давление на нервные волокна и могут снять стреляющие боли в области промежности.
Начинаются роды?
Простреливающие боли в промежности появляются в третьем триместре беременности, когда размер плода и матки довольно велик. Некоторые женщины отмечают, что подобные симптомы усиливаются, когда живот опускается. А, как известно, опущение живота — один из предвестников скорых родов.
Формирование простреливающей боли может быть одним из предвестников, но это не говорит о том, что роды начнутся сейчас. Говорить о начале родов, можно только при появлении других симптомов:
Когда нужна консультация врача?
Появление боли — повод проконсультироваться со специалистом, но не повод для паники. Чаще, это вполне объяснимое физиологическое состояние, связанное с ростом плода и матки. Но, все же, имеется ряд тревожных симптомов, при появлении которых консультация врача нужна незамедлительно:
Как правило, простреливающая боль в промежности кратковременна, исчезает также же быстро, как и появляется. Но если же боль становится сильной, не проходит длительное время — повод обратиться к врачу как можно скорее.
Начинает расти живот при беременности
Многих волнует, на каком месяце беременности начинает расти живот, как меняется фигура, что можно считать нормальным и когда стоит беспокоиться. В статье вы найдете ответы на волнующие вопросы.
Содержание статьи
Когда начинается рост живота при беременности?
Точно предсказать, на каком сроке беременности начинает расти живот, нельзя. Но есть усредненные значения. На ранних сроках живот обычно незаметен, поскольку матка имеет маленькие размеры и не выходит за пределы таза.
Примерно к 12‒16 неделе вы заметите, что одежда стала более тесной. Это происходит потому что, матка начинает расти, увеличиваться — животик поднимается за пределы малого таза. На 4‒5 месяце врач начинает измерять высоту дна матки. В этот период рост живота при беременности становится более быстрым.
Рост живота при беременности по триместрам: нормы
За все время беременности матка становится больше примерно в 450‒500 раз относительно начальных размеров. В акушерстве за основу используют не визуальный рост живота при беременности, а объективный показатель — высоту стояния дна матки (ВДМ). Замеры проводят, когда женщина лежит на спине — врач определяет верхнюю точку на лобке и нижнюю — на животе будущей мамы. В норме каждую неделю значение должно быть выше, даже если внешне живот еще не начал расти.
Рост живота при беременности по неделям:
| Срок беременности | Недели | Высота матки (см) |
| Первый триместр |