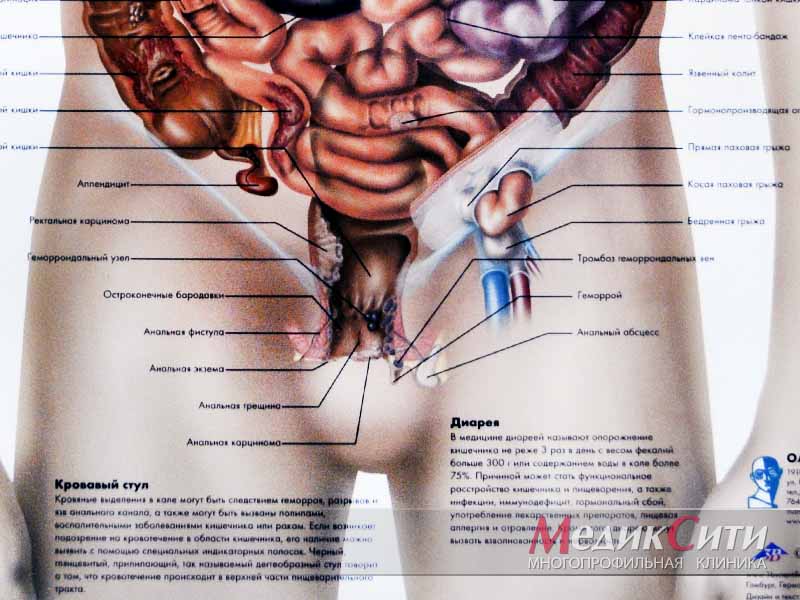
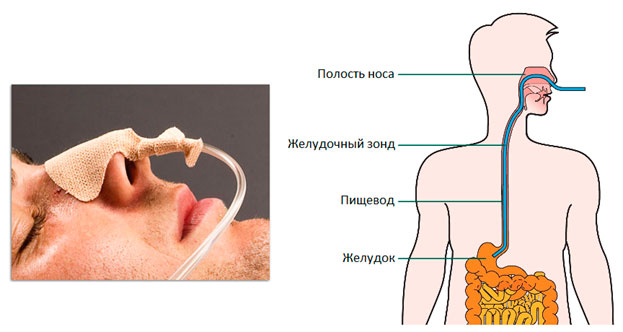
Газоотведение из толстой кишки алгоритм
Алгоритм лечения запора различного происхождения
Ю.О. Шульпекова, к.м.н.
ММА имени И.М. Сеченова
Сталкиваясь с такой распространенной проблемой как нарушение опорожнения кишечника у своих пациентов, врач должен весьма отчетливо представлять себе все многообразие причин, механизмов и проявлений запора. Далеко не всегда запор служит отражением замедленной пропульсивной активности толстой кишки. Причины и механизмы нарушения эвакуаторной функции кишечника могут быть совершенно различными.
Выделяют хронический и эпизодический (острый) запор. Это разделение имеет важное значение. Эпизодический запор носит характер преходящего и, как правило, развивается в ответ на изменения условий жизни, питания, при стрессовых воздействиях, хирургических вмешательствах, постельном режиме и т.д.
Сами пациенты воспринимают понятие «запор» несколько по другому, чем врачи, что при отсутствии активного расспроса может способствовать недостаточному распознаванию этого нарушения. Большинство из них подразумевает под запором необходимость чрезмерного натуживания (52%) или наличие твердого стула (44%). Другие подразумевают под запором редкий стул (32% пациентов), безуспешные позывы на дефекацию (32%), дискомфорт в животе (20%).
При синдроме раздраженного кишечника запор может быть обусловлен повышенной активностью сегментарных сокращений при нормальной пропульсии.
Запор с нормальной пропульсивной активностью чаще всего носит характер эпизодического и легко разрешается при нормализации питания, приема жидкости, физической активности пациента. Симптомами нарушения эвакуаторной активности служат редкий стул и изменение его консистенции (сухой стул, по типу «овечьего кала»).
Из-за низкого содержания воды в каловых массах могут наблюдаться вторичные затруднения процесса дефекации.
Запор с замедленным транзитом содержимого толстой кишки обусловлен первичным или вторичным угнетением пропульсивной активности (табл. 1).
При запоре с замедленным транзитом основным проявлением является редкий стул; консистенция кала может быть как плотной, так и кашицеобразной.
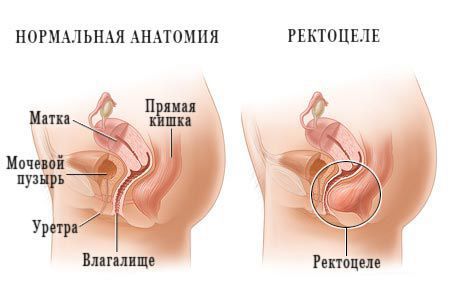
Запор по типу аноректальных расстройств (проктогенный) обусловлен анатомическими или функциональными изменениями в аноректальной зоне. В процессе дефекации на пути движущихся каловых масс возникает препятствие (обструкция) выхода.
Причины анатомического характера включают: пролапс или инвагинация слизистой прямой кишки, ректоцеле, растяжение ампулы вследствие постоянного подавления позывов на дефекацию (мегаректум), рак, стеноз анального канала.
Нарушение расслабления внутреннего анального сфинктера наблюдается вследствие поражения п. pudendus, обусловленного опущением тазового дна, либо в раннем послеродовом периоде.
Диссинергия тазового дна означает нарушение расслабления внутреннего анального сфинктера и лобковопрямокишечной мышцы в момент натуживания, что создает препятствие для продвижения каловых масс по анальному каналу.
Таблица 1. Основные виды запора, встречающиеся в практике, среди которых приходится проводить дифференциальную диагностику
Общий алгоритм проведения дифференциальной диагностики представлен на схеме 1.

Общий алгоритм подхода к пациентам с хроническим запором
Безусловно, лечение запора должно проводиться с учетом причин и механизма его развития, и это утверждение справедливо в отношении как лекарственных, так и нелекарственных методов.
Общий план подхода к лечению разных видов запора представлен на схеме 2.

Помимо чисто механического воздействия на кишечник, растительные волокна в процессе ферментации кишечными бактериями служат источником образования короткоцепочечных жирных кислот, стимулирующих перистальтическую активность.
В борьбе с запором важен также режим питания. Завтрак должен быть достаточно плотным и содержать продукты, богатые жирами (например, масло, яйца). Эта мера рассчитана на поддержание естественного гастроколитического рефлекса, который заключается в усилении перистальтики толстой кишки в утренние часы после вставания с постели и завтрака. Высокое содержание жиров в пище усиливает этот рефлекс.
Правильному поведению (понимание важности проблемы запора, избегание сдерживания естественных позывов на дефекацию) нужно уделить особое внимание. После приема завтрака следует так рассчитать время, чтобы не спешить на работу, а уделить 20-30 мин. для спокойного пребывания в туалете.
Кроме того, в лечении запора необходимо рекомендовать достаточную физическую активность, в особенности для мышц живота (ходьба по лестнице), массаж живота.

Объемные слабительные содержат в составе натуральные (волокна подорожника, сливы, яблок, кураги, гуаровая смола) или синтетические волокна (метилцеллюлоза, поликарбофил). Помимо простого увеличения объема каловых масс, пищевые волокна оказывают слабительное действие за счет повышенной выработки короткоцепочечных жирных кислот в кишечнике, а также благодаря содержанию в составе растительных препаратов растительных гликозидов, обладающих стимулирующим действием. В большинстве случаев назначение пищевых волокон является первым шагом в лечении запора. В идеале содержание растительных волокон в суточном рационе должно составлять 25 г. Давая совет пациенту, следует, однако, подчеркнуть, что увеличивать содержание клетчатки в суточном рационе нужно постепенно (в течение 1-2 недель), постоянно оценивая действенность и переносимость этой меры. Например, у больных с замедленной перистальтикой или обструкцией кишечника высокое содержимое клетчатки в пище в ряде случаев приводит к формированию каловых завалов. При «инертной толстой кишке» многим больным, напротив, целесообразно назначать диету с пониженным содержанием растительных волокон.
Формирование каловых завалов при «лечении» диетой, богатой клетчаткой, может наблюдаться и при аноректальных расстройствах, когда с «непривычным» увеличением объема кала усугубляется затруднение дефекации.
Осмотические слабительные на основе лактулозы и полиэтиленгликоля рассматривают как препараты второй линии для лечения запора любого типа. Обычно осмотические слабительные рекомендуют при неэффективности нелекарственных методов и пищевых волокон. Кроме того, они применяются для лечения эпизодического запора. Вопрос о том, как долго можно непрерывно принимать осмотически активные препараты, остается недостаточно изученным. FDA одобрила применение препаратов лактулозы и полиэтиленгликоля-3350 для кратковременного или эпизодического приема. При приеме лактулозы может развиваться дозозависимый побочный эффект вздутия живота.
Мягчительные средства представляют собой поверхностно-активные вещества, улучшающие проникновение воды между твердыми частицами кала. FDA одобрила применение препаратов докузата натрия и докузата кальция для лечения эпизодического запора. Однако данные небольших клинических исследований не показали различия эффективности докузата и плацебо и показали более высокую эффективность препаратов подорожника при сравнении с докузатом.
К мягчительным средствам относятся также вазелиновое масло, глицерин, растительные масла (миндальное, оливковое). Эти средства оказывают также легкое раздражающее действие, стимулирующее перистальтику.
«Терапевтическая ниша» мягчительных средств: эпизодический прием при копростазе у людей пожилого возраста, при ограничении подвижности, профилактика запора у пациентов, которые не могут напрягаться при дефекации (болезненные процессы в аноректальной области, послеродовый период). Побочные действия: местное раздражающее, снижение рефлекса на дефекацию при длительном приеме, подтекание кала, нарушение всасывания жирорастворимых витаминов.
Стимулирующие слабительные оказывают влияние на хеморецепторы слизистой оболочки кишечника, благодаря чему усиливается перистальтическая активность, дополнительно происходит подавление реабсорбции воды и электролитов эпителием. К стимулирующим слабительным относятся бисакодил, касторовое масло, препараты сенны. Длительность лечения стимулирующими слабительными не должна превышать 7-10 дней, так как они несут потенциальную опасность электролитных нарушений. Они применяются как при эпизодическом запоре, так и при нарастании хронического запора. Наиболее часто эти препараты назначают для профилактики запора при состояниях, когда натуживание запрещено или затруднено (послеродовый период, состояние после операций на промежности, анальные трещины, парапроктит, ослабленные больные), а также для подготовки к исследованиям кишечника.
Возможно одновременное назначение слабительных двух групп: стимулирующее и объемное слабительное или стимулирующее и осмотическое слабительное, с постепенным уменьшением дозы и отменой стимулирующее средства.
Препараты сенны по сию пору пользуются большой популярностью у населения, главным образом, благодаря своему растительному происхождению. Однако длительный прием сенны несет риск повреждения нервных клеток кишечника, развития псевдомеланоза
кишечника (рассматривающегося как предраковое состояние), а также интерстициального нефрита.
Наиболее современными и безопасными из стимулирующих слабительных следует признать препараты бисакодила и натрия пикосульфата. Эти средства можно принимать при запоре любого типа, как эпизодических, так и хронических.
При приеме внутрь бисакодил и пикосульфат подвергаются превращениям под действием ферментов кишечной микрофлоры, конечным продуктом является активный метаболит бифенол (рис. 2).

Таблетки Дульколакс представляют собой особую лекарственную форму бисакодила: они покрыты рН-чувствительной оболочкой. Высвобождение бисакодила происходит в начальном отделе толстой кишки, что позволяет избежать неблагоприятного раздражающего действия в тонкой кишке.
Согласно оценке FDA, бисакодил при употреблении в рекомендованных дозах не представляет никакого канцерогенного риска для людей и относится к безрецептурным препаратам I категории (безопасный и эффективный).
К вспомогательным средствам, эффективным в лечении запора у определенных контингентов больных, относятся желчегонные и препараты, содержащие желчные кислоты (в том числе ферменты), спазмолитики, частичный агонист 5-НТ4-рецепторов (тегасерод) и активатор ClC-2-хлорных каналов (любипростон (RU0211)).
Спазмолитические средства (гиосцина бутилбромид, мебеверин) эффективны в лечении запора при синдроме раздраженного кишечника. Назначение гиосцина бутилбромида (Бускопана) больных синдромом раздраженного кишечника, по данным плацебо-контролируемых исследований, сопровождается уменьшением болей в животе, связанных с дефекацией.
Школа ухода за тяжелобольными
Департамент охраны здоровья населения Кемеровской области
Государственное образовательное учреждение среднего профессионального образования
«Кемеровский областной медицинский колледж»
ГУЗ Кемеровский областной центр медицинской профилактики
Школа
ухода за
тяжелобольными
(методическое пособие для практикующих медсестер)
| Рассмотрено: | Одобрено и рекомендовано к изданию: |
| на заседании ЦМК ОСД ГОУ СПО «КОМК» Протокол № __2_______ от «_04_»__октября___2006г. Председатель ЦМК ОСД Максимова А.В. _____________ | на заседании НМС НМКЦ ГОУ СПО «КОМК» Протокол № _____1____ от «_03_»_октября______2006г. Председатель НМС НМКЦ ГОУ СПО «КОМК» Буш Е.Н. _________________ |
Рецензенты: Егорова Л.А. – зам. директора по научно-методической работе ГОУ СПО «КОМК»
Шагаева Л.И. – зам. гл. врача по работе с сестринским персоналом МУЗ «Больница №11»
Многие пациенты, нуждающиеся в уходе, основное время находятся дома.
В связи с этим основная нагрузка по осуществлению ухода за ними ложится не столько на медицинских и социальных работников, а на родных и близких пациента. В связи с этим особенно актуальным становится работа по обучению уходу, и данное пособие является хорошим подспорьем и обучающим и родственникам.
Данное пособие предназначено для медицинских работников, проводящих обучение родственников в Школах Здоровья по уходу за тяжелобольными.
Основной целью обучения родственников тяжелобольных пациентов в Школе здоровья является формирование у них необходимых знаний и навыков по уходу, способствующих эффективной реабилитации и повышению качества жизни тяжелобольных пациентов.
Основные задачи Школы Здоровья по уходу за тяжелобольными:
1. Обучение родственников выбору цели, составлению плана индивидуальных действий по уходу, реабилитации и контролю за их исполнением.
2. Формирование у родственников практических навыков по уходу за тяжелобольным.
3. Обучение родственников основным принципам реабилитации пациентов, перенесших инсульт, включая ЛФК.
4. Обучение родственников основным принципам снижения влияния стрессорных факторов в генезе состояния больного.
Структуру занятий рекомендуется строить по следующему принципу:
Активные формы обучения.
Перед проведением занятия рекомендуется подготовить предметы, которые могут понадобиться при его проведении.
Рекомендуемое содержание занятий:
Занятие 1. Организация ухода за тяжелобольным. Положение больного, двигательные режимы, приготовление постели, смена постельного и нательного белья. Гигиена тела, уход за волосами, глазами, ушами, полостью рта. Подача судна и мочеприемника.
Занятие 2. Питание и потребление жидкости. Профилактика пролежней. Постановка клизм. Профилактика стресса.
Занятие 3. Перемещение больного.
Занятие 4. Восстановление двигательной активности после инсульта.
ПРАКТИЧЕСКИЕ СОВЕТЫ
ПО ОРГАНИЗАЦИИ ПРОСТРАНСТВА ВОКРУГ ПАЦИЕНТА
Если пациент настолько тяжело болен, что не может выходить на улицу, надо позаботиться о том, чтобы комната, в которой он находится, была организована не только целесообразно, но и, прежде всего, удобно и уютно, в соответствии с его индивидуальностью (рис. 1).
Все должно быть ориентировано на то, чтобы больной чувствовал себя в своей комнате комфортно, чтобы все было хорошо знакомо и привычно.
Рис. 1. Расположение предметов в комнате
Целесообразно организованный быт больного отвечает следующим требованиям:
человек должен быть «в гуще событий», то есть иметь возможность следить за событиями, происходящими как в его доме, так и вокруг него, и в мире;
желательно, чтобы ванная комната, туалет и другие помещения находились, по возможности, близко;
комната должна быть светлой, но защищенной от прямых солнечных лучей (свет повышает настроение, улучшает самочувствие);
температура воздуха в помещении должна быть постоянной (около 21°С).
В комнате должны быть:
ночной столик около кровати (на котором можно было бы удобно разместить, очки, носовые платки, ручное зеркало, будильник, книгу и т. д.);
лампа для чтения;
шкаф (с постельным и нательным бельем, разовыми прокладками или подгузниками);
стол (на котором может стоять ваза с цветами или фруктами, куда можно поставить поднос со всеми принадлежностями для ухода, положить лекарства и т. д.);
поднос со всеми принадлежностями для ухода;
туалетный стул со стульчаком или судно/утка;
кровать для больного.
Оптимальным для больного является такое расположение кровати, когда он может смотреть на дверь, чтобы знать, кто входит, и в окно, из которого открывается хороший вид. При этом надо помнить, что кровать не должна стоять на сквозняке.
Комната, в которой находится больной, должна постоянно проветриваться. В зимнее время при проветривании комнаты, больного прикрывают одеялом, голову закрывают шарфом. Уборка помещения производится 2 раза в день влажным методом.
ПОЛОЖЕНИЕ БОЛЬНОГО И ДВИГАТЕЛЬНЫЕ РЕЖИМЫ
При многих заболеваниях отмечаются различные изменения положения больного. Активное положение – при удовлетворительном состоянии, или при состоянии средней тяжести, когда пациент легко и свободно может осуществлять те, или иные, произвольные движения. Пассивное положение – в случаях невозможности активных движений больных (при бессознательном состоянии, резкой слабости). Вынужденное положение – пациенты принимают для облегчения своего состояния, уменьшения болезненных ощущений. Например, во время приступа удушья, больные занимают положение, то есть сидячее положение со спущенными вниз ногами, вследствие чего уменьшается застой крови в сосудах легких и несколько ослабляется одышка. Положение больного не всегда совпадает с назначенным ему двигательным режимом. Например, больные в первые сутки инфаркта миокарда должны соблюдать строгий постельный режим даже в случае их активного положения.
Существует 4-е вида двигательной активности.
Строгий постельный режим – больному не разрешается вставать, садиться, активно двигаться в постели, поворачиваться. Все гигиенические мероприятия, физиологические отправления больной совершает в постели.
Постельный режим. Больному разрешается поворачиваться и садиться в постели, но не покидать ее. Кормление и мероприятия личной гигиены больной совершает в постели.
Полупостельный режим. Палатный (комнатный). Больному разрешается передвигаться в пределах комнаты, сидеть на стуле около кровати. Кормление происходит в комнате за столом. Мероприятия личной гигиены пациент может осуществлять самостоятельно или с помощником, но также в пределах комнаты.
Общий режим. Больной самостоятельно себя обслуживает, осуществляет мероприятия личной гигиены, свободно ходит по квартире. Ему могут быть разрешены прогулки на свежем воздухе.
УСТРОЙСТВО ФУНКЦИОНАЛЬНОЙ КРОВАТИ
В стационаре для обеспечения тяжелобольному удобного положения в постели, используется функциональная кровать (рис. 2), головной и ножной конец которой можно быстро перевести в нужное положение (поднять, опустить). С этой целью в кроватной сетке предусматривается несколько секций, положение которых меняется поворотом соответствующей ручки. Подъем или опускание головной части кровати нажатием специальной ручки может производить сам больной, не прикладывая для этого почти никаких усилий. Детские кровати, а также кровати для беспокойных больных оборудуются боковыми сетками или поручнями.
Рис. 2. Устройство функциональной кровати
В случае если специальной кровати нет, для того, чтобы ухаживающему было удобно, можно поднять уровень постели на 65-70 см с помощью дополнительных матрацев или с помощью деревянных подставок, максимальная высота которых – 30 см и которые имеют углубления для ножек кровати.
ПОМОЩЬ ПАЦИЕНТУ
В ОСУЩЕСТВЛЕНИИ ЛИЧНОЙ ГИГИЕНЫ
В связи с тем, что больной большую часть времени проводит в постели, важно, чтобы она была удобной и опрятной. Правильное приготовление постели и контроль за ее состоянием имеют большое значение в профилактике пролежней, особенно у тяжелобольных пациентов. Матрац должен быть достаточной длины и ширины, с ровной поверхностью, желательно обшит клеенкой. Постельное белье должно быть чистым. Простыня должна быть тщательно расправлена и не иметь рубцов и швов, края ее со всех сторон подвертывают под матрац или прикалывают изнутри к матрацу крепкими булавками (предпочтительнее простыни на резинке). Наволочки следует использовать без узлов и застежек на стороне, обращенной к больному.
Высота изголовья определяется желанием больного. Подушки должны быть средних размеров. Их должно быть не менее двух (класть подушки надо так, чтобы планка с пуговицами всегда была сбоку). В некоторых случаях (при тяжелой одышке) больным удобнее находиться на высоких подушках. В других (например, после операции до выхода из наркоза) – на низких, или вообще без них. При наличии одышки требуется обычно большое количество подушек, подложенных под голову и верхнюю половину тела. Чтобы больной не соскальзывал с этой «горки», пространство между ножным концом кровати и стопами можно заполнить, например, одеялом, создав упор для ног. Значительно обездвиженный человек, особенно если он испытывает боли, должен иметь в постели достаточное количество разных подушек. С их помощью можно удобно расположить руки, ноги. Если какая-то конечность отекает, устроить ее в возвышенном положении; подоткнуть подушки под спину, ягодицы, уменьшая давление на болезненные участки тела; в положении на боку положить подушечку между колен, приподнять с их помощью ногу и руку, расположенные сверху, до уровня тела, чтобы они не свешивались, создавая неудобства больному.
Одеяло должно быть легким, но теплым.
При выборе цвета постельного белья следует помнить, что кожа желтушного больного выглядит менее желтой на фоне розового и голубого тонов.
Прикроватный столик или тумбочка, выключатель торшера или бра должны быть расположены так, чтобы до них можно было легко дотянуться.
К ручке тумбочки можно привязать один пакет с рулоном туалетной бумаги или салфетками, другой для мусора, сделать перекладину для полотенца, поставить рядом с кроватью стул с судном.
Если человек читает книги или рисует, то раскладная конструкция типа мольберта, ножки которой, широко раздвигаясь, упираются в кровать, помогает заниматься любимым делом.
Если больной может вставать, коврик около кровати должен лежать очень плотно. Недопустимо вставание с постели и ходьба по дому в носках: можно легко поскользнуться Внимательно следите за тем, чтобы на основных маршрутах движения больного, особенно в ночное время, не было ковров и половиков, края которых могут заворачиваться.
Если врач не назначает постельный режим, то, ориентируясь на самочувствие больного и переносимость им физических нагрузок, надо поощрять его двигательную активность. Для этого следует предусмотреть наличие устойчивой мебели около кровати, на которую можно опираться, присаживаясь и вставая. Возможно использование при ходьбе палок и костылей. Очень удобны валкеры, называемые «ходунки» на колесиках или без них.
Вспомогательные средства при ходьбе
Когда человек использует вспомогательные средства для ходьбы, важно установить их на соответствующую высоту, а также объяснить правила их применения.
Не менее важно регулярно контролировать состояние резиновой прокладки на конце палки-трости. Она может быть покрыта грязью, отчего ребристая поверхность превращается в гладкую. Если поверхность прокладки стерлась, ее надо заменить новой, иначе палка может соскользнуть, и человек упадет. Можно взять резиновую прокладку с шипами, с нею хорошо ходить по улице, когда скользко (рис. 3).
Смена постельного белья
Смену постельного и нательного белья проводят не реже 1 раза в 10 дней, или по мере его загрязнения. Смену постельного и нательного белья нужно проводить так, чтобы, не создавать больному неудобств и стараться не причинять ему болезненных ощущений.
Перед тем как сменить постельное белье надо убрать подушку из-под головы больного.
При смене простыни больного осторожно отодвигают на край постели и поворачивают на бок, освободившуюся часть грязной простыни скатывают вдоль (как бинт) и на это место расстилают чистую простыню. После этого больного перекладывают на чистую простыню, скатывают оставшуюся часть грязной и полностью расправляют свежую простыню (рис. 4а).
В тех случаях, когда больному запрещено двигаться, необходимо осторожно приподнять верхнюю часть туловища человека и убрать подушку. Грязную простыню скатывают как бинт в поперечном направлении со стороны изголовья кровати до поясницы, положив на освободившуюся часть кровати чистую простыню и расстилают ее сверху вниз. Приподнимая таз, а затем ноги пациента, сдвигают грязную простыню, продолжая расправлять чистую. Грязную простыню убирают в непромокаемый мешок (рис. 4б).
Рис. 4. Смена постельного белья
а — первый способ, б — второй способ
Смена нательного белья
При смене рубашки у тяжелобольного (лучше, если на нем будет надета рубашка-распашонка) подводят руку под его спину, подтягивают за край рубашки до затылка, снимают ее через голову и освобождают рукава (рис. 5а). При повреждении одной из рук сначала снимают рубашку со здоровой.
Надевают рубашку, наоборот, начиная с больной руки, и пропускают ее затем через голову по направлению к крестцу больного (рис. 5б).
Рис. 5. Смена нательного белья у тяжелобольного.
Уход за волосами
Плохой уход за волосами с нерегулярным мытьем может приводить к их повышенной ломкости, выпадению, образованию на кожных покровах головы жирных или сухих отрубевидных чешуек (перхоти).
Жирные волосы рекомендуют мыть 1 раз в неделю, а сухие и нормальные – 1 раз в 10 – 14 дней,
Мытье головы у тяжелобольного проводят в постели (рис. 6). При этом тазик размещают у головного конца кровати, а голову больного несколько приподнимают и запрокидывают.
Рис. 6. Мытье головы тяжелобольного
в постели
После мытья волосы осторожно вытирают полотенцем, после чего тщательно и бережно расчесывают, начиная от корня, если волосы короткие, или же, наоборот, с концов при длинных волосах.
Уход за ногтями
Уход за ногтями нужно проводить очень бережно. В противном случае эта процедура может привести к травме кожи вокруг ногтевого ложа и последующему инфицированию. Не нужно стричь ногти до самого основания, иначе можно поранить кожу. Перед стрижкой ногтей поочередно на 5 минут опустить кисти рук и стопы в теплую воду. Необходимо быть особенно осторожным при стрижке ногтей пациентов, страдающих сахарным диабетом, гемиплегией и другими недугами, сопровождающимися снижением чувствительности кожи (рис. 7).
Рис. 7. Подстригание ногтей тяжелобольного на руках и ногах
Для тяжелобольного, ослабленного человека очень важен ежедневный туалет тела, приносящий ему ощущение чистоты и комфорта. Загрязнение кожных покровов секретом потовых и сальных желез, другими выделениями ведет к появлению сильного зуда, расчесов, вторичного инфицирования кожи, развитию грибковых заболеваний, возникновению в определенных областях (межпальцевых складках ног, межягодичных складках, подмышечных впадинах) опрелостей (мокнущих поверхностей), способствует в ряде случаев образованию пролежней.
При отсутствии противопоказаний гигиеническую ванну или душ принимают, не реже 1 раза в неделю. Кожные покровы больных, находящихся на постельном режиме обтирают ежедневно.
Для выполнения этой процедуры вам понадобятся: тазик с теплой водой, две махровые салфетки в качестве мочалок для «верха» и для «низа» (лучше, если они будут разного цвета), соответственно два полотенца, простыня или легкое одеяло, чтобы предохранять больного от простуды, любой питательный крем.
Чтобы избежать переохлаждения, следует мыть последовательно небольшие участки тела. Смочив в тазу и отжав махровую салфетку для «верха», протирают лицо и шею больного и сразу же сушат кожу полотенцем для «верха». Прополоскав и отжав салфетку, протирают, сушат и тут же укрывают одну руку, затем грудь, другую руку, живот, спину. Спину и область крестца легко массируют с питательным кремом. Сильные смещения кожи нежелательны. Все, что больной может помыть сам, пусть будет сделано им, если у него есть желание; помогающий только вкладывает в руку больного отжатую салфетку. Руки больного моют перед каждым приемом пищи. После протирания спины берется салфетка для «низа» и производится обтирание одной и потом другой ноги. Можно мыть ноги, как показано на рис. 8.
Когда вымыты ноги, следует сменить воду и перейти к туалету промежности.
Рис.8. Мытье ног тяжелобольного в постели
Подача судна и мочеприемника
Больные, находящиеся на постельном режиме, вынуждены совершать лежа физиологические отправления. В таких случаях больным подают подкладное судно (специальное приспособление для сбора испражнений) и мочеприемник (сосуд для сбора мочи) (рис. 9).
Чисто вымытое и продезинфицированное судно с небольшим количеством воды, добавленной для устранения запаха, подводят под ягодицы больного, предварительно попросив его согнуть ноги в коленях и помогая ему свободной рукой несколько приподнять таз. После освобождения судна от содержимого его тщательно моют горячей водой и дезинфицируют 3% раствором хлорамина или любого, применяемого в этих случаях дезинфектанта.
Для лежачего больного лучше использовать судно в виде «совочка», практически не имеющего одного борта; оно может использоваться больным самостоятельно.
Рис. 9. Подкладное судно и мочеприемник.
При подаче мочеприемника следует иметь в виду, что далеко не все больные могут свободно помочиться, лежа в постели. Поэтому мочеприемник должен быть обязательно теплым. После мочеиспускания мочеприемник опорожняют и хорошо промывают.
Кожные покровы половых органов и промежности необходимо обмывать ежедневно. У тяжелобольных с этой целью следует регулярно (женщин подмывать после каждого акта мочеиспускания и дефекации, а мужчин не реже 1 раза в день) проводить туалет наружных половых органов. Подмывание осуществляют с помощью кувшина, направляя струю теплой воды t° 35-36° или слабого раствора перманганата калия на промежность.
Подмывание женщин. Ватным тампоном при этом производят несколько движений в направлении от половых органов к заднему проходу (тампоны меняют после каждого движения сверху вниз). Другим ватным тампоном таким же образом осушают кожу промежности (рис. 10). При наличии у женщины выделений из влагалища применяют также спринцевание – орошение стенок влагалища с помощью кружки Эсмарха и специального влагалищного наконечника кипяченой водой, слабым раствором гидрокарбоната натрия, перманганата калия или изотоническим раствором хлорида натрия.
Рис. 10. Подмывание больной
Подмывание мужчин. Пациента поворачивают на бок, придерживая его за плечи и таз. Затем подкладывают клеенку под ягодицы пациента, судно и помогают ему повернуться на спину так, чтобы его промежность оказалась на судне. Далее – берут одной рукой половой член, бережно оттягивают крайнюю плоть, обнажив головку полового члена. Салфетку смачивают в теплой воде, отжимают ее и протирают головку полового члена. Затем протирают кожу полового члена и мошонки, и тщательно осушают их. Затем моют и осушают область анального отверстия.
Что нужно помнить, проводя процедуру купания
Если движения причиняют боль, надо дать больному обезболивающее приблизительно за час до процедуры.
Постараться обеспечить спокойную обстановку во время купания (закройте дверь и попросите никого не входить).
Во время проведения процедуры тело больного нужно укрыть легким одеялом или простыней во избежание простуды.
Если больному трудно вынести полный туалет, надо вымыть хотя бы лицо, кисти рук, спину, подмышечные впадины и половые органы.
Нежелательно пользоваться присыпкой (за исключением подмышечных впадин), так как присыпка скапливается в кожных складках.
Уход за ушами заключается в их регулярном мытье теплой водой. В ряде случаев возникает необходимость в очищении наружного слухового прохода от скопившихся в нем выделений, а также удалении образовавшейся там серной пробки, для этого приглашается врач или медицинская сестра.
Рис. 11. Закапывание больному
капель в наружный
слуховой проход.
Очистку наружного слухового прохода производят ватными палочками очень осторожно, чтобы не повредить поверхность наружного слухового прохода и барабанную перепонку.
Закапывание капель в ухо
Перед введением капель в ухо, подогревается лекарственный раствор до температуры тела на водяной бане (рис.11). Для выпрямления естественного изгиба наружного слухового прохода ушную раковину оттягивают левой рукой кзади и кверху, и закапывают несколько капель в ухо.
Необходимость в уходе за носовой полостью возникает при наличии выделений с образованием в ряде случаев корок на слизистой оболочке носовой полости. После предварительного размягчения глицерином или вазелиновым маслом корки удаляют ватной палочкой.
Первая помощь при носовом кровотечении заключается во введении в носовую полость кусочка ваты, смоченного перекисью водорода с последующим прижатием крыла носа, применении холода на область переносицы по 3-4 минуты с перерывами.
Кроме общегигиенических мероприятий, необходимо следить за своевременным выполнением лечебных процедур, приемом лекарств, а также вести постоянное наблюдение за состоянием больного.
Закапывание капель в нос
Если капли, введенные в нос, предназначены для воздействия на слизистую оболочку носа, поступаем следующим образом.
Просим пациента сесть (или приподнимаем его с помощью подушек), слегка запрокинув голову и склонив ее (при закапывании в левую ноздрю – влево, в правую – вправо). Приподняв кончик носа пациента, закапываем в нижний носовой ход 3-4 капли, не вводя пипетку глубоко в нос. Далее прижимаем пальцем крыло носа к перегородке и сделаем легкие круговые движения, не отнимая пальца. Так же закапываем капли во вторую ноздрю.
При закапывании масляных капель, укладываем пациента, приподнимаем кончик носа пациента и закапываем в каждый нижний носовой ход по 5-6 капель. Просим больного полежать несколько минут, спросим его о самочувствии и убедимся, что капли попали на заднюю стенку глотки (пациент должен почувствовать вкус капель).
Уход за глазами
Уход за глазами осуществляют ежедневно, а также при наличии выделений, склеивающих ресницы и веки, появляющихся обычно при воспалении слизистой оболочки век (конъюнктивитах). В таких случаях с помощью ватного тампона, смоченного антисептическим раствором (2% раствор борной кислоты, 0,02% раствор фурацилина или 1-2% раствор натрия гидрокарбоната) протирают ресницы и веки по направлению от наружного угла к внутреннему или сверху вниз. Протирают каждый глаз, используя по 4-5 тампонов. Остатки раствора промокают сухими тампонами.
При закапывании глазных капель или закладывании глазной мази нижнее веко оттягивают ватным тампоном, после чего пипеткой (с тупым концом!), не донося ее 2-3 см до века, выпускают 1-2 капли раствора (комнатной температуры!) на слизистую оболочку нижнего века (рис. 12).
Рис. 12. Закапывание больному
глазных капель.
Широким концом небольшой стеклянной палочки наносят глазную мазь на слизистую оболочку нижнего века, предварительно оттянув его книзу. Туда же можно выдавить мазь из тюбика и затем подвигать ее от внутреннего угла глаза к наружному так, чтобы мазь вышла на наружную спайку век. Затем удаляется вытекающая из-под сомкнутых век мазь.
Помните!
Перед любыми манипуляциями по уходу за глазами надо
очень тщательно вымыть руки!
Уход за полостью рта, зубами, зубными протезами
У ослабленных и лихорадящих пациентов на слизистой оболочке рта, на зубах появляется налет, который состоит из слизи, слущенных клеток эпителия, разлагающихся и загнивающих остатков пищи, бактерий. Это способствует возникновению в полости рта воспалительных и гнилостных процессов, сопровождающихся неприятным запахом. Связанный с этим дискомфорт приводит к снижению аппетита, уменьшению количества принимаемой жидкости, ухудшению общего самочувствия.
Образующиеся во рту бактерии разрушают зубы, способствуя развитию кариеса. Кроме того, образующийся налет вызывает воспаление десен, парадонтит, который способствует разрушению шейки зубов, их расшатыванию и выпадению.
Если пациент в сознании, но беспомощен, уход за полостью рта заключается в:
полоскании рта после каждого приема пищи; после каждого приступа рвоты;
чистке зубов (зубных протезов) вечером и утром (рис. 13,14);
очищении промежутков между зубами 1 раз в день (лучше вечером).
Рис. 13. Правила чистки зубов Рис. 14. Чистка зубных протезов
Для чистки зубов лучше использовать зубную пасту, содержащую фтор, укрепляющий эмаль зубов и препятствующий развитию кариеса. Зубная щетка должна быть мягкой, не травмирующей десну. Щетку следует менять по мере изнашивания, но не реже 1 раза в три месяца. Изношенная щетка не обеспечивает тщательного очищения зубов.
Нитью для очищения промежутков между зубами нужно пользоваться, не прилагая значительных усилий, поскольку это может привести к повреждению десен и кровоточивости (рис. 15).
Завершая уход за полостью рта, обязательно очистить щеткой язык, снимая с него налет, содержащий бактерии.
Рис. 15. Очищение промежутков
между зубами зубной
нитью
Если пациент без сознания, он не только не в состоянии чистить зубы, но и глотать слюну, открывать и закрывать рот. У таких пациентов уход за полостью рта нужно осуществлять каждые 2 ч., промывать полость рта 0,5 % раствором гидрокарбоната натрия, изотоническим раствором хлорида натрия, слабым раствором перманганата калия. Промывание чаще всего осуществляют с помощью шприца Жане или резинового баллончика. При этом чтобы жидкость не попала в дыхательные пути, больному придают полу сидячее положение с несколько наклоненной вперед головой или же поворачивают голову набок, если больной лежит. Для лучшего оттока жидкости шпателем несколько оттягивают угол рта. Если больной не против, то в целях профилактики стоматита после очистки рта на его слизистую несколько раз в день можно наносить оливковое масло.
Если у больного зубной протез, то после еды его следует снять и тщательно вымыть. Ротовая полость слегка протирается салфеткой, после чего больной может прополоскать рот водой. Неплотно прилегающие протезы (вследствие похудания, изменения формы челюсти) могут способствовать появлению во рту ранок и царапин. Если новые протезы заказать нельзя, то лучше обходиться без них, продолжая соблюдать правила гигиены ротовой полости. По мере необходимости смазывайте уголки губ питательным кремом.
При уходе за истощенными и ослабленными больными, а так же за пациентами, находящимися длительное время на постельном режиме, необходимо проводить комплексные мероприятия по профилактике пролежней.
Рис. 16. Места наиболее частого образования пролежней
Пролежни – это участки омертвения кожи с подкожной жировой клетчаткой и, возможно, более глубоко лежащими тканями, возникающие из-за длительного сдавливания, нарушения местного кровообращения (рис. 16).
Чаще всего пролежни образуются в области: ушной раковины, грудного отдела позвоночника (самого выступающего отдела), крестца, большого вертела бедренной кости, выступа малоберцовой кости, седалищного бугра, локтя, пяток.
Реже в области: затылка, сосцевидного отростка, акромиального отростка лопатки, ости лопатки, латерального мыщелка, пальцев стоп.
К развитию пролежней предрасполагают глубокие нарушения обменных процессов в организме (например, при сахарном диабете), тяжелые нарушения мозгового кровообращения, обширные травмы с повреждением головного мозга. Во многих случаях, однако, образованию пролежней способствует плохой уход за больным – небрежный уход за кожными покровами, несвоевременное перестилание постели, недостаточная активизация пациента и т. д.
В своем развитии пролежни проходят несколько стадий:
1 стадия: устойчивая гиперемия кожи, не проходящая после прекращения давления; целостность кожных покровов не нарушена.
2 стадия: стойкая гиперемия кожи; поверхностное (неглубокое) нарушение целостности кожных покровов (некроз) с распространением на подкожную клетчатку.
3 стадия: разрушение (некроз) кожных покровов вплоть до мышечного слоя с проникновением в мышцу; могут быть жидкие выделения из раны.
4 стадия: поражение (некроз) всех мягких тканей; наличие полости, в которой видны сухожилия и/или костные образования.
Нередко пролежни удается предупредить благодаря следующим мерам:
Постоянный контроль за состоянием постели тяжелобольного и его нательным бельем (своевременное устранение неровностей, грубых швов, разглаживание складок, стряхивание крошек).
Регулярная смена положения больного в постели (на правый, левый бок, на спину, полуоборот направо, полуоборот налево. В последних двух положениях тело фиксируется с помощью двух подушек, подложенных под спину и ягодицы) минимум 8-10 раз в сутки, в том числе в ночное время.
Поддержание чистоты кожи и ее умеренную влажность, немедленная смена мокрого или загрязненного белья.
Разглаживание складок на ночной сорочке и простыне. Если больной не возражает, можно его рубашку изменить на манер «распашонки», разрезав сзади посредине от подола до уровня лопаток. Если больной присаживается в постели, разрезы рубашки можно временно соединять завязками, пришитыми на уровне талии.
Рекомендовать воздушные ванны. Кроме того, более равномерно распределяют вес тела и уменьшают давление на кожу чистая овечья шкурка с крупными завитками, подложенная под пятки, локти, область крестца.
В профилактических целях использовать тканевые матрацы, наполненные, например, льняным семенем, а также специальные противопролежневые матрацы, состоящие из многих воздушных камер. Степень наполнения воздухом отдельных камер автоматически изменяется каждые три минуты, так что происходят постоянные подъем и опускание различных секций матраца, вследствие чего точки соприкосновения его с телом больного все время оказываются различными.
Подкладывать валики и подушки из поролона, прокладки, мешочки с крупой, уменьшающие давление под уязвимые участки тела.
Максимально расширить активность пациента, поощрять его стремление к изменению положения, поворачивать, сгибать руки, ноги.
Изменение положения тела осуществлять каждые два часа, в том числе в ночное время.
Перемещение пациента осуществлять бережно, исключая трение и сдвиг тканей, приподнимая его над постелью или используя подкладную простынь. В данном случае лучше всего при смене белья подкладывать целлофановый мешок, который облегчает скольжение по кровати, предупреждая тем самым трение кожных покровов.
Не допускать, чтобы в положении «На боку» пациент лежал непосредственно на большом вертеле бедра (выступающий костный отросток).
Осматривать кожу не реже одного раза в день, а участки риска – при каждом перемещении.
Не подвергать участки риска трению. Массаж всего тела, в том числе около участков риска, проводить после обильного нанесения увлажняющего крема на кожу. Для этого лучше всего использовать крем «Боро плюс» и «Дермисан».
Не допускать чрезмерного увлажнения или сухости кожи: при чрезмерном увлажнении – подсушивать, используя присыпки без талька («Джонсон и Джонсон»), при сухости – увлажнять кремом («Боро плюс», «Джонсон беби»).
Использовать непромокаемые пеленки и подгузники (памперсы), уменьшающие чрезмерную влажность.
Мытье кожи проводить без трения и кускового мыла, лучше использовать жидкое мыло. Тщательно высушивать кожу после мытья промокающими движениями. Для протирания использовать раствор водки и шампуня в равных количествах (рис. 17).
Надо отдавать себе отчет, что повреждение кожных покровов может возникнуть и при безупречном уходе, так как их возникновение может быть обусловлено целым комплексом неустранимых причин (возраст, степень упитанности, наличие сахарного диабета и др.).
Рис. 17. Обработка больного с пролежнями.
Советы народной медицины
по обработке поврежденной кожи
Совет 1. Кашицу из измельченного листа или корнеплода красной свеклы прикладывать на марлевой салфетке 2 раза в день на воспаленный участок кожи.
Совет 2. Свежей тертой мякотью помидоров смазывать воспаленную кожу 1—2 раза в день.
Совет 3. 200 г сливочного несоленого масла, 200 г растительного масла, 100 г свежей смолы ели, 100 г пчелиного воска положить в эмалированную посуду, нагреть на кипящей водяной бане, варить 2-3 часа, часто помешивая деревянной ложкой. В горячем виде перелить в стеклянную банку, закрыть крышкой. Хранить в темном прохладном месте. Втирать мазь в пролежни.
Совет 4. Смешать 40 капель янтарного масла и 5 капель персикового масла. Обрабатывать кожу в местах образования пролежней:
— при I стадии 1-2 раза в день (проходит через 1-2 дня);
— при II стадии 1-2 раза в день (эпидермис восстанавливается, гиперемия исчезает на 5-7 день);
— при III стадии – 2-3 раза в день (заживление кожных покровов на 10-12 день, кожа полностью восстанавливается на 18 день).
Клизмой называется введение через прямую кишку различных жидкостей с диагностической и лечебной целью.
С лечебной целью применяют очистительные, сифонные, масляные, гипертонические, лекарственные и питательные клизмы.
Противопоказаниями для постановки очистительных клизм служат острые воспалительные и эрозивно-язвенные поражения слизистой оболочки толстой кишки, некоторые острые хирургические заболевания органов брюшной полости (острый аппендицит, острый перитонит), кишечные кровотечения, первые дни после операций на органах брюшной полости, тяжелая сердечно-сосудистая недостаточность, злокачественные новообразования прямой кишки, трещины в области заднего прохода или выпадение прямой кишки.
Очистительную клизму ставят с помощью кружки Эсмарха (специальный резервуар объемом 1-2 л с отверстием), к которой прикрепляют резиновую трубку длиной около 1,5 м с резиновым, пластмассовым, эбонитовым наконечником. На конце трубки расположен кран, с помощью которого можно регулировать поступление воды из кружки. (При отсутствии крана – используют зажим).
Рис. 18. Постановка клизмы
Для очистительной клизмы взрослому человеку требуется обычно от 1 до 1,5 литров воды температурой 25-30°С. Для усиления очистительного действия клизмы, иногда добавляют 2-3 столовых ложки глицерина или растительного масла.
Если необходимо стимулировать сокращения толстой кишки (при атонических запорах), то можно применять воду 12-20°С. Если же необходимо расслабить гладкую мускулатуру кишечника (при спастических запорах), то используют воду Т 37-42°С.
В кружку Эсмарха наливают воду и, открыв кран, заполняют резиновую трубку, вытесняя воздух. Затем кран вновь закрывают и кружку подвешивают выше уровня кровати. Больной ложится на левый бок с согнутыми в коленях ногами, подтянув их к животу (в таком положении больного анальное отверстие находится более поверхностно, что облегчает введение наконечника). Если больного нельзя положить на левый бок, манипуляция проводится лежа на спине с согнутыми в коленях ногами (поза лягушки). Под больного подкладывают клеенку, край которой опускают в таз. Первым и вторым пальцами левой руки раздвигают ягодицы больного, а правой рукой – поступательно-вращательными движениями осторожно вводят наконечник в прямую кишку на глубину 10-12 см, предварительно смазанный вазелином (рис. 18). Вначале (первые 3-4 см) наконечник вводят по направлению к пупку больного, а затем поворачивают соответственно просвету прямой кишки и продолжают введение параллельно копчику. После этого открывают кран и вводят жидкость, поднимая кружку на высоту до 1м. Если вода не поступает, необходимо несколько выдвинуть наконечник и увеличить напор воды, подняв кружку выше. Напротив, при возникновении болей по ходу толстой кишки, напор воды уменьшают. После окончания введения жидкости больного просят воздержаться от дефекации в течение 5-10 минут. Затем, за счет стимуляции перистальтики толстой кишки происходит опорожнение ее нижних отделов от каловых масс.
При упорных запорах, особенно спастического происхождения, применяют масляные клизмы. Для этого используют 100-200 г подогретого до температуры 37-38°С любого растительного масла, которое вводят в прямую кишку с помощью резинового грушевидного баллончика. Масляные клизмы, способствующие расслаблению стенки кишки и последующему усилению перистальтики, ставят обычно вечером (после нее больной должен спокойно полежать в течение получаса), при этом послабляющий эффект наступает через 10-12 часов, обычно утром.
Для стимуляции опорожнения кишечника при атонических запорах, а также при массивных отеках используют гипертонические (солевые) клизмы. 50-100 мл 10% раствора хлорида натрия или 20-30% раствора сульфата магния, подогретого до температуры 37-38°С, вводят в прямую кишку с помощью газоотводной трубки, которую присоединяют к резиновому баллончику или шприцу Жане, после чего больного просят воздержаться от дефекации в течение 20-30 минут. Поскольку гипертонические клизмы благодаря своему осмотическому действию способствуют выходу воды из тканей в просвет прямой кишки, можно их применять в борьбе с отеками.
Противопоказана гипертоническая клизма при острых воспалительных и язвенных процессах в нижних отделах толстой кишки, трещинах в области анального отверстия.
Сифонные клизмы применяют с лечебной целью при различных отравлениях, интоксикации продуктами обмена веществ, при динамической и механической кишечной непроходимости (в последнем случае в качестве предоперационной подготовки), а также при неэффективности очистительных клизм. Применение сифонных клизм при кишечной непроходимости противопоказано при подозрении на тромбоз или эмболию сосудов брыжейки.
При постановке сифонной клизмы используют большую воронку емкостью 0,5-2 л, а также резиновую трубку длиной 1-1,5 м с диаметром не менее 1 см, соединенную с гибким резиновым наконечником длиной 20-30 см. Больной принимает то же положение, что и при постановке очистительной клизмы (на левом боку или на спине с несколько согнутыми в коленях ногами). Гибкий конец резинового наконечника, смазанный вазелином, вводят через прямую кишку на глубину 30-40 см. Действие сифонной клизмы основано на принципе сообщающихся сосудов. Присоединив воронку к наружному концу трубки, ее удерживают в несколько наклонном положении, на уровне таза пациента и заполняют жидкостью для промывания – чистой кипяченой водой, слабым раствором перманганата калия, 2% раствором гидрокарбоната натрия. Воронку поднимают вверх, примерно на 30 см выше уровня тела, после чего жидкость начинает поступать в кишечник. Как только жидкость в воронке дойдет до ее сужения, воронку быстро опускают ниже уровня тела больного, и она начинает заполняться поступающей обратно из кишечника жидкостью вместе с пузырьками газа и каловыми массами. Перевернув воронку и вылив содержимое, заполняют водой и процедуру промывания вновь повторяют до тех пор, пока из кишечника в воронку не будут поступать чистые промывные воды. Обычно на одну сифонную клизму требуется 10-12 л жидкости.
Применяют как для местного воздействия на слизистую оболочку нижнего отдела толстой кишки (облепиховое масло, настой ромашки и др.), так и для резорбтивного воздействия на организм (препараты наперстянки).
Для лекарственных клизм используют резиновый грушевидный баллончик или шприц Жане с длинным резиновым наконечником (газоотводной трубкой), который вводят в прямую кишку на глубину 10-12 см. перед их применением, как правило, ставят очистительную клизму.
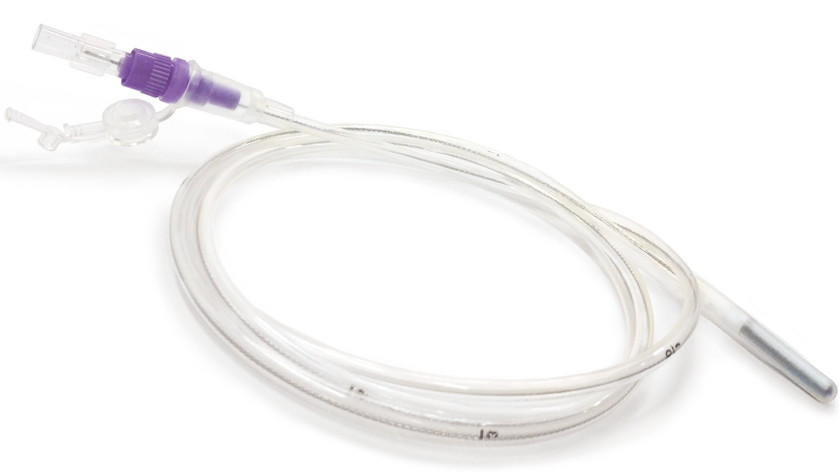
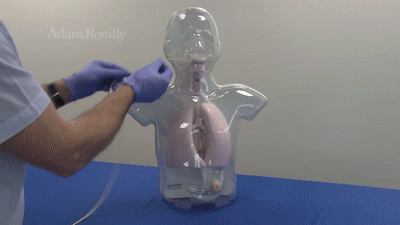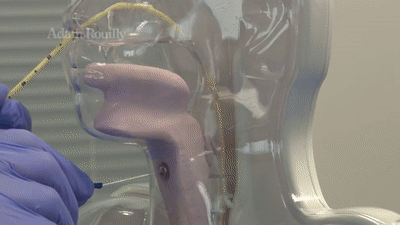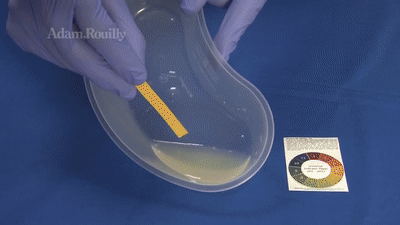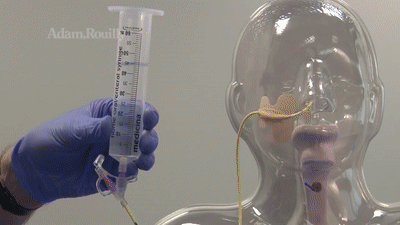
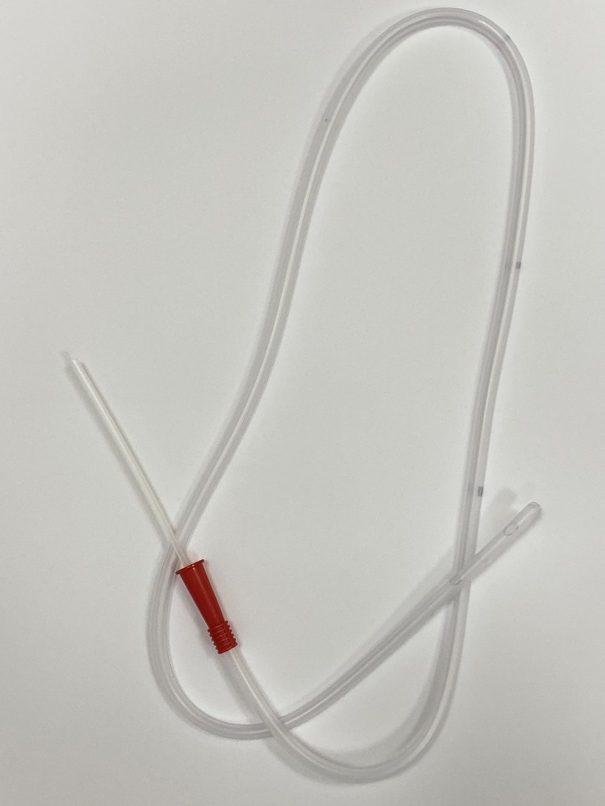
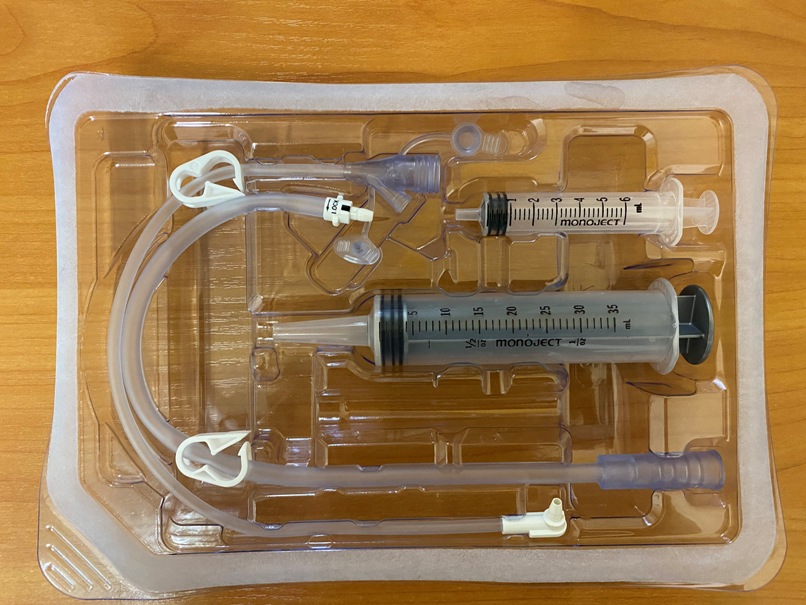
ПОСТАНОВКА ГАЗООТВОДНОЙ ТРУБКИ
Показанием к введению газоотводной трубки является скопление газов в кишечнике (метеоризм) и наличие спазмов наружного или внутреннего жомов ануса.
Газоотведение проводят толстостенной резиновой трубкой длинной 40 см и диаметром 8-10 мм. Один конец ее закруглен и имеет два боковых отверстия, другой слегка расширен.
Больному объясняют цель и порядок проведения манипуляции. На простынь стелют клеенку, сверху накрывают ее пеленкой, больного поворачивают на левый бок и просят подтянуть колени к животу. Если больного нельзя положить на левый бок, манипуляция проводится больному лежа на спине с согнутыми в коленях и раздвинутыми ногами. Газоотводную трубку смазывают вазелином. Левой рукой раздвигают ягодицы и осторожно вводят ее в задний проход на глубину 20-30 см. Наружный конец трубки опускают в подкладное судно, в которое налито немного воды (т.к. с газами может выделяться небольшое количество жидких каловых масс).
Необходимо следить за тем, чтобы трубка находилась в кишечнике больного не более 1 часа, во избежание образования пролежней. Через 1 час осторожно извлекают трубку и подмывают больного. Иногда введение газоотводной трубки может быть затруднено из-за скопления большого количества каловых масс, поэтому перед данной манипуляцией необходимо сделать очистительную клизму с глицерином или ромашкой.
Этот метод применяется, когда больной не способен двигаться самостоятельно. Прежде всего, объясните больному, что вы собираетесь делать. Лучше, если этот прием осуществляется двумя лицами, стоящими по обе стороны кровати, но если нет выбора, то можно одним.
Подъем больного в данном случае не обязателен. Поворачивание его осуществляется путем перекатывания или плавного перемещения больного по направлению от вас (есть опасность падения больного). Чаще всего удобнее перекатывать больного на спину и затем передвинуть на край кровати, чтобы в последствии, возвращаясь в первоначальное положение, он снова оказался посередине кровати. Чтобы подвинуть больного на край кровати, сначала слегка подвиньте его голову и плечи, затем ноги, а потом туловище. Для осуществления каждого из этих движений подложите руку под больного с той стороны кровати, к которой вы его подвигаете: стойте в положении «ноги врозь» (для равновесия) и передвигайте больного к краю кровати. Если больной тучный, могут понадобиться два человека для перемещения его туловища и бедер. В этом случае встаньте рядом друг с другом и поворачивайте больного при помощи натянутой простыни.
После того как, следуя инструкции, вы передвинули больного в положение «на спине» на край кровати, вы можете перевернуть его на правый бок на середину кровати. Для этого сначала подготовьте голову и плечи больного и убедитесь, что его рука свободна. Используя колено или плечи в качестве рычагов, перекатите туловище на себя (если вам приходится проводить этот прием в одиночку, будьте осторожны, следя за тем, чтобы, перекатив больного к краю кровати, не дать ему скатиться вниз). Затем подойдите с другой стороны, чтобы перекатить его на середину.
Всегда передвигайте больного только по направлению к себе, а не от себя!
Перемещение больного с кровати на стул,
со стула в туалет и обратно
Если возможно, расположите стул или сиденье для судна удобно и как можно ближе к кровати. Для того чтобы помочь больному сесть на край кровати со свободно свисающими ногами, необходимо вместе с помощником встать по обе стороны больного и, согнув в локте свою поддерживающую руку, положить ее на кровать позади ягодиц больного. Используйте запястный захват, чтобы поддерживать бедра ближе к ягодицам. Далее подставьте свои плечи под плечи больного, который при этом кладет свои руки вам на спины, и по команде поднимайте больного, разгибая свои колени и локти, пока не встанете прямо. Теперь больного можно нести, не забывая поддерживать его спину свободной рукой.
Чтобы опустить больного в кресло или стул, положите свою поддерживающую руку на подлокотник или сиденье стула и опустите его, сгибая свои колени и локоть. При этом убедитесь, что вы опускаете больного одновременно с помощником. Убедитесь также, что стул не наклоняется назад под давлением вашей помогающей руки (один из вас в целях безопасности может поддерживать спинку стула).
Перемещение больного одним человеком
Подъем при помощи раскачивания применяется для того, чтобы помочь больному встать со стула или кресла и переместить на другое место, при условии, что больной способен помогать и контролировать свои движения.
Прием раскачивания больного помогает уменьшить усилия для его подъема. Нет необходимости поднимать больного. Для выполнения приема встаньте лицом к больному и помогите ему передвинуться на край стула, осторожно раскачивайте его из стороны в сторону. Делайте раскачивания ритмично, перемещая вес своего тела и удерживая больного близко к себе. При этом движении больной одновременно с вами поочередно переставляет ноги вперед, делая маленькие шаги по полу, и таким образом передвигается на край стула.
Затем поставьте одну свою ногу сбоку больного, а другую – перед ним, зафиксировав его колени. Далее вы можете помочь больному встать или передвинуть больного со стула на кресло-каталку, расположенную под углом 90° к стулу.
При подъеме больного можно воспользоваться приемом подмышечного захвата или удержания за таз или талию (ремень).
Для перемещения больного на 90° или 180° можно использовать захват при поднятом локте. При этом вы можете хорошо контролировать движения больного.
Чтобы переместить больного с регулируемой по высоте кровати на стул, поставьте стул вплотную к кровати. Опустите кровать и переместите больного, как было описано выше.
Перемещение во время купания
Если лежачего больного нельзя выкупать в ванной без соответствующих вспомогательных средств или подъемных устройств, его надо мыть в кровати, в душевой кабине или под переносным душем.
Если больного все же купают в ванной, поднимать его из ванны вручную одному человеку следует только в экстренных случаях, если больному становится плохо и он теряет способность двигаться или при других чрезвычайных обстоятельствах. Процедура подъема из ванной требует особой осторожности. Из-за неудобной позы, которую вы принимаете, нагибаясь к больному, всегда есть вероятность, что вы можете поскользнуться, а это опасно как для вас, так и для больного.
Методика проведения процедуры подъема больного
из ванны двумя лицами
Если есть доступ к ванне с обеих сторон и больной в состоянии крепко ухватить ваше запястье, можно применить измененный захват через руку. Для подъема больного встаньте по обе стороны ванны и используйте захват через руки. Положите свою поддерживающую руку на край ванны. Если имеется сиденье для ванны, пользуйтесь им, чтобы провести подъем в два этапа. Если ванна расположена у стены, один из вас может встать в ванну в резиновой обуви (чтобы меньше скользить), а в это время другой будет поднимать ноги больного по команде помощника, находящегося в ванне. Поднимите больного достаточно высоко, чтобы посадить его на край ванны со свисающими ногами, затем пересадите на стул, пользуясь приемами, описанными выше.
Поддержание больного при ходьбе
Когда больной начинает ходить после периода постельного режима, ему может потребоваться ваша помощь.
Прежде всего, тщательно оцените возможности больного: что он может делать самостоятельно, а что с помощью одного или более лиц, а также при использовании вспомогательных средств – трости, костылей, опорной конструкции. Для оказания помощи больному встаньте близко к нему и примените захват большими пальцами рук. Для этого держите правую руку больного в своей руке. Рука больного при этом должна быть прямой и опираться ладонью на вашу ладонь при сомкнутых в замок больших пальцах. Если он чувствует себя неуверенно, то своей свободной рукой поддерживайте его за талию и подстраховывайте его колени своей ведущей ногой. В данном положении можно удержать больного от падения, прилагая минимальные усилия.
Помощь при падении больного
Когда вы поднимаете или поддерживаете больного, нельзя исключить ситуацию, в которой вы не сумеете его удержать. Если это случиться, то не теряйтесь и помните – безопаснее, если больной падает на пол медленно и мягко. Дайте ему соскользнуть вниз вдоль вашего тела, не напрягая себя. Такое падение может вами контролироваться. В первую очередь помогите ему лечь на бок или сесть, положив подушку и одеяло. Затем попытайтесь поднять больного, применяя захват через руку или поднимая его на кровать поэтапно, используя табуретку или стул. Если у вас нет уверенности в том, что вы с эти м справитесь, или если вы считаете, что больной нетранспортабелен, обратитесь за помощью.
Методика подъема больного для двух человек
Если нет опасности для больного, и он в состоянии помочь вам, один из вас применяет прием захвата через руку, а другой поднимает ноги. При этом вы оба сгибаете ноги в коленях и осторожно выпрямляетесь. На первом этапе подъема – с пола на невысокий стул – самое удобное встать на колени, если есть твердая опора для рук, не занятых подъемом. Больные, которые могут частично передвигаться, иногда в состоянии справиться с ситуацией при минимальной помощи: сначала перекатить на бок (может быть, с вашей помощью), затем опереться плечом на низкую табуретку, стул или кровать, чтобы встать на колени, и из этого положения сесть или лечь. Многое зависит от состояния человека и его способности помочь вам.
Если больного нельзя усаживать и нет подъемного устройства, носилок или других вспомогательных средств, приходится поднимать его с пола вручную. В этом случае в подъеме должны участвовать 3 человека. Подъем включает в себя наклон вперед и подъем больного перед коленями (поэтому он потенциально опасен для его участников). Поставьте самого физически сильного человека посередине. Если вам помогают неопытные люди, подскажите им, как правильно они должны действовать.
Подъем больного с использованием им ручной колодки
(согнутая в кулак кисть руки)
Этот прием может быть применен при подъеме больного в кровати одним человеком, если одна сторона тела больного здоровая и он может помочь вам и к этому нет противопоказаний.
Чтобы приподнять больного, встаньте с той стороны, на которой у него имеется поражение. Больной сгибает здоровую ногу в колене и кладет свою здоровую руку позади себя на ручную колодку, чтобы приподняться. Выполняя подъем попросите больного, опираясь рукой на колодку, отталкиваться пяткой здоровой ноги. Этим способом можно пользоваться также для того, чтобы усадить больного на невысокой кровати.
Немаловажное значение имеет правильно организованное питание и питьевой режим.
Питание должно соответствовать диете, назначенной врачом с учетом основного и сопутствующих заболеваний. Например, если у больного сахарный диабет или заболевание печени, то ему назначается соответственно противодиабетическая диета (с резким ограничением сладкой и жирной пищи) или печеночная диета. Питание тяжелого больного имеет свои особенности, поэтому необходимо соблюдать некоторые правила:
Больной может поперхнуться во время еды. Это часто бывает в первые дни болезни. Поэтому пища должна быть протертой, кормить больного необходимо с чайной или десертной ложки, поить из специального поильника (можно использовать маленький чайник). В первые дни больному дают соки, бульоны, чай, жидкие протертые супы, кисели, кефир, простоквашу. При улучшении состояния и нормализации глотания диета расширяется; в рацион вводятся свежие овощи, фрукты, яйца всмятку, картофельное пюре, паровые котлеты.
При гипертонической болезни рекомендуется вводить в рацион пищу, содержащую достаточное количество солей калия (курага, изюм, капуста, картофель, инжир) и магния (каши из гречневой и овсяной крупы).
Необходимо ограничить употребление поваренной соли, сладкой и жирной пищи, острых закусок, копченостей. Исключаются крепкий кофе, чай и, конечно, алкогольные напитки, которые в малых дозах дают больным несведущие родственники с целью повышения аппетита (алкоголь может вызвать ухудшение состояния, он также несовместим со многими лекарствами). Курение также должно быть исключено.
У лежачих больных часто возникают запоры. В их предупреждении большая роль принадлежит организации рационального питания. Пища должна содержать значительное количество веществ, способствующих ускорению прохождения пищи через кишечник и его опорожнению. К таким веществам относятся пищевые продукты, богатые клетчаткой и органическими кислотами (простокваша, кефир, черный хлеб, фруктовые и овощные соки, свежие овощи и фрукты, пюре из чернослива и кураги, мед), а также содержащие углекислый газ минеральные воды. Если не помогает диетотерапия, назначают дополнительно минеральные воды, обладающие послабляющим действием или слабительные препараты. При необходимости прибегают к очистительным клизмам.
Жидкости больной должен выпивать не менее 2 литров в день в виде кипяченой воды, некрепкого чая, соков, молока и кисломолочных напитков, бульона. Недостаток жидкости грозит организму обезвоживанием, а значит ухудшением состояния.
Следует обратить внимание не только на количество, но и качество потребляемой жидкости: калорийные напитки с высоким содержанием белка (молоко) – не только питье, но и еда. Соки-пюре и фруктовые нектары улучшают работу желудочно-кишечного тракта. Жидкость дают не только в виде напитков, но и как желе, пудинги, мороженое.
Во время еды лучше воздержаться от питья: жидкость создает иллюзию быстрого наполнения желудка.
Еда как источник энергии и «строительных материалов» необходима организму. Но, тем не менее, не принуждайте больного к еде, не напоминайте ему постоянно об ухудшении аппетита, если это имеет место. Еда через силу, из любви к вам, может вызвать тошноту.
Заботьтесь о комфортной, спокойной обстановке во время еды. По возможности старайтесь завтракать, обедать и ужинать вместе с больным. Попробуйте добавлять в пищу новые приправы, так как однообразная еда во время болезни может надоесть. Сухую пищу подавайте с соусом или подливкой.
Не проявляйте огорчения, если больной отказывается от заказанной им же еды, аппетит у тяжело больных может упорхнуть, как птичка. Ведь у них, помимо болезни, весьма небольшие энергетические затраты.
Тяжелый больной по мере ухудшения состояния всё меньше ест и пьет. Это обычно больше огорчает родственников, чем его самого, так как он уже не хочет или не в состоянии есть и пить.
Принуждать к еде и питью недопустимо!
Серьезная болезнь или последствия тяжелой травмы могут превратить нормального, здорового, активного человека в беспомощного, нуждающегося в постоянной заботе. Такое состояние существенно меняет образ жизни всех членов семьи и каждый должен в какой-то мере приспособиться к необычной обстановке. Чем больше больной человек зависим от других – не может самостоятельно одеться, обуться, помыться – тем труднее ему смириться с таким положением. Поэтому он нуждается не только в физической, но и в психологической помощи, в эмоциональной поддержке. Создание хорошего микроклимата в окружении больного – залог улучшения здоровья. Оптимистично настроенные люди выздоравливают значительно быстрее.
Как самому больному поддерживать в себе созидательный настрой? Запустить механизм саморегуляции организма, используя положительные эмоции.
Японский ученый профессор К. Ниши предлагает подключить свой организм к внутренним источникам исцеления. Для этого надо расслабиться и полностью сосредоточить свое внимание на задаче, которую предстоит решить. Если речь идет о боли, необходимо сконцентрировать свое внимание на том месте, где болит и попытаться расслабить больное место. Надо постараться «исследовать» эту боль – где находится, каких размеров, какая… Возможно, эффект от расслабления почувствуется не сразу, но при повторных попытках боль отступит и обязательно исчезнет. Внутреннее сосредоточение на боли благотворно влияет и на все органы, нормализуя все физиологические процессы в организме, освобождает человека от тревоги и беспокойства.
Американский профессор Н. Казинс разработал программу смехотерапии, включающую шутки, юмор, просмотр кинокомедий и запрет разговора о болезни. Обязательным условием является 10 минутный хохот по нескольку раз в день.
Важную роль играет прикосновение – чаще поглаживайте по голове тяжелобольного, будто он еще маленький.
У большинства тяжелых больных возникает состояние подавленности и нарушается сон, а для восстановления здоровья он должен быть крепким, спокойным и длительным. С целью достижения эффекта можно применять фитотерапию. Хорошим успокоительным средством, способствующим полноценному отдыху является сбор лекарственных растений в соотношении 1:2:2:1
Листья мяты перечной
Из свежих шишек хмеля можно сделать небольшую подушечку и использовать ее для улучшения сна.
Идеальным средством самопомощи считается ароматерапия. Можно слегка ароматизировать обычную подушку маслом мяты перечной, лаванды или иланг-иланга. А можно рядом с кроватью больного поставить аромакурительницу с этими эфирными маслами, что так же способствует улучшению сна. Рекомендуется смесь:
Масло лаванды 3 кап
Масло иланг-иланга 3 кап
Масло ромашки 2 кап
Не помешает перед сном и медовый напиток, к которому можно добавить щепотку корицы.
Если болезнь привела к ограничению подвижности, то у человека может наблюдаться нарушение работы кишечника, мочевыделительной системы, боли в спине. Здесь приходит на помощь рефлексотерапия, ежедневный рефлекторный массаж. Эффективны приемы на расслабление стопы, аромамассаж.
Случается, что после тяжелой травмы или болезни приходится заново обучать человека говорить, ходить, выполнять какие либо упражнения. С этой целью начните с разучивания веселых частушек – они не требуют большого умственного напряжения, легко запоминаются и поднимают настроение. Да и двигаться под ритмичную веселую музыку значительно легче.
Телевизор и радио не заменят лежачему больному живого общения: рассказывайте ему о событиях текущего дня, почитайте художественную литературу, если ему трудно сделать это самому.
Тяжелобольному человеку надо понять одну простую истину – для выздоровления очень важно не уходить в болезнь, не считать себя наказанным судьбой, не озлобляться и не замыкаться в себе. Плохое настроение, обиды, злость только усугубляют течение болезни и снижают сопротивляемость организма. Желающий долгой жизни человек не должен вредить людям, отвечать на обиду обидой, не должен завидовать более талантливым, ломать растения и расспрашивать о болезнях. Любому человеку, а больному особенно, надо как можно дольше вести полную и активную жизнь – не замыкаться в себе, развивать и по возможности реализовывать свои желания, поддерживать двигательную активность, придерживаться диеты. Отношение к своему заболеванию влияет на то, как больной сумеет с ним справиться. Каким бы ни было физическое состояние, тот кто ведет полноценную жизнь, чувствует себя значительно лучше, чем тот, кто считает себя инвалидом.
В то же время, частая смена настроения больного, его раздражительность, «давит» на тех, кто за ним ухаживает. В этой ситуации важно, чтобы никто в семье не устранялся от участия в уходе, сменяя друг друга. Благотворно сказывается на состоянии больного и тех, кто за ним ухаживает, врачующая сила преданной любви. Особенно это важно для детей, которые понимают, какую поддержку они могут оказать близкому человеку. Доброе отношение к заболевшему человеку, ограждение его от стрессов и лишних волнений является необходимым условием выздоровления.
Для этого следует:
— Перед сном медленно и детально осмыслить обстановку и выработать позитивное отношение к данной ситуации – если можно, изменить ее, если нет – принять как должное.
— Не позволять вести себя распущенно в присутствии тяжелобольного – ему вдвойне тяжело.
Нет сил справиться с раздражением? Следует бросить все на несколько минут и выйти из комнаты для того, чтобы:
— умыться холодной водой или принять прохладный душ;
— медленно выпить несколько глотков воды;
— Сделать несколько медленных глубоких вдохов и выдохов;
— посмотреть на себя в зеркало и волевым путем придать своему лицу уравновешенное состояние;
— зажечь свечку и несколько минут сосредоточенно посмотреть на пламя;
— потереть межбровные дуги медленными круговыми движениями;
— несколько раз сжать рукой область шеи;
— потереть с обеих сторон область угла челюсти.
Следует набраться терпения, сострадания и постараться не срывать негативные эмоции на тех, кто вам дорог. Следует беречь себя и тех, кто в настоящее время нуждается в вашем сочувствии и помощи.
ВОССТАНОВЛЕНИЕ ДВИГАТЕЛЬНОЙ АКТИВНОСТИ
ПОСЛЕ ИНСУЛЬТА
Почти все люди, перенесшие инсульт, в большей или меньшей степени страдают из-за нарушений двигательной активности. Некоторые группы мышц оказываются слишком напряженными, в других, наоборот, тонус, понижен. В результате у больного может сформироваться своеобразная порочная поза – согнутая, прижатая к телу рука, вытянутая нога или др. Нередко при попытке совершить какое-либо активное движение у больных возникают непроизвольные и совершенно бессмысленные содружественные движения (синкинезии).
Для того чтобы восстановить нормальную двигательную активность, реабилитацию больного нужно начинать как можно раньше. Восстановление движений происходит медленно, и решающую роль в этом процессе имеют занятия лечебной гимнастикой. От того, насколько регулярно и настойчиво больной (разумеется, при помощи родственников или других помощников) будет выполнять все рекомендованные упражнения, зависит успех. Без лечебной гимнастики восстановление движений вообще вряд ли можно считать возможным.
Любые самостоятельные попытки больного «как-нибудь поупражнять» больную ногу или руку могут привести к самым неприятным последствиям. Особенно это касается больных, перенесших инсульт, т.к. их главная проблема заключается в том, что они не могут управлять собственными движениями. Пытаясь самостоятельно выполнить какое-то движение, больной будет осуществлять его неправильно (из-за неспособности к произвольному контролю двигательной активности). Ошибочный «образец» достаточно прочно вскоре закрепится. И чтобы разрушить и перестроить эту патологическую двигательную схему, потребуются значительные усилия. Поэтому выполнять какие-либо упражнения, особенно человеку тяжелобольному следует под контролем инструктора ЛФК или помощника.
Поэтому первое правило реабилитации больных, перенесших инсульт: никакой самодеятельности, лишь точное следование всем рекомендациям специалистов!
Лечебная физкультура для больных, перенесших инсульт
Цели лечебной гимнастики:
• Повышение общего тонуса.
• Активизация трофических функций.
• Восстановление нарушенных двигательных функций.
Повышение общего тонуса.
При нарушении мозгового кровообращения тонус центральной нервной системы значительно снижается. Кроме того, организм человека, прикованного к постели, страдает от последствий гиподинамии. Общетонизирующие упражнения оказывают положительное воздействие на мышечную систему, активизируют деятельность нервной системы, улучшают общее состояние больного.
Количество и интенсивность упражнений зависят от состояния больного. Вначале нагрузка минимальная, затем постепенно увеличивается. Необходимо постоянно контролировать реакцию на нагрузку: подсчитывать пульс, измерять АД, наблюдать за самочувствием и субъективным состоянием больного.
Активизация трофических функций.
В комплекс лечебной гимнастики входят специальные упражнения, которые улучшают лимфо- и кровообращение. В организме лежачего больного эти процессы протекают не совсем так, как у человека здорового, ткани хуже снабжаются кислородом, продукты обмена в организме задерживаются дольше положенного.
Пассивные и активные движения, а также специальные дыхательные упражнения направлены на то, чтобы своевременно вернуть в рабочее состояние всю сложную систему обменных веществ в организме.
Восстановление нарушенных двигательных функций.
— Если обнаруживается, что после инсульта больной «забыл», как выполняются те или иные движения, необходимо уделять особое внимание их восстановлению.
— Больного нужно обучать навыкам мышечной релаксации. Он восстанавливает свою способность сознательно контролировать собственные движения, волевым усилием напрягать и расслаблять те или иные группы мышц.
— Прежде чем совершать любое движение больной должен мысленно представить себе его. Это значительно повышает эффективность лечения.
Лечебная физкультура больных должна включать:
Подбираются индивидуально в зависимости от возраста иобщего состояния больного.
На более поздних этапах разрешается перевод больного в положение сидя, стоя, ходьба. Активные движения здоровых конечностей выполняются с полной амплитудой во всех суставах, добавляют упражнения для мышц туловища. Затем выполняют и активные движения больными конечностями. Длительность и интенсивность упражнений постепенно нарастают.
Для того чтобы физическая нагрузка распределялась правильно, начинать занятия всегда нужно с движений здоровыми конечностями в мелких суставах, постепенно увеличивая амплитуду движений (например, начать со сгибания и разгибания пальцев рук, перейти к сгибанию и разгибанию рук в локтевом суставе, затем в плечевом).
Дыхательная система страдает от длительной неподвижности, в которой пребывает человек, перенесший инсульт. Очень часто дыхание становится поверхностным, из-за этого все органы и ткани хуже снабжаются кислородом. Длительная неподвижность больного может привести к возникновению застойных явлений в легких, вплоть до развития пневмонии. Регулярное выполнение дыхательных упражнений это жизненно необходимый компонент курса лечения.
Выполнение пассивных упражнений нужно начинать уже через 3-4дня после начала заболевания. Больной не может самостоятельносовершать активные движения пораженными конечностями, ими «распоряжаются» врач, медицинская сестра или родственник, обученный соответствующим приемам. Занятия должны проводиться ежедневно и многократно. Движения в каждом суставе больных конечностей нужно повторять по 10-15 раз за одно занятие. Все движения выполняются плавно, в медленном темпе. При выполнении комплекса нужно «прорабатывать» каждый сустав, сгибая и разгибая конечность во всех плоскостях.
Основные цели пассивных упражнений:
− активизация проводимости нервных путей;
− улучшение крово- и лимфообращения;
− активизация обмена веществ в тканях;
− снижение повышенного тонуса мышц;
− сохранение подвижности суставов;
− восстановление мышечно-суставной чувствительности;
− восстановление утраченных («забытых») активныхдвижений.
Активные движения выполняются больными сначала под контролем инструктора ЛФК или помощника, а затем самостоятельно.
ПРИМЕРНЫЙ КОМПЛЕКС УПРАЖНЕНИЙ
Пассивные упражнения для суставов верхних конечностей
Упражнения для плечевого сустава
2. И.П. то же, как и в упражнении 1, помощник выполняет от тела больного отведение руки в сторону, затем возвращает в И.П.
3. И.П. то же, помощник поворачивает больную руку кнаружи и кнутри.
4. И.П.то же, лежа на спине, помощник совершает круговые движения больной рукой.
Упражнения для локтевого сустава
1. Лежа на спине, рука выпрямлена и отведена от туловища на 15-20 градусов, предплечье развернуто так, чтобы тыльная часть ладони была обращена к верху. Пальцы и кисть разогнуты, большой палец отведен в сторону. Помощник сгибает и разгибает руку больного в локтевом суставе. Важно не допустить перерастяжения трехглавой мышцы плеча.
2. И.П. то же. Одной рукой помощник держит кисть больного, другой фиксирует нижнюю треть его плеча и поворачивает предплечье наружу и внутрь.
Упражнения для лучезапястного сустава
1. Лежа на спине, выпрямленная рука отведена в сторону, большой палец обращен кверху, кисть опирается на мизинец и 5 пястную кость. Одной рукой помощник держит выпрямленные пальцы больного, другой фиксирует нижнюю треть предплечья, сгибает и разгибает кисть. Следует избегать перерастяжения ослабленных мышц.
Упражнения для межфаланговых и пястно-фаланговых суставов
1. Лежа на спине, рука выпрямлена, предплечье находится в среднем положении, т.е. большой палец «смотрит» в потолок. Помощник сгибает и разгибает каждый палец по отдельности, а также 2-5 пальцы одновременно.
2. То же. Помощник раздвигает пальцы «веером» затем соединяет их.
Пассивные упражнения для суставов нижней конечности
Упражнения для тазобедренного и коленного сустава
1. Лежа на спине, нога полусогнута в коленном суставе. Одной рукой поддерживается нога больного в области подколенной ямки, другой – фиксирует стопу под углом 90°. Выполняется сгибание и разгибание больной ноги.
2. То же. Поворачивается согнутая нога больного кнутри и кнаружи.
4. Круговые движения больной ногой в тазобедренном суставе.
Упражнения для голеностопного сустава
1. Лежа на спине, нога согнута в коленном и тазобедренном суставах под углом около 120°, опора на стопу. Сгибается и разгибается больная нога в голеностопном суставе.
2. Отводится согнутая нога от тела, одновременно поворачиваетсяколено внутрь и возвращает ее.
Восстановление активных движений
Активные движения выполняются в медленном темпе, с постепенно нарастающей амплитудой, каждое изних нужно повторять по 4-6 раз.
Исходное положение: сидя на кровати с опорой на подушки.
1. Медленно повернуть голову направо, а затем налево.
2. Опираясь на ладони, переносить тяжесть тела справа налево.
3. Сжать пальцы в кулак, удерживать 4-5 секунд, расслабить.
4. Сгибать и разгибать стопы, удерживая в каждом положении по 4-5 секунд.
5. Согнуть руки, кисти привести к плечам, выполнять круговыедвижения 4-5 секунд. Расслабиться.
6. Одновременно и поочередно сгибать и разгибать ноги в коленных суставах. Разгибание удерживать 4-5 секунд. Расслабиться.
7. Напрячь и расслабить мышцы спины 10-15 раз.
8. Напрячь и расслабить мышцы ягодиц 10-15 раз.
10. Выполнить 20 круговых движений кистями и стопами.
Исходное положение: стоя у кровати с опорой на руки
3. Ходьба вокруг опоры в течение минуты приставным шагом.
4. Ходьба, высоко поднимая колено в течение минуты.
5. Полуприсесть и вернуться в исходное положение.
6. Выставить правую ногу, согнуть в коленном суставе и перенести на нее тяжесть тела. Вернуться в исходное положение. То же левой ногой.
7. Сжать и расслабить ягодичные мышцы.
8. Отвести назад плечи и лопатки, напрячь мышцы спины, затем расслабиться.
9. Правую ногу выставить вперед на носок, согнуть колено, вернутьв исходное положение. То же левой ногой.
1. Все о здоровом образе жизни. /Гл. ред. Ярошенко Н. / рус. издание подг. издательским домом Ридерз-Дайджест, 1998.
2. Ефремова К.Г., Ануфриев С.А., Фокина В.А. В помощь пожилому человеку. – СПб, 2001.
3. Журнал «Вместе против рака» №5-2005.
4. Краткая Медицинская Энциклопедия. – Изд. Второе. – М., 1989.
5. Мухина С.А., Тарновская И.И. Атлас по манипуляционной технике сестринского ухода. – М.: АНМИ, 1995.
6. Мухина С.А., Тарновская И.И. Теоретические основы сестринского дела в 2-х частях. – М.: Исток, 1996-1998.
7. Мухина С.А., Тарновская И.И. Практическое руководство к предмету «Основы сестринского дела». – М.: ИК Родник, 1998.
8. Отраслевой стандарт «Протокол ведения больных. Пролежни» ОСТ 91500.11.0001-2002. – М.: Издательский дом «Русский врач». – 2003.
9. Полная энциклопедия лечебной гимнастики. Под общ. ред. проф. Т.А. Евдокимовой / СПб.: Сова; М.: изд. Эксмо, – 2003.
10. Справочник медицинской сестры: Практические рекомендации по работе в поликлинике и стационаре http://salebook.lgg.ru/files/rv/000315501224.htm
11. Уход за ВИЧ-инфицированными больными СПИД на дому рекомендации для медицинских работников, обучающих родственников ВИЧ-инфицированных больных СПИД, основам общего ухода. – Минск, 1999.
ПОЯСНИТЕЛЬНАЯ ЗАПИСКА
ПРАКТИЧЕСКИЕ СОВЕТЫ
ПО ОРГАНИЗАЦИИ ПРОСТРАНСТВА ВОКРУГ ПАЦИЕНТА
ПОЛОЖЕНИЕ БОЛЬНОГО И ДВИГАТЕЛЬНЫЕ РЕЖИМЫ
УСТРОЙСТВО ФУНКЦИОНАЛЬНОЙ КРОВАТИ
ПОМОЩЬ ПАЦИЕНТУ В ОСУЩЕСТВЛЕНИИ ЛИЧНОЙ ГИГИЕНЫ
Приготовление постели
Вспомогательные средства при ходьбе
Смена постельного белья
Смена нательного белья
Уход за волосами
Уход за ногтями
Гигиена тела
Подача судна и мочеприемника
Подмывание больного
Что нужно помнить, проводя процедуру купания
Уход за ушами
Уход за носом
Уход за глазами
Уход за полостью рта, зубами, зубными протезами
ПРОФИЛАКТИКА ПРОЛЕЖНЕЙ
Советы народной медицины по обработке поврежденной кожи
КЛИЗМЫ
ПОСТАНОВКА ГАЗООТВОДНОЙ ТРУБКИ
СПОСОБЫ ПЕРЕМЕЩЕНИЯ ПАЦИЕНТА
Переворачивание больного в кровати
Перемещение больного с кровати на стул, со стула в туалет и обратно
Перемещение больного одним человеком
Перемещение во время купания
Методика проведения процедуры подъема больного из ванны двумя лицами
Поддержание больного при ходьбе
Помощь при падении больного
Методика подъема больного для двух человек
Подъем больного с использованием им ручной колодки
ПИТЬЕВОЙ РЕЖИМ
ПРОФИЛАКТИКА СТРЕССА
ВОССТАНОВЛЕНИЕ ДВИГАТЕЛЬНОЙ АКТИВНОСТИ ПОСЛЕ ИНСУЛЬТА
СПИСОК ЛИТЕРАТУРЫ
Уважаемые коллеги!
Все методические рекомендации, пособия и т.д. интеллектуальная собственность авторов, Ассоциации и являются архивными материалами разных лет!!
Газоотведение из толстой кишки алгоритм
Методика очищения кишки при левосторонней обструкции толстой кишки
Такой подход позволяет избежать формирования колостомы и является альтернативой двухэтапному лечению (например, операции Гартмана).
Внимание: если механическая подготовка кишки не считается необходимой при плановых операциях, то в экстренной хирургии она по-прежнему желательна, так как позволяет удалить каловые массы и провести декомпрессию расширенной толстой кишки перед наложением анастомоза.
а) Место проведения. Стационар, операционная.
б) Альтернатива:
• Установка стента через колоноскоп для декомпрессии.
• Субтотальная резекция/колэктомия с прямым тонко-толстокишечным анастомозом.
• Резекция по типу операции Гартмана.
в) Показания для очищения толстой кишки при левосторонней обструкции:
• Обструкция левых отделов ободочной кишки у пациента в стабильном состоянии.
• Абсолютное противопоказание: декомпенсированное состояние больного, значительное расширение стенки толстой кишки.
• Внимание: обструкция правых отделов ободочной кишки или даже нисходящей (или сигмовидной) кишки может быть устранена при выполнении расширенной правосторонней гемиколэктомии или субтотальной резекции/колэктомии с первичным тонко-толстокишечным или илеоректальным анастомозом без подготовки или декомпрессии толстой кишки.
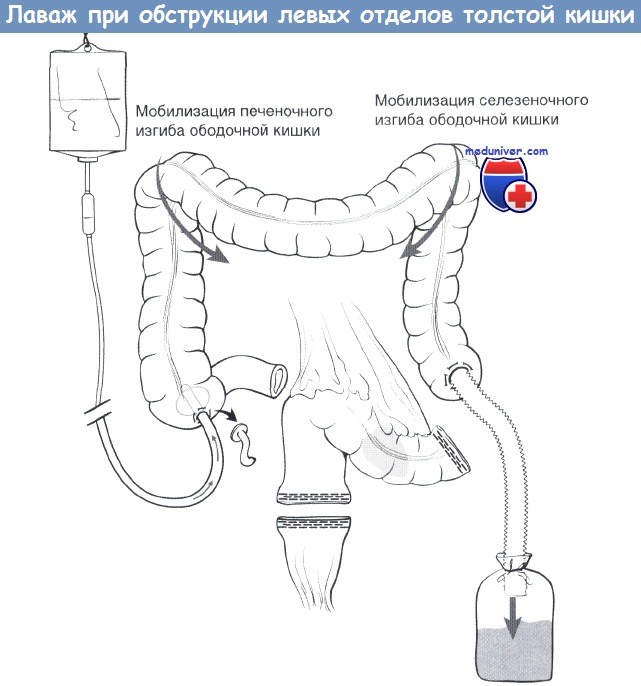
д) Этапы очищения толстой кишки при левосторонней обструкции:
1. Положение пациента: модифицированное положение для промежностного камнесечения.
2. Лапаротомия, ревизия брюшной полости, определение распространенности заболевания и вторичных изменений.
3. Изоляция и резекция сегмента толстой кишки с обструкцией в соответствии с онкологическими принципами, с адекватным лигированием сосудов и пересечением проксимального и дистального концов кишки степлером.
4. Макроскопическое исследование препарата.
5. Оценка состояния кишечной стенки и стабильности пациента: оправдано ли формирование первичного анастомоза или показана операция Гартмана?
6. Подготовка устройства для интраоперационного лаважа:
а. Трубка большого диаметра, например, гофрированная трубка для соединения анестезиологического аппарата с интубационной трубкой (обычно доступна в стерильной упаковке или обработанная йод-повидоном).
б. Двойной пластиковый мешок (калосборник): помещается в таз для сбора мусора возле операционного стола и надежно закрепляется, чтобы под тяжестью кишечного содержимого он не оторвался от трубки.
7. Хирургическая подготовка к интраоперационному лаважу:
а. Смещение каловых масс рукой примерно на 10 см от дистального края резекции и наложение кишечного жома; для минимизации возможной контаминации дистальный конец обкладывается салфеткой,
б. Вскрытие дистального конца кишки и введение гофрированной трубки, вокруг которой завязывается толстая лигатура.
в. Проведение другого конца гофрированной трубки в калосборник, помещенный в таз для сбора мусора, и фиксация мешка вокруг трубки (формирование закрытой системы).
г. Снятие кишечного жома => часть жидкого стула и газов эвакуируется через трубку.
д. Мобилизация обоих изгибов ободочной кишки для обеспечения ручного пособия смещению каловых масс в направлении трубки.
е. Аппендэктомия с предварительным наложением двух кисетных швов вокруг основания червеобразного отростка, введение в просвет кишки катетера Фолея большого диаметра с последующим раздуванием баллона.
ж. Подсоединение катетера к инфузионной системе.
8. Введение в толстую кишку нескольких литров солевого растворараствора йод-повидона под давлением до тех пор, пока кишка полностью не спадется, а отделяемое не станет чистым.
9. Дополнительная резекция дистального сегмента ободочной кишки длиной 5 см и удаление его вместе с гофрированной трубкой.
10. Закрытие дефекта в слепой кишке степлером и укрытие линии скрепок дополнительными швами.
11. Завершение операции, формирование первичного анастомоза наиболее подходящим к конкретной ситуации способом (механический, ручной).
е) Анатомические структуры, подверженные риску повреждения:
• Стенка толстой кишки
• Контаминация брюшной полости
• Селезенка, двенадцатиперстная кишка (мобилизация изгибов).
ж) Послеоперационный период:
• Ведение больных «fast-track»: прием жидкостей на первый послеоперационный день (при отсутствии тошноты и рвоты) с расширением диеты по мере переносимости.
з) Осложнения: несостоятельность анастомоза, длительный послеоперационный парез, сепсис, необходимость во вторичной стоме.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Помощь при симптомах расстройства системы пищеварения
Опубликовано в журнале:
Сестринское дело »» №3 2000 Паллиативная помощь
Запором называют состояние, когда эвакуация твердых каловых масс происходит реже, чем это необходимо. Норма для каждого конкретного пациента может быть разной, ведь даже у здоровых людей дефекация не всегда осуществляется ежедневно, однако эвакуация каловых масс реже трех раз в неделю может быть признана нормальной лишь в 1% случаев.
Для тех онкологических больных, которые принимают опиоидные препараты и испытывают влияние многих других сопутствующих факторов, очень важен постоянный контроль над ситуацией.
Запор может вызвать появление серьезных вторичных симптомов. Например, задержку мочи или кишечную непроходимость. При кишечной непроходимости фекалии заполняют прямую, толстую, а иногда даже слепую кишку. Пока каловые массы находятся в контакте со слизистой оболочкой, жидкость из них абсорбируется, в результате чего они становятся очень твердыми. Постепенно масса фекалий становится настолько большой, что удалить ее становится физически невозможно. Разжижение верхних фекальных масс в результате работы бактерий может вызвать диарею и так называемое подтекание фекалий, когда пациент жалуется на появление жидкого стула в небольших количествах после отсутствия дефекации в течение долгого периода времени. Это может сопровождаться спазматической ректальной болью, тенезмами (продолжительными болезненными ложными позывами к дефекации), вздутием живота, тошнотой, рвотой; у пациентов преклонного возраста с запущенной стадией болезни может развиться делирий и возникнуть задержка мочи.
Чтобы справиться с ситуацией, необходимо прежде всего тщательно проанализировать всю имеющуюся информацию из истории болезни о методах лечения, используемых препаратах, об обычном режиме дефекации. На основании этих данных следует определить норму и отклонения от нормы в прошлом и на данный период времени. Затем провести ректальную проверку (чтобы установить наличие твердых каловых масс), абдоминальную пальпацию (твердый стул может быть обнаружен по всей области кишечника), принять во внимание жалобы пациента на какие-либо симптомы, описанные выше.
Необходимо продумать план вмешательств, учитывая состояние больного. Так, пациент, который близок к смерти, нуждается в уходе, нацеленном на устранение симптомов, причиняющих неудобство или страдание.
Слабительные средства делятся на стимулирующие (повышающие перистальтику), размягчающие стул и осмотические средства.
Необходимые вмешательства могут включать в себя введение в прямую кишку 1 раз в день свечей с бисакоди-лом (если контакт со слизистой оболочкой прямой кишки невозможен, то следует давать препарат перорально), а также клизмы (при запоре лучше сделать масляную клизму, причем для лучшего размягчения каловых масс следует оставить ее на всю ночь).
При необходимости можно также использовать мануальный способ эвакуации фекалий; делать это нужно до тех пор, пока кишечник достаточно не про-чистится. Чтобы предотвратить повторный запор, следует продолжать прием слабительных средств. Любой пациент, принимающий опиоидные обезболивающие препараты (слабые опиоиды могут быть причиной запора так же, как и сильнодействующие), должен для профилактики принимать слабительное. Иногда пациенту перед эвакуацией кишечника следует принять реланиум.
Медсестра должна рассказать пациенту о режиме питания, который поможет предотвратить запор; научить того, кто занимается приготовлением пищи (если пациент находится дома), корректировать меню, включать в него продукты с высоким содержанием волокон.
ПРИЧИНЫ ЗАПОРА У ПАЦИЕНТОВ С ЗАПУЩЕННОЙ СТАДИЕЙ РАКА
1. Неподвижность и/или недостаточная подвижность
Как ставить клизму
Очистительная клизма
Производится с целью механического и термического раздражения слизистой оболочки кишки для выведения каловых масс из нижних отделов прямой кишки.
Показания: запоры различного происхождения, подготовка к рентгенологическим и эндоскопическим исследованиям, перед операцией, перед постановкой лекарственной клизмы.
Противопоказания: острые воспалительные процессы в толстой кишке или в области заднего прохода, злокачественные новообразования прямой кишки, желудочное и кишечное кровотечение, кровоточащий геморрой, первые дни после операции на брюшных органах, боли в животе неустановленной причины.
Перед проведением процедуры больной должен быть деликатно проинформирован о сути происходящего.
Из оснащения понадобятся: кружка Эсмарха, судно и клеенка, вазелин, специальный наконечник, 1-2 литра теплой кипяченой воды. Также необходимо наличие отдельной комнаты или ширмы, с помощью которой пациент может быть отгорожен.
Пациент перед проведением процедуры укладывается на клеенку на левый бок или на спину. Согнутые в коленях ноги больной подтягивает к животу.
Масляная клизма
Масляная клизма показана при спастическом запоре. Эффект от такой клизмы ожидается по истечении 10-12 часов.
Перед постановкой клизмы пациент должен быть оповещен о необходимости пребывания в горизонтальном положении до утра.
Для проведения процедуры необходимо наличие грушевидного баллона, газоотводной трубки, судна и клеенки, перчаток, растительного или вазелинового масла в объеме до 200 мл. Температура масла должна составлять 37- 38 °С.
Техника выполнения:
Гипертоническая клизма
Перед процедурой нужно сообщить пациенту о необходимости задерживания воды в кишечнике на протяжении не менее 20- 30 минут.
Для постановки гипертонической клизмы требуется наличие грушевидного баллона, газоотводной трубки, подогретого до 37-38 °С гипертонического раствора 50- 100 мл ( 10% раствор NaCl или 20-30% раствор сульфата магния).
Пациент ложится на левый бок. Ноги согнуты в коленях и подтянуты к животу.
Техника выполнения:
Газоотведение из толстой кишки алгоритм
Техника колоноскопии. Рекомендации
Начинающий врач-эндоскопист должен сам вводить колоноскоп, в том числе через прямую и сигмовидную кишку. При продвижении колоноскопа через сигмовидную кишку манипулировать малым звездчатым рычагом не следует. При возникновении трудностей следует обратиться за помощью к более опытному коллеге.
Наиболее простым является проведение колоноскопа через прямую кишку. Осторожно вращая колоноскоп вдоль оси, его проводят через область расположения поперечных складок до ректосигмоидного отдела, расположенного на 15-17 см проксимальнее заднего прохода. При этом необходимо контролировать изгиб дистального конца большим звездчатым рычагом управления. Наиболее трудным является проведение колоноскопа через сигмовидную кишку. Она отличается значительной вариабельностью расположения, длины и хода. У мужчин из-за относительно небольших размеров таза сигмовидная кишка занимает меньше места, поэтому при проведении колоноскопа она бывает более вытянутой. Наиболее трудным является проведение колоноскопа через сигмовидную кишку у женщин, так как из-за большего размера таза сигмовидная кишка более подвижна. Кроме того, у женщин более высокий индекс массы тела, поэтому жировая клетчатка вытесняет сигмовидную кишку из таза, что также увеличивает ее подвижность. Поэтому колоноскоп часто приходится проводить через петли, образуемые сигмовидной кишкой.
Левый изгиб (селезеночный угол) ободочной кишки легко идентифицировать по появляющемуся препятствию. Иногда в этом месте через ободочную кишку просвечивает селезенка, что говорит о том, что стенка кишки довольно толстая. Следует отметить, что левый изгиб ободочной кишки также вариабелен по своей форме и расположению.
Его можно сместить краниальнее, продолжая продвигать колоноскоп, что в отсутствие седации вызывает у пациентов весьма болезненные ощущения. Поэтому для продвижения колоноскопа через левый изгиб ободочной кишки особенно важна правильная техника исследования, которая включает три основных элемента:
• винтообразное продвижение конца колоноскопа через левый изгиб ободочной кишки;
• подтягивание колоноскопа в сочетании с его продвижением;
• отсасывание воздуха.
Продвигая колоноскоп вперед и назад и отсасывая воздух из просвета ободочной кишки, удается распрямить ее в области селезеночного изгиба и ввести колоноскоп в поперечную ободочную кишку.
Распознать поперечную ободочную кишку можно по треугольной форме ее просвета. Продвижение колоноскопа через поперечную ободочную кишку затрудняется тем, что она широко провисает, достигая иногда таза. И в этом случае распрямить кишку можно, сочетая продвижение колоноскопа с его подтягиванием. Такой прием обычно приходится повторять несколько раз. Продвижение колоноскопа облегчается, если корректировать положение конца колоноскопа, пальпируя его через переднюю брюшную стенку.
Для формы и длины поперечной ободочной кишки характерна значительная вариабельность, а треугольная форма ее просвета, как показано здесь на рисунке, отмечается не всегда. Поэтому распознать правый изгиб ободочной кишки не всегда так просто, как левый. Такая вариабельность формы просвета иногда облегчает исследование, так как при продвижении колоноскопа он беспрепятственно переходит в нисходящую ободочную кишку.
Исследование всегда нужно завершать введением колоноскопа в терминальный отдел подвздошной кишки. Положение слепой кишки не всегда столь однозначное, как можно предположить по рисункам. При расположении слепой кишки под углом к восходящей ободочной кишке продвижение колоноскопа может привести к непредсказуемой ситуации. И если у врача подозрение на патологию возникло при продвижении колоноскопа через правый изгиб ободочной кишки, то оно прояснится лишь при идентификации подвздошной кишки. С другой стороны, в случае возникновения трудностей при продвижении колоноскопа через правый изгиб ободочной кишки у врача может возникнуть ложное впечатление, что уже достигнута слепая кишка. Кроме того, опухоль ободочной кишки на первый взгляд можно принять за слепую кишку в области илеоцекального клапана. Во всех указанных случаях прояснить ситуацию можно лишь после идентификации опухоли подвздошной кишки и ее гистологического подтверждения. При положении пациента на спине илеоцекальный клапан располагается на 6 ч.
Если же пациент лежит на левом боку, то илеоцекальный клапан располагается в районе 11ч, хотя возможны и другие варианты его расположения. У части пациентов можно выявить маленькую полулунную складку в слепой кишке в месте отхождения от нее червеобразного отростка. Эта складка является анатомическим ориентиром, с помощью которого можно найти илеоцекальный клапан (баугиниеву заслонку). Положение этого клапана фиксировано, но «меняется» при вращении и перемещении колоноскопа.
Установив, где находится илеоцекальный клапан, колоноскоп слегка продвигают вперед так, чтобы конец его при сгибании и легком оттягивании пришелся напротив клапана. О расположении дистального конца колоноскопа в области клапана судят по изменению рельефа слизистой оболочки. Слегка уменьшая изгиб колоноскопа, его продвигают дальше, пока появятся достоверные признаки, что он находится в просвете подвздошной кишки.
Присутствие ассистента необходимо на всех этапах колоноскопии. Помогая врачу корректировать положение колоноскопа извне, ассистент облегчает его продвижение через трудные участки толстой кишки.
В некоторых случаях без такой помощи невозможно успешно выполнить исследование. Проведение колоноскопа через сигмовидную кишку облегчается, если пациента уложить на левый бок и подложить под него валик. Сигмовидную кишку с введенным в нее колоноскопом «удерживают», надавливая на брюшную стенку рукой от середины живота в ее направлении, и колоноскоп продвигают дальше. После проведения колоноскопа через левый изгиб ободочной кишки ассистент, надавливая рукой на брюшную стенку от середины живота вверх, смещает провисающую поперечную ободочную кишку вверх.
Этот прием облегчает продвижение через нее колоноскопа и может помочь также при дальнейшем продвижении его через нисходящую ободочную кишку.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Подготовка к колоноскопии кишечника
Колоноскопия является одним из самых информативных способов первичной диагностики заболеваний прямой и толстой кишки, а также может назначаться в терапевтических целях. Но чтобы получить качественный результат и максимально полные данные, крайне важно соблюдать правила подготовки к процедуре.
Бесшлаковая диета в течение 3-х дней
Первым этапом стандартной подготовки является изменение характера питания. Пациенту рекомендуется употреблять только легкоусвояемую рафинированную пищу. Поэтому за 3 дня до исследования обязательно соблюдение бесшлаковой диеты.
Вечером накануне процедуры и в день самого исследования от приема пищи следует воздержаться совсем.
Если пациент страдает хроническими запорами, то диету следует начинать раньше (за 5-6 дней).
Очищение кишечника с помощью препаратов
Диета перед исследованием обязательна всегда. Следующим этапом стандартной подготовки является подключение препаратов для промывания кишечника, которые представляют собой сбалансированный электролитный раствор.
Подготовка к колоноскопии препаратом «МОВИПРЕП»
Мовипреп имеет 3 удобных способа применения в зависимости от времени начала колоноскопии:
1 Если колоноскопия назначена на утро (08:00 – 10:00) – одноэтапная вечерняя схема приема.
День накануне колоноскопии:
2 Если колоноскопия назначена на обеденное время (10:00 – 14:00) – двухэтапная схема приема.
День накануне колоноскопии:
3 Если колоноскопия назначена на после обеденное время или на вечер (14:00-19:00) – одноэтапная утренняя схема приема.
День накануне колоноскопии:
Прекратить приём всех жидкостей следует не позже, чем за 3-4 часа до исследования.
Как приготовить раствор препарата Мовипреп:
Процедура неприятная, но практически безболезненная, т.к. проводится новейшим оборудованием последнего поколения. Эндоскоп имеет ультратонкую 8 мм вводимую трубку.
Подготовка к колоноскопии препаратом «ФОРТРАНС»
День накануне колоноскопии:
День накануне колоноскопии:
Подготовка к колоноскопии препаратом «ЭЗИКЛЕН»
Для надлежащего очищения кишечника требуется прием двух флаконов препарата Эзиклен
Перед приемом содержимое каждого флакона необходимо развести водой. Пациент должен выпить полученный разведенный раствор и еще две чашки, наполненные до метки водой или разрешенной прозрачной жидкостью (т.е. приблизительно 1 л), в течение следующих двух часов, как описано ниже в разделах
Если позволяет время назначенной процедуры, то режим дробного применения предпочтительнее, чем режим единовременного приема накануне процедуры. Режим единовременного применения накануне процедуры потенциально подходит в качестве альтернативного режима.
1 Режим двухэтапного применения
День перед процедурой:
Вечером накануне процедуры (например, в 18.00) необходимо следовать следующим инструкциям:
Утром в день процедуры в промежуток 05.00-06.00 необходимо повторить действия, согласно инструкциям для вечера накануне:
Прием полного объема разведенного раствора препарата Эзиклен и дополнительного количества воды или прозрачной жидкости должен быть закончен как минимум за 2 часа и не позднее 4 часов до начала процедуры.
2 Режим одноэтапного применения
(режим применения для использования в зависимости от индивидуальных потребностей пациента)
День перед процедурой:
Вечером накануне процедуры (например, в 18:00):
Приблизительно через 2 ч после начала приема первой дозы:
При колоноскопии под седацией (внутривенная анестезия)
Необходимо соблюсти голодный промежуток не менее 8 часов и не менее 4 часов без воды. В этот день не рекомендуется водить машину, управлять какими-либо механизмами, принимать важные решения. Желательно, чтобы Вас встретили и проводили домой.
При записи на гастро + колоноскопию не подходит двухэтапная подготовка, так как на гастроскопию пациент должен приходить натощак, не есть и НЕ ПИТЬ!
ВАЖНО: При сопутствующей патологии сердечно-сосудистой системы, сахарном диабете, почечной недостаточности более обоснована подготовка препаратом МОВИПРЕП.
После прохождения исследования и получения результатов колоноскопии, рекомендуется обратиться за консультацией к врачу гастроэнтерологу.
Автор материала: врач Эндоскопист клиники на Никулинской Паршин Е. Е.
Что такое каловый камень? Причины возникновения, диагностику и методы лечения разберем в статье доктора Аколеловой Евгении Сергеевны, проктолога со стажем в 11 лет.
Определение болезни. Причины заболевания
Каловый камень (Fecal impaction) — это плотное соединение каловых масс, которое формируется в толстой кишке и мешает нормальному опорожнению кишечника. Такие соединения также называют копролитами.
Чаще всего каловые камни появляются на фоне хронического запора, особенно у пожилых, ослабленных и малоподвижных пациентов, а также при нарушении работы тазовых органов (например, после инсульта или травм позвоночника).
Иногда каловый камень называют копростазом, но это не совсем точный термин. Под копростазом подразумевают длительный запор, после которого не всегда образуются копролиты.
Факторы развития калового камня
Основные факторы формирования копролитов:
Формированию калового камня обычно предшествует запор.
Различают первичный и вторичный запор. Первичный запор развивается при врождённых или приобретённых болезнях самого кишечника, вторичный запор связан с проблемами других органов и систем, которые влияют на кишечник. Поэтому к факторам, которые способствуют развитию калового камня, также относятся:
Помимо вышеперечисленных факторов развитию калового камня способствует мегаколон: когда толстый кишечник расширяется, транзит каловых масс по нему увеличивается.
Симптомы калового камня
Образованию калового камня предшествуют симптомы запора: частота стула сокращается до трёх раз в неделю и менее. Больным может казаться, что опорожнение было неполным, у них появляются постоянные позывы на дефекацию. При испражнении пациентам приходится чрезмерно натуживаться и иногда помогать себе руками. Они начинают принимать слабительное и использовать очистительные клизмы. Стул становится твёрдым или комковатым, его общий объём уменьшается.
Патогенез калового камня
Существует несколько механизмов формирования запора и, как следствие, калового камня:
Дискинетический запор
Причиной дискинетического запора могут стать разные болезни органов брюшной полости, эндокринной системы, головного и спинного мозга. Например, при язвенной болезни или холецистите могу возникнуть нарушения в проведении висцеро-висцеральных рефлексов, когда раздражение рецепторов одного внутреннего органа влияет на работу другого.
У беременных повышается уровень гормона прогестерона, который угнетает мышечные сокращения матки и параллельно снижает моторику кишечника. У пожилых снижение моторики кишечника связано с ослабеванием мышечного тонуса.
Асцит (брюшная водянка), ожирение и сердечная недостаточность приводят к ослаблению тонуса диафрагмы и передней брюшной стенки, вызывая запор.
Классификация и стадии развития калового камня
Осложнения калового камня
Если вовремя не вылечить каловый камень, могут развиться тяжёлые осложнения:
Диагностика калового камня
Если пациент заметил у себя характерные симптомы, ему необходимо обратиться к хирургу или проктологу.
Обычно осмотр начинается с опроса: доктор уточняет жалобы, давность их появления, выраженность, длительность, связь с определёнными событиями, приёмом пищи и медикаментами. Дополнительно врач уточняет наличие хронических болезней, перенесённых операций, травм, есть ли у пациента аллергия на лекарства и какие препараты он постоянно принимает.
При самодиагностике пациенты или люди, ухаживающие за ними, описывая состояние больного, говорят, что в кишке «застрял камень», который невозможно «вытужить».
После опроса врач прощупывает живот. Чтобы исключить тяжёлые осложнения, он обращает внимание на симптомы, характерные для острой кишечной непроходимости или воспаления брюшной полости после проникновения в неё кала.
При пальцевом исследовании врач чаще всего выявляет «каменистый» каловый комок. Иногда после излечения пальца сфинктер не сокращается. С помощью ректального обследования, помимо калового камня, проктолог может диагностировать другие сопутствующие болезни, например геморрой, ректоцеле, анальную трещину, объёмные образования и выпадение прямой кишки. Он также определяет тонус анального сфинктера (клапана), наличие или отсутствие крови в кале, её цвет и сгустки.
Чтобы исключить раковую опухоль и анемию, которая может развиться из-за кровопотери, пациентам делают общий анализ крови.
Инструментальная диагностика
Среди дополнительных инструментальных исследований выполняют:
Некоторые исследования проводят уже после нормализации состояния, чтобы выявить причину хронического запора и калового камня:
Лечение калового камня
Тактика лечения калового камня зависит от причины его развития, местонахождения и запущенности. Обычно каловый камень удаляют с помощью клизмы или ручным способом.
Ручной способ применяют, когда каловый камень находится в прямой кишке. Для этого требуются клеёнка или одноразовая простынь, перчатки, вазелин, кружка Эсмарха с тёплой водой и тазик. Больной должен подстелить под себя клеёнку и подставить тазик, смазать палец вазелином и аккуратно, без давления, ввести его в прямую кишку. Нужно поочерёдно удалить комки кала. Иногда кал бывает настолько твёрдым, что приходится приложить усилия для достижения эффекта. После освобождения нижнего отдела кишки можно поставить очистительную клизму.
Хирургическое лечение
Объём хирургического вмешательства оценивают непосредственно во время операции. Также при хирургическом вмешательстве существует достаточно высокий риск выведения кишечной стомы — искусственного сообщения между каким-либо отделом кишечника и поверхностью кожи.
После устранения калового камня желательно обследовать слизистую кишечника и убедиться, что с ней всё в порядке.
Профилактика повторных запоров
Основное средство профилактики — это диета. Рацион должен включать большое количество растительной клетчатки и жидкости. Рекомендуется употреблять пшеничные отруби до 20–25 г в день или препараты на основе семян подорожника (псиллиум). Это повышает объём каловых масс и стимулирует двигательную активность кишечника. Также важно увеличить объём физической активности.
Если выполнение вышеперечисленных рекомендаций оказывается неэффективным, в качестве лекарства первой линии назначают один из следующих препаратов:
Эти препараты размягчают кишечное содержимое и увеличивают его объём.
Среди слабительных препаратов предпочтение отдают тем, которые в своём составе имеют бисакодил, натрия пикосульфат и сеннозиды. С помощью стимуляции нервных окончаний слизистой кишки они усиливают её моторику. Однако использовать их можно не более двух недель, так как длительный приём таких препаратов приводит к привыканию и синдрому «ленивого кишечника».
Непосредственно при каловом камне принимать слабительные не рекомендуется.
Если приём препаратов первой линии не оказал желаемого эффекта, назначают Прукалоприд. Однако необходимо учитывать особенности его дозирования для людей старше 60 лет.
Прогноз. Профилактика
При своевременном лечении в большинстве случаев прогноз благоприятный. Но если вовремя не устранить каловый камень, могут развиться серьёзные осложнения, например острая кишечная непроходимость или кровотечение.
Профилактика калового камня
К методам профилактики образования копролитов относятся:
Кишечные стомы
Что такое стома
Что такое кишечная стома
При формировании стомы из какого-либо отдела толстой кишки, она носит название колостома – это общее название для всех искусственных соустий толстой кишки.
Кроме того, наименование стомы может указывать на тот отдел толстой кишки, который был использован для ее формирования. Так, из слепой кишки (caecum– лат.) может быть сформирована цекостома, из восходящей ободочной кишки (colonascendens – лат.) – асцендостома, из поперечной ободочной кишки (colontransversum – лат.) формируют трансверзостому, из нисходящей ободочной кишки (colondescendens – лат.) формируют десцендостому, а из сигмовидной кишки (сolonsygmoideum – лат.) формируют сигмостому. Наиболее часто встречаются стомы, сформированные на наиболее мобильном отделе толстой кишки – на петле поперечной ободочной кишки.
В каких случаях и для чего формируют кишечные стомы
Спектр заболеваний и состояний при которых необходимо формировать кишечную стому довольно широкий. Среди заболеваний можно выделить колоректальный рак: рак прямой кишки или рак ободочной кишки, осложненный кишечной непроходимостью, тяжелые и осложненные формы неспецифического язвенного колита, болезнь Крона, осложненные формы острого дивертикулита, при оперативном лечении множественных ножевых и огнестрельных ранениях кишечника.
Многие пациенты с опухолевыми заболеваниями кишечника поступают в стационар в тяжелом состоянии, часто с осложненными формами заболевания. Данным пациентам в экстренном порядке проводят операции, которые и завершаются формированием кишечной стомы. Как правило, создание стомы позволяет (в данной ситуации) подготовить пациента для более сложного и радикального лечения.
В других же случаях, при выполнении определенного рода плановых операций, например, при низкой передней резекции прямой кишки по поводу рака прямой кишки, формирование стомы является необходимым условием для уменьшения риска несостоятельности вновь сформированного соединения между двумя фрагментами кишечника и, соответственно, является мерой профилактики возникновения интраабдоминальных абсцессов и перитонита – серьезных хирургических осложнений, которые могут возникнуть в результате несостоятельности межкишечного соустья.
Навсегда ли устанавливается кишечная стома?
Стома может быть временной и постоянной.
Временная стома
Временная стома формируется для ограничения прохождения кишечного содержимого по кишке, при необходимости исключения воздействия каловых масс на зону анастомоза – хирургически сформированного соединения между двумя концами кишки; или в том случае, если не удается добиться хорошей подготовки кишки к операции (при нарушении кишечной проходимости из-за опухоли или спаек). Также формирование временной стомы может потребоваться при этапном хирургическом лечении пациентов с болезнью Крона, семейным аденоматозном полипозе, когда на первом этапе выполняется удаление всей ободочной кишки или всей ободочной кишки вместе с прямой кишкой с формированием J-образного резервуара; при недержании (анальной инконтиненции) тяжелой степени.
Хирургическое лечение осложненных форм острого дивертикулита (операция Гартмана или операции по типу Гартмана) заканчивается формированием концевой сигмостомы. В последующем, при отсутствии противопоказаний, возможно проведение реконструктивно-восстановительной операции, при которой стому удаляют, а проходимость кишечника восстанавливают.
При низкой резекции прямой кишки, создание защитной (превентивной) стомы также носит временный характер. В определенные сроки, после проведения проктографии – метода исследования, подтверждающего состоятельность анастомоза, стому ликвидируют.
Постоянная стома
При радикальном хирургическом лечении рака прямой кишки и рака анального канала с распространением опухолевого процесса на сфинктерный аппарат прямой кишки (анальные сфинктеры) – выполняют удаление сфинктерного аппарата вместе с опухолью. В данной ситуации хирург формирует концевую постоянную стому на передней брюшной стенке, которая и является новым противоестественным задним проходом (anuspraeternaturalis – лат.).
Будет ли стома временной или постоянной, во многом зависит от основного заболевания, а также от многих других факторов: возраста человека, сопутствующих заболеваний, осложнений после операции, анатомических особенностей пациента.
Получить четкий ответ по поводу возможности ликвидации стомы можно у лечащего врача.
Как формируют стому
Конкретную локализацию колостомы определяет хирург с учетом клинической ситуации, анатомических особенностей пациента. Кроме того, обязательно берется в расчет состояние наружных покровов и брюшной стенки — шрамы и рубцы значительно осложняют установку калоприемника.
Илеостома чаще всего располагается в правой подвздошной области, на переднюю брюшную стенку выводится участок подвздошной кишки.
Как работает стома? Физиология стомы
Консистенция, цвет каловых масс и частота смены или опорожнения калоприемника будут отличаться в зависимости от того, какой отдел кишечника былиспользован для формирования кишечной стомы.
Стомы тонкой кишки
Содержимое тонкой кишки жидкое и щелочное, поэтому такое же по химическому составу и консистенции отделяемое по тонкокишечной стоме и выделяется. Щелочная реакция отделяемого данной разновидности стом является причиной, по которой возникает сильное раздражение кожи – при попадании содержимого стомы на нее. Длительный контакт химуса с кожей приводит к формированию незаживающих эрозий и язв на коже.
Стомы толстой кишки (колостомы)
Какая диета предпочтительна для стомированного пациента
Весьма важно, чтобы пищевой рацион стомированных пациентов был сбалансированным и разнообразным, включал самые различные продукты. Как правило, специальной диеты не требуется. После операции надо возвращаться к обычному регулярному питанию. Лучше всего постепенно расширять диету, добавляя по одному виду продукта в день, отмечая при этом изменения в характере и частоте стула и делая соответствующие выводы. Надо стараться есть не спеша, часто и понемногу, хорошо пережевывая пищу.
Необходимо учитывать, что некоторые продукты питания закрепляют стул, а другие, наоборот, вызывают его послабление. Изменяя свой рацион, пациент может отрегулировать частоту актов дефекации до одного-двух раз в сутки.
Закрепляющее действие оказывает белый хлеб, макаронные изделия, слизистые супы, рисовая каша на воде, сливочное масло, отварные мясо и рыба, вареные вкрутую яйца, бульоны, картофельное пюре, черный чай, какао, некоторые фрукты (груша, айва).
Послабляют: черный ржаной хлеб, овсяная каша, жареное мясо, рыба и сало, сырое молоко, кефир, простокваша, сметана, большинство овощей и фруктов (капуста, свекла, огурцы, виноград, яблоки, сливы, инжир).
Повышенному газообразованию способствуют бобовые, капуста, сахар, газированные напитки. Неприятный запах из колостомы может появиться, если пациент употребляет слишком много яиц, лук, чеснок.
Смогу ли я контролировать процесс дефекации при наличии стомы
Кишечную стому необходимо рассматривать как задний проход (противоестественный анус), но расположенный в другом месте, на животе. Особенностью нового противоестественного ануса является отсутствие сфинктерного аппарата, а значит и функции держания.
Зачастую вы не будете чувствовать позыва на дефекацию, кал и газы будут отходить спонтанно, вы не сможете контролировать этот процесс. Однако, получив необходимые консультации по уходу и современные калоприемники, можно справиться с этой новой особенностью самогигиены и быта.
Современные калоприемники компенсируют утраченные после операции функции, содержимое кишки (кал и газы) надежно изолируются в герметичном стомном мешке, сделанном из газонепроницаемых материалов. Калоприемники предназначены не только для сбора кала, но и для защиты кожи вокруг стомы, и фиксируются на коже живота сразу после формирования стомы в финале операции. Предлагаемые производителями современные калоприемники компактны, незаметны под одеждой.
Какие могут быть осложнения при наличии кишечной стомы
Перистомальный дерматит (раздражение кожи в области стомы)
Дерматит наблюдается довольно часто, является следствием механического раздражения (частая смена калоприемников, неосторожная обработка кожи), или химического воздействия кишечного отделяемого (протекание под пластину, плохо подобранный, негерметичный калоприемник).
Проявления дерматита: покраснение, пузырьки, трещинки, мокнущие язвочки на коже вокруг стомы. Раздражение кожи вызывает зуд, жжение, иногда сильные боли. Возможно развитие аллергической реакция кожи на приспособления и средства по уходу за стомой. Если аллергия выражена, то следует на некоторое время отказаться от использования приклеиваемых пакетов. В таких случаях вопрос о выборе типа калоприемника должен решать врач. Нередко причиной кожных осложнений бывает просто недостаточный уход за кожей в зоне фиксации стомы. В случае раздражения кожи вокруг стомы необходима консультация колопроктолога или специалиста по реабилитации стомированных пациентов.
Гипергрануляции в области стомы
Эвентрация тонкой кишки
Эвагинация
Эвагинация – выворот кишки наружу. Чаще возникает у детей. Определенную роль в возникновения данного осложнения могут играть постоянно повышенное внутрибрюшное давление, усиление перистальтической деятельности приводящего отдела кишки, чрезмерно свободный дефект апоневроза. Эвагинация может быть незначительной, и ее можно устранить легким нажатием, но иногда она массивная, например, цекостомия нередко осложняется эвагинацией илеоцекального угла. В большинстве случаев хирургическая помощь не требуется, но пациенту приходится постоянно вправлять выпавшую кишку.
Стриктура стомы
Стриктура стомы – сужение выходного отверстия стомы. Развивается чаще всего при склонности тканей (кожи) к формированию келоидных рубцов. Реже причиной стеноза может стать ушивание передней брюшной стенки вокруг стомы. При этом осложнении задерживается опорожнение, а в редких случаях возможно развитие непроходимости кишечника. При постепенном формировании сужения (стриктуры) выходного отверстия стомы, борьба пациента с данным осложнением сводится к изменению диеты и формированию мягких каловых масс, что значительно облегчает их отхождение через суженное отверстие. В дальнейшем расширить сужение удается методом бужирования, путем введения в суженное отверстие предметов медицинского назначения (резиновый зонд, катетер). Устранить стриктуру консервативным путем (бужированием) не всегда удается, тогда прибегают к оперативному пособию. В ходе операции, по показаниям, стому ликвидируют или выполняют ее реконструкцию.
Кровянистые выделения из стомы
В большинстве случаев появление крови вызвано повреждением слизистой оболочки кишки вследствие неаккуратного ухода за стомой или использования грубых материалов. Край тесного отверстия в пластине, жесткий фланец калоприемника также могут травмировать кишку и вызвать кровотечение. Кровотечение, как правило, прекращается самопроизвольно. Но если кровотечение обильное, необходимо обратиться к врачу.
Ретракция (втяжение стомы)
Это постепенная дислокация стомического отверстия ниже уровня кожи, втяжение может быть по всей окружности стомического отверстия или частичное. Наличие воронкообразного углубления значительно затрудняет уход за стомой и требует применения специальных калоприемников с конвексной (вогнутой) пластиной и дополнительных средств ухода (специальные пасты для выравнивания поверхности кожи и ее защиты). В случае неэффективности этих мероприятий предпринимают хирургическое лечение (реконструкция стомы).
Парастомальные грыжи (грыжи в зоне формирования стомы)
Пациенты даже с небольшими размерами парастомальных грыж могут испытывать боли, запоры, затруднения при пользовании калоприемниками. При ущемлении парастомальных грыж возможно только хирургическое лечение.
Хирургическая реабилитация пациентов с кишечной стомой
Сроки проведения реконструктивных и реконструктивно-восстановительных операций определяются индивидуально и зависят от первоначального диагноза, вида предполагаемого вмешательства, общего состояния больного.
Реконструктивно-восстановительные и пластические операции относятся к категории наиболее сложных в колопроктологии и должны выполняться исключительно квалифицированными хирургами со специальной подготовкой и достаточным для этого опытом.
В настоящее время восстановление непрерывности кишечника при ликвидации стом является одной из актуальных задач абдоминальной хирургии.
Выполнение реконструктивно-восстановительных операций на толстой кишке приобретает высокую актуальность для социально-трудовой реабилитации и улучшения качества жизни стомированных пациентов (пациентов с илео- или колостомой). Данное вмешательство по технической сложности иногда превосходит первичную операцию, но при этом методы хирургической коррекции при ликвидации стом за последние 10 лет практически не претерпели кардинальных изменений.
До настоящего времени точные сроки вос-становления кишечной непрерывности при стомах не определены и в зависимости от различных факторов составляют от 2-3 недель до 1,5 лет.
При двуствольном типе колостомы проводят выделение петли кишки из окружающих тканей, в дальнейшем формируют анастомоз из стенок кишечника.
У больных с одноствольной концевой колостомой после операции типа Гартмана для восстановления непрерывности толстой кишки требуется сложная реконструктивная операция. Участки кишки соединяют методами «конец-в-конец» или «бок-в-бок». Сразу после формирования анастомоза перед ушиванием раны передней брюшной стенки обязательно проверяют герметичность соединения путем контрастирования или воздушной пробы
Наличие отягчающих факторов в виде колостомических и параколостомических осложнений усложняет задачу хирурга на этапе выполнения повторного вмешательства. Параколостомические и вентральные грыжи, стриктуры колостомы, лигатурные свищи, эвагинациистомы приводят к дополнительному инфицированию предстоящего операционного доступа.
В Клинике ККМХ проводятся все виды реконструктивно-восстановительных операций на толстой кишке, а также восстановительные операции при наличии илеостомы – с наличием парастомальных осложнений или без них.
Колостома: что это такое, показания к применению
Колостомия – это хирургическая операция, в ходе которой из ободочной кишки формируют отверстие для выхода каловых масс. Что это такое колостома? Колостома представляет собой противоестественный задний проход. Колостома по МКБ 10 имеет код Z93.3 «Наличие колостомы» и относится к состояниям, связанным с наличием искусственного отверстия. Колостома, фото которой размещено в данной статье, является решением проблемы опорожнения кишечника при его тяжелых патологиях. Получить информацию о необходимости проведения колостомии можно у квалифицированных хирургов и онкологов Юсуповской больницы.
Показания
Для формирования колостомы с помощью хирургической операции открытый конец ободочной кишки выводят на переднюю брюшную стенку и закрепляют. Во время операции обычно удаляют часть пораженных тканей и выводят кишку для обеспечения нормального функционирования кишечника. Чаще всего назначается колостома при раке прямой кишки. Также выполнение противоестественного заднего прохода проводят в следующих ситуациях:
Колостома может быть сформирована временно для последующего восстановления нормального продвижения по кишечнику каловых масс или оставаться у пациента на всю жизнь. Колостома после операции на кишечнике требует глобального изменения образа жизни. Следует пересмотреть свое питание, привычные занятия, условия труда. В некоторых случаях колостома при раке прямой кишки является поводом получить инвалидность. Колостома может доставлять не только физические, но и психологические неудобства. Ее наличие может смущать человека, делая его замкнутым и раздражительным.
Виды колостом
Объем удаления тканей при раке прямой кишки будет зависеть от вида и течения онкологических процессов. После операции испражнение через прямую кишку становится невозможным. Для этого в определенном отделе кишечника делают отверстие для выведения каловых масс. Это могут быть илеостома и колостома. Отличие данных видов искусственных отверстий заключается в их локализации. При илеостоме отверстие выполняют в области подвздошной кишки, а при колостоме в области сигмовидной или ободочной кишки. Илеостома обычно располагается внизу живота справа, колостома может располагаться слева и справа. Оба отверстия обеспечивают нормальную работу пищеварительного тракта.
Колостома при раке прямой кишки чаще всего выполняется поперечным способом. Выделяют два вида поперечных колостом: двуствольная и одноствольная.
Двуствольная колостома характеризуется поперечным неполным разрезом. Петлю ободочной кишки выводят на поверхность и делают надрез. Таким образом колостома имеет два отверстия: входящее и выходящее. Входящее отверстие является продолжением толстой кишки, обычно оно предназначается для ввода лекарственных средств. В некоторых случаях часть кишечника ниже колостомы продолжает выделять слизь, которая выводится через входящее отверстие двуствольной колостомы и задний проход. Это явление считается нормальным. Через выходящее отверстие колостомы двуствольной осуществляется опорожнение кишечника. В результате неполного разреза кишечника при двуствольной колостоме участки ниже колостомы лучше снабжаются кровью. Обычно данный вид колостомы имеет временный характер.
Одноствольная колостома имеет полный продольный разрез на толстой кишке. На поверхность брюшной стенки выводится одно отверстие, которое будет служить выходом каловых масс. Этот вид колостомы называют концевой. Иногда одноствольная колостома может иметь черты двуствольной. При этом дополнительно выводится еще одно узкое отверстие – слизистый свищ. Из него происходит выделение слизи. Также он предназначается для введения медикаментов. Концевая одноствольная колостома имеет постоянный характер, она выполняется при полном удалении нижних отделов кишечника.
Качество опорожнений будет зависеть от расположения колостомы. Если отверстие выполнено справа, ближе к печеночному изгибу кишечника, выделения будут жидкими с сильной щелочной средой. Это негативно влияет на околостомные ткани. При расположении колостомы слева, у селезеночного изгиба, опорожнения будут густыми с характерным запахом.
Формирование колостом на поверхности брюшной стенки может быть двух видов: плоский и выступающий. При плоской колостоме кишка выводится к кожной ране через забрюшинное пространство, она подшивается к париетальной брюшине и апоневрозу, находится почти вровень с поверхностью кожи. При выступающей колостоме края кишки выводятся на 2-3 см и подшиваются к апоневрозу, брюшине и коже. Техника операции колостомы относится к лапаротомическим вмешательствам.
Осложнения
Формирование колостомы является сложной операцией, которая требует высокого мастерства хирурга. Однако, не менее важен правильный уход в послеоперационном периоде. Колостома сопровождается риском развития осложнений, которые требуют обращения к специалисту. К таким ситуациям относятся: абсцесс (воспаление тканей около колостомы), некроз (омертвение тканей), западение или выпадение кишки, эвентрация (расхождение раны с выпадением кишечника). Как лечить воспаление колостомы, знает квалифицированный врач. При появлении первых признаков развития осложнений следует немедленно обратиться за помощью.
Необходимо знать, в каких случаях возникает боль около колостомы. Информацию об этом пациенту сообщает в послеоперационном периоде медицинский персонал, обучая пациента самостоятельному уходу за колостомой. Боль возникает при нарушении питания тканей, развитии воспалительного процесса, плохом заживлении раны. Спазмы после вывода колостомы также могут сопровождаться болевым синдромом. Если кровоточит колостома, необходимо срочно показаться врачу. Данное состояние может иметь угрожающий характер и требует срочного устранения.
Сужение выведенного отверстия происходит в результате рубцевания раны. В запущенных случаях это приводит к затруднению дефекации или появлению непроходимости. Изменение диаметра выходного отверстия считается нормальным процессом, если при этом происходит регулярное опорожнение кишечника и пациент не испытывает дискомфорт. Что делать, если при колостоме нет дефекации? Необходимо срочно обратиться к врачу для уточнения ситуации и получения своевременного лечения.
Осложнения после закрытия колостомы, в основном, связаны с негерметичностью швов, соединяющих стенки кишечника. После сшивания кишки герметичность соединения проверяют с помощью контрастирования. Это важно для исключения расхождения швов на кишке.
Закрытие колостомы
Закрытие колостомы показано после лечения патологии нижних отделов кишечника, которая привела к необходимости формирования временного отверстия для опорожнения. Операция по закрытию колостомы может осуществляться через 3-6 месяцев после выполнения первой операции, хотя временные рамки могут сдвигаться. Колостому могут убрать и через более короткий промежуток времени. Это будет зависеть от хода лечения основного заболевания.
Операция по реконструкции колостомы может проводиться через местный доступ или с помощью лапаротомического вмешательства. Техника операции двуствольной колостомии позволяет восстановить целостность кишечника через отверстие в брюшной стенке. В ходе операции закрытия колостомы края кишки очищают и сшивают. Такая же техника операции предусмотрена для колостомы со слизистым свищом. В этом случае проводить лапаротомию нет необходимости. Тем не менее, операция проводится под общим обезболиванием.
Для закрытия одноствольной колостомы необходима повторная лапаротомия с использованием общего обезболивания. Для минимизации травмирования пациента закрытие колостомы может выполняться лапароскопическим вмешательством. Закрытие одноствольной колостомы происходит значительно сложнее, чем двуствольной, поэтому для временной колостомы обычно выбирают двуствольный вид.
Закрытие колостомы в послеоперационном периоде сопряжено с риском развития осложнений. Достаточно часто возникают каловые свищи, стриктуры в области анастомоза, кишечная непроходимость, формирование спаек кишечника, внутрибрюшинный абсцесс, внебрюшинные инфекции.
Что дальше делать после удаления колостомы? По окончании восстановительного периода после операции пациент проходит курс реабилитации. В дальнейшем необходимо очень ответственно подходить к вопросам своего питания и образа жизни. При должном отношении к своему организму пациенты спустя некоторое время возвращаются к полноценной жизни. В Юсуповской больнице с пациентами работают опытные реабилитологи, которые используют результативные методы восстановления послеоперационных больных. Курс реабилитации в Юсуповской больнице поможет улучшить качество жизни за минимальный промежуток времени.
Диета и уход
После формирования колостомы очень важно соблюдать режим питания, который поможет нормализовать акт дефекации. Диета после операции кишечной колостомы должна быть разнообразной, сбалансированной, включать все необходимые микроэлементы и витамины. Диета при колостоме толстого кишечника должна включать различные продукты, которые вводятся постепенно. Следует добавлять по одному виду продуктов в день и наблюдать за реакцией кишечника. Со временем диета у пациентов с колостомой будет включать все продукты, относящиеся к нормальному рациональному питанию. Естественно, для снижения риска появления проблем у пациента с колостомой диета исключает вредную и неполезную пищу, содержащую красители, усилители вкуса и прочие химические добавки.
Питание при стоме прямой кишки должно быть регулярным. Принимать пищу необходимо небольшими порциями, увеличивая количество приемов. Пищу следует пережевывать долго и тщательно. Важно знать, как продукты питания влияют на качество стула. Например, послабляющим эффектом обладают молочные продукты (кефир, ряженка, молоко), овсяная каша, ржаной хлеб, овощи и фрукты (свекла, брокколи, шпинат, яблоки, сливы и пр.). Закрепляющее действие оказывают простые углеводы (белый хлеб, макаронные изделия), рисовая каша, черный чай, картофель, вареные яйца вкрутую, груша. Повышенное газообразование происходит после употребления бобовых, белокочанной капусты, сахара, газированных напитков. Варьируя различные продукты, можно отрегулировать частоту дефекации.
Если диета не помогает нормализовать стул и пациента беспокоят запоры или послабления стула, можно воспользоваться лекарственными средствами. В случае появления сильного запора разрешается использовать клизму. Но необходимо быть предельно аккуратным, чтобы не травмировать слизистую оболочку кишечника.
Диета при колостоме после операции при онкологии не будет отличаться от такой же при другом заболевании. При онкологической патологии возможны различные дополнения и корректировки питания в зависимости от вида опухоли, характера терапии и состояния организма. Диета после закрытия колостомы также должна постепенно включать все продукты рационального питания, начиная с полужидких легких продуктов, переходя на более плотные. Диета после закрытия стомы прямой кишки очень важна для нормализации работы кишечника и снижения риска развития непроходимости. Важно соблюдать рекомендации врача, будет нелишним обратиться к диетологу для получения более точных инструкций. В Юсуповской больнице можно воспользоваться услугами диетолога, который имеет большой опыт налаживания рационального питания у пациентов с патологией кишечника.
Уход за колостомой необходимо выполнять добросовестно для исключения появления неприятных последствий. При должном уходе за колостомой она не будет доставлять много хлопот пациенту и не будет заметна для окружающих. После акта дефекации остатки испражнений удаляются бумажной салфеткой или туалетной бумагой, колостому необходимо промыть кипяченой водой и смазать увлажняющим кремом.
Жизнь с колостомой можно вернуть в обычное русло. Через некоторое время после операции больным разрешается купаться в водоемах (при соблюдении мер безопасности). Однако, при наличии онкологического заболевания необходимо исключить загар и перегрев. Пациентам с колостомой разрешена умеренная физическая активность. Очень важно не зацикливаться на проблеме и посещать общественные мероприятия, ходить в театры и кино, встречаться с друзьями. Половая жизнь также не запрещена. Наличие колостомы не снижает эректильную функцию, проблемы с потенцией могут иметь только психологическую природу. После возвращения к привычным делам у пациентов с колостомой отзывы и качество жизни улучшаются.
Мешки для колостомы
Обычно пациенты с колостомой используют специальные мешочки – калоприемники. Мешки для колостомы предназначены для сбора каловых масс. Они могут быть разной конструкции, одноразовые и многоразовые. Мешок имеет круглую основу, которая приклеивается к коже вокруг колостомы. Одноразовые мешки после заполнения выбрасываются. При использовании многоразовых калоприемников они отмываются от каловых масс и крепятся обратно. Многоразовые мешки меньше травмируют кожу при длительном приклеивании. Некоторые калоприемники оснащены специальными дезодорантами для поглощения неприятного запаха, неконтролируемо выделяющегося из отверстия стомы.
Также можно использовать бандаж для колостомы с отверстием. Он предназначен для профилактики грыжи в области стомы. Бандаж поддерживает брюшную стенку после операции. Отверстие для колостомы обычно имеет стандартные размеры или может подбираться индивидуально.
Пациенты всегда могут обратиться к специалистам Юсуповской больницы за консультацией о необходимости наложения колостомы, а также методах ухода за ней. В больнице работают опытные онкологи, хирурги, реабилитологи, диетологи, которые занимаются лечением и послеоперационной терапией пациентов с патологиями кишечника и онкологическими заболеваниями.
Записаться на прием к специалисту, получить информацию о работе клиник и диагностического центра можно по телефону Юсуповской больницы.
Нарушения моторики органов пищеварения и общие принципы их коррекции
Практически любое заболевание органов пищеварения сопровождается нарушением их моторной функции. В одних случаях они определяют характер клинических проявлений, в других — скрываются на втором плане, однако присутствуют практически всегда.
Практически любое заболевание органов пищеварения сопровождается нарушением их моторной функции. В одних случаях они определяют характер клинических проявлений, в других — скрываются на втором плане, однако присутствуют практически всегда. И это закономерно, т. к. характер моторики находится под контролем и в тесной связи с состоянием органов пищеварения, также как под контролем нервных и гуморальных механизмов более высокого уровня.
Все состояния, связанные с нарушением моторики органов пищеварения, можно подразделить на две большие группы. В первом случае рассматриваемые нарушения связаны с патологическим процессом в том или ином отделе пищеварительной системы, например, при язвенной болезни двенадцатиперстной кишки или при колитах. Моторика может изменяться при сдавлении кишки извне, наличии препятствия в ее просвете или увеличении объема ее содержимого, как, например, наблюдается при осмотической диарее. В других случаях моторика меняется вследствие нарушения ее регуляции со стороны нервной или эндокринной систем. Эта группа заболеваний получила название функциональных, что подчеркивает вторичность и обратимость развивающихся изменений. В то же время длительно существующие функциональные нарушения моторики органов пищеварения рано или поздно приводят к их «органическому» поражению. Так, функциональный гастроэзофагеальный рефлюкс может стать причиной рефлюкс-эзофагита, т. е. привести к формированию гастроэзофагеальной рефлюксной болезни, а синдром раздраженного кишечника — к развитию хронического колита. Таким образом, благоприятное течение функциональных нарушений, на котором акцентируют внимание и Римские критерии, является таковым только на определенном временном промежутке. Следует также подчеркнуть, что функциональные заболевания особо актуальны для педиатрической практики, т. к. составляют у детей подавляющую часть всех заболеваний органов пищеварения. Распространенность функциональных нарушений в структуре заболеваний желудочно-кишечного тракта у детей не только велика, но продолжает ежегодно расти. Так, синдром функциональной диспепсии наблюдается в 30–40% случаев, хроническая дуоденальная непроходимость — в 3–17% [1].
Все моторные нарушения пищеварительной трубки можно сгруппировать следующим образом:
Клиническая симптоматика нарушений моторики органов пищеварения многообразна и зависит от локализации процесса, его характера и первопричины. Они могут проявляться диареей или запором, рвотой, регургитацией, болями или дискомфортом в животе и многими другими жалобами.
Соматические симптомы (жалобы) больного представляют собой, по существу, интерпретацию психической сферой человека информации от рецепторов, расположенных во внутренних органах. На ее формирование оказывает влияние не только патологический процесс как таковой, но также особенности нервной системы и психической организации пациента. Реальная жалоба, представляемая таким образом врачу, определяется характером патологии, чувствительностью рецепторов, особенностями проводящей системы и, наконец, интерпретацией информации от органов на уровне коры больших полушарий. При этом последнее звено нередко оказывает решающее влияние на характер жалоб, нивелируя их в одних случаях и усугубляя — в других, а также придавая им индивидуальную эмоциональную окраску.
Поток импульсов от периферических рецепторов определяется уровнем их чувствительности или гиперчувствительности к действию повреждающих стимулов, проявляющейся снижением порога их активации, увеличением частоты и длительности импульсов в нервных волокнах с усилением афферентного ноцицептивного потока. При этом незначительные по своей силе стимулы (например, растяжение стенки кишки) могут провоцировать интенсивный поток импульсов в центральные отделы нервной системы, создавая образ тяжелого поражения с соответствующей ответной вегетативной реакцией.
Можно, таким образом, выделить три уровня формирования соматического симптома (жалобы), например боли: органный, нервный, психический. Генератор симптома может располагаться на любом уровне, однако формирование эмоционально окрашенной жалобы происходит только на уровне психической деятельности. При этом болевая жалоба, сгенерированная без поражения органа, может ничем не отличаться от таковой, возникшей вследствие истинного повреждения.
Как и в случае боли, жалобы, связанные с нарушением моторики желудочно-кишечного тракта, могут быть сформированы на уровне пораженного органа (желудка, кишечника и т. п.), связаны с нарушением регуляции этих органов со стороны нервной системы, но также могут быть сгенерированы независимо от состояния органа, в связи с особенностью психоэмоциональной организации пациента. По сравнению с механизмом возникновения боли, различие связано лишь с направлением нервной импульсации: в случае болей имеет место «восходящее» направление, а генератором жалобы может стать вышележащий уровень без участия нижележащего, тогда как в случае нарушения моторики желудочно-кишечного тракта наблюдается обратная ситуация: «нисходящая» импульсация с возможностью генерации симптома нижележащим органом без участия вышележащего. Наконец, возможна генерация нисходящего стимула на сегментарном уровне в ответ на патологический восходящий импульс, например, при гиперреактивности рецепторов. Механизмы, связанные со снижением порога чувствительности рецепторов кишечника в сочетании со стимуляцией его со стороны верхних регуляторных центров, активизирующихся на фоне психосоциальных влияний, наблюдаются, в частности, при синдроме раздраженного кишечника.
Таким образом, любой симптом (жалоба) становится таковым только при обработке разрозненной нервной импульсации высшими отделами. Истинная соматическая жалоба определяется поражением того или иного внутреннего органа, а различные отделы нервной системы выполняют функции связующего звена и первичной обработки данных, передавая последние на уровень психики или в обратном направлении. В то же время генератором соматоподобных жалоб может быть сама нервная система и ее высшие отделы. При этом психический уровень является абсолютно самодостаточным и здесь могут «зарождаться» жалобы, не имеющие своего прообраза на соматическом уровне, но не отличимые от истинных соматических симптомов. Именно эти механизмы лежат в основе нарушений моторики функционального характера. Дифференцировка первичного уровня симптома (жалобы) имеет принципиальное значение для правильной постановки диагноза и выбора оптимального плана лечения.
Нарушения моторики органов пищеварения любого происхождения неизбежно вызывают вторичные изменения, главными из которых является нарушение процессов переваривания и всасывания, а также нарушение микробиоценоза кишечника. Перечисленные нарушения усугубляют моторные нарушения, замыкая патогенетический «порочный круг» [2].
Органы пищеварения обладают электрической активностью, определяющей ритм и интенсивность мышечных сокращений и моторики в целом. Вопрос о локализации электрического водителя ритма желудочно-кишечного тракта остается открытым. Проведенные исследования показали, что водитель ритма желудка расположен в проксимальной части большой кривизны, а для тонкой кишки данную роль играет проксимальный отдел двенадцатиперстной кишки (некоторые авторы локализуют его в области впадения общего желчного протока), который генерирует медленные электрические волны наиболее высокой для всей тонкой кишки частоты. Кроме того, доказано, что любая зона желудочно-кишечного тракта является источником ритма для каудально расположенных сегментов или становится таковым в определенных условиях. Скорость распространения основного электрического ритма в различных отделах желудочно-кишечного тракта неодинакова и зависит от его функционального состояния и водителя ритма. Для желудка она колеблется от 0,3–0,5 см/сек (в фундальном отделе) до 1,4–4,0 см/сек (в антральном отделе). Следует отметить, что всегда существует градиент как основного электрического ритма, так и ритмических сокращений гладких мышц желудочно-кишечного тракта по частоте и скорости проведения возбуждения в каудальном направлении [3, 4, 5, 6].
Для оценки характера моторики органов пищеварения могут использоваться рентгенологические (контрастные) и электрофизиологические методы исследования (электрогастроэнтеромиография). Последние в настоящее время получили новый импульс для развития и внедрения в практику на основе новой технической базы и компьютерных технологий, позволивших в реальном времени проводить сложный математический анализ полученных данных. Метод основан на регистрации электрической активности органов пищеварения.
Коррекция нарушений моторики органов пищеварения сводится к решению трех задач:
Так как первопричиной функциональных нарушений чаще всего является нарушение нервной регуляции органов пищеварения, первая задача в этом случае должна решаться гастроэнтерологами в тесном контакте с невропатологами, психоневрологами и психологами после тщательного обследования пациента [7]. В случае первичной патологии органов пищеварения, например при язвенной болезни, на первое место выходит лечение основного заболевания.
Вторая задача решается назначением постуральной терапии, коррекцией питания и медикаментозными средствами. Постуральная терапия наиболее важна при коррекции гастроэзофагеального рефлюкса. Рекомендуется обеспечить возвышенное положение головного конца кровати пациента, избегать тесной одежды и тугих поясов, физических упражнений, связанных с перенапряжением мышц брюшного пресса, глубоких наклонов, длительного пребывания в согнутом положении, поднятия руками тяжестей более 8–10 кг на обе руки. Детям грудного возраста следует придавать вертикальное положение во время кормления и непосредственно после кормления. В питании следует ограничить или снизить содержание животных жиров, повысить содержание белка, избегать раздражающих продуктов, газированных напитков, уменьшить разовый объем (можно увеличить частоту) приема пищи. Кроме того, не следует есть перед сном. Больным с ожирением рекомендуется снизить вес. Эти и некоторые другие задачи у детей грудного возраста решаются назначением специальных антирефлюксных смесей. По возможности следует избегать приема препаратов, снижающих тонус нижнего пищеводного сфинктера, в т. ч. седативных, снотворных, транквилизаторов, теофиллина, холинолитиков, бета-адреномиметиков. В случае курения его необходимо прекратить.
При патологии кишечника исключаются плохо переносимые (вызывающие появление боли, диспепсии) и способствующие газообразованию продукты: жирные блюда, шоколад, бобовые (горох, фасоль, чечевица), капуста, молоко, черный хлеб, картофель, газированные напитки, квас, виноград, изюм. Ограничиваются свежие овощи и фрукты. Другие продукты и блюда назначают в зависимости от преобладания в клинической картине диареи или запора.
В целом диета определяется основным заболеванием.
С целью медикаментозной коррекции моторики органов пищеварения применяются прокинетики и спазмолитики. Список прокинетиков, применяющихся отечественными гастроэнтерологами, относительно невелик. К ним относятся метоклопрамид, домперидон и тримебутин.
Действие домперидона (Мотилиум), также как и метоклопрамида (Церукал, Реглан), связано с их антагонизмом по отношению к дофаминовым рецепторам желудочно-кишечного тракта и, как следствие, усилением холинергической стимуляции, приводящей к повышению тонуса сфинктеров и ускорению моторики. В отличие от домперидона, метоклопрамид хорошо проникает через гематоэнцефалический барьер и способен вызывать серьезные побочные эффекты (экстрапирамидные расстройства, чувство сонливости, усталости, беспокойство, а также галакторею, связанную с повышением в крови уровня пролактина), что заставляет избегать его применения в педиатрической практике. Единственной ситуацией, когда метоклопрамид оказывается незаменимым, является экстренное купирование рвоты, т. к. другие прокинетики не выпускаются в инъекционных формах. Мотилиум назначается в дозе 2,5 мг на 10 кг массы тела 3 раза в день в течение 1–2 месяцев. Побочные эффекты Мотилиума (головная боль, общая утомляемость) встречаются редко (у 0,5–1,8% больных).
Изучается также влияние на моторику и возможность применения при функциональных расстройствах как у взрослых, так и у детей аналогов соматостатина (октреотида). Было показано, что соматостатин снижает моторику желудочно-кишечного тракта и может с успехом применяться при ряде функциональных расстройств, однако конкретные показания и способ применения еще не разработаны [8, 9].
Особое место среди препаратов, влияющих на моторику, занимает лоперамид (Имодиум). Точкой фармакологического приложения этого препарата являются опиатные рецепторы толстой кишки, воздействие на которые приводит к значительному, зависимому от дозы, более выраженному по сравнению с тримебутином, замедлению моторики. Лоперамид является высокоэффективным симптоматическим противодиарейным средством и может использоваться в комбинации с другими препаратами. Применение его должно быть достаточно осторожным, т. к. на фоне замедления моторики кишечное всасывание повышается, что может привести к тяжелой интоксикации, особенно у больных с инфекционной диареей или выраженным дисбактериозом кишечника.
Во многих случаях, помимо нарушений пропульсивной активности, имеет место спазм сфинктеров. В этих случаях ключевыми препаратами становятся спазмолитики, не только нормализующие мышечный тонус, но также устраняющие боль. Спазмолитическими эффектами в отношении органов пищеварения обладают несколько групп лекарственных средств. К ним относятся М-холинолитики (начиная с ушедшего из клинической практики атропина), миотропные спазмолитики, действующие через подавление фосфодиэстеразы (например, дротаверин (Но-шпа)), селективный блокатор кальциевых каналов клеток кишечника (пинаверия бромид (Дицетел)) и высокоэффективный модулятор Na+- и K+-каналов (мебеверин (Дюспаталин)).
Дротаверин, ингибиторуя фосфодиэстеразы IV, повышает концентрации цАМФ в миоцитах, что приводит к инактивации киназы миозина, тормозит соединение миозина с актином, снижая сократительную активность гладкой мускулатуры, и способствует расслаблению сфинктеров и снижению силы мышечных сокращений.
Пинаверия бромид (Дицетел) блокирует потенциалзависимые кальциевые каналы миоцитов кишечника, резко снижая поступление в клетку внеклеточных ионов кальция и тем самым предотвращая мышечное сокращение. Особенностями препарата является его селективность в отношении органов пищеварения, включая желчевыводящие пути, а также способность снижать висцеральную чувствительность, не влияя на другие органы и системы, включая сердечно-сосудистую.
Особенностью мебеверина (Дюспаталина) является его двойное действие. С одной стороны, он блокирует быстрые Na+-каналы, препятствуя деполяризации мембраны мышечной клетки и развитию спазма, нарушая при этом передачу импульса от холинергических рецепторов. С другой стороны, мебеверин блокирует наполнение Сa++-депо, истощая их и ограничивая тем самым выход К+ из клетки, что препятствует развитию гипотонии. Таким образом, мебеверин обладает модулирующим действием на сфинктеры органов пищеварения, при котором возможно не только снятие спазма, но также предотвращение избыточной релаксации. Особенностью Дюспаталина является его форма выпуска: 200 мг мебеверина заключены в микрогранулы, покрытые рН-чувствительной оболочкой, а сами микрогранулы заключены в капсулу. Таким образом достигается не только наибольшая эффективность препарата, но также пролонгирование его действия во времени и на протяжении всего желудочно-кишечного тракта. Постепенно высвобождающийся из гранул препарат обеспечивает равномерное действие в течение 12–13 часов. Дюспаталин назначается внутрь за 20 мин до еды по 1 капсуле 2 раза в день (утром и вечером).
Мебеверин выпускается с 1965 г., и многолетний опыт его применения показал не только эффективность препарата, но и его безопасность. Важной особенностью препарата является отсутствие антихолинергических эффектов, что значительно расширяет область его применения.
При метеоризме назначаются препараты, уменьшающие газообразование в кишечнике за счет ослабления поверхностного натяжения пузырьков газа, приводя к их разрыву и предотвращая тем самым растяжение кишечной стенки (и соответственно — развитие боли). Может использоваться симетикон (Эспумизан) и комбинированные препараты: Панкреофлат (панкреатические ферменты + симетикон), Юниэнзим с МПС (растительные ферменты + сорбент + симетикон).
При запорах показано назначение слабительных препаратов и/или прокинетиков, однако в последней группе препаратов отсутствуют эффективные средства, допущенные к применению в педиатрической практике, а из слабительных средств наиболее эффективным и безопасным во всех возрастных группах средством является лактулоза (Дюфалак).
Главной особенностью лактулозы является ее пребиотическое действие. Пребиотики представляют собой частично или полностью неперевариваемые компоненты пищи, которые избирательно стимулируют рост и/или метаболизм одной или нескольких групп микроорганизмов, обитающих в толстой кишке, обеспечивая нормальный состав кишечного микробиоценоза. С биохимической точки зрения в эту группу нутриентов входят полисахариды и некоторые олиго- и дисахариды.
В результате микробного метаболизма пребиотиков в толстой кишке образуются молочная кислота, короткоцепочечные жирные кислоты, углекислый газ, водород, вода. Углекислый газ в большой степени преобразуется в ацетат, водород всасывается и выводится через легкие, а органические кислоты утилизируются макроорганизмом, причем значение их для человека трудно переоценить.
Лактулоза представляет собой дисахарид, состоящий из галактозы и фруктозы. Ее пребиотический эффект был доказан в многочисленных исследованиях. Так, в рандомизированном двойном слепом контролируемом исследовании на 16 здоровых добровольцах (10 г/день лактулозы в течение 6 недель) было показано достоверное нарастание числа бифидобактерий в толстой кишке [10].
Слабительный эффект лактулозы непосредственно связан с ее пребиотическим действием и обусловлен значительным увеличением объема содержимого толстой кишки (примерно на 30%) в связи с ростом численности бактериальной популяции. Увеличение продукции кишечными бактериями короткоцепочечных жирных кислот нормализует трофику эпителия толстой кишки, улучшает ее микроциркуляцию, обеспечивая эффективную моторику, всасывание воды, магния и кальция. Частота побочных эффектов лактулозы значительно ниже по сравнению с другими слабительными средствами и не превышает 5%, причем в большинстве случаев их можно считать незначительными. Безопасность лактулозы определяет возможность ее применения даже у недоношенных детей, доказанную в клинических испытаниях [11, 12].
Доза лактулозы (Дюфалака) подбирается индивидуально, начиная с 5 мл 1 раз в день. При отсутствии эффекта дозу постепенно (на 5 мл каждые 3–4 дня) увеличивают до получения желаемого эффекта. Условно максимальной дозой можно считать у детей до 5 лет 30 мл в сутки, у детей 6–12 лет — 40–50 мл в сутки, у детей старше 12 лет и взрослых — 60 мл в сутки. Кратность приема может составлять 1–2 (реже — 3) раза в день. Курс лактулозы назначают на 1–2 месяца, а при необходимости — и на более длительный срок. Отменяют препарат постепенно под контролем частоты и консистенции стула.
Регуляторами моторики в определенной степени являются также адсорбенты, среди которых первое место занимает Смекта. Важно, что смектит (действующее начало препарата Смекта), помимо непосредственно адсорбирующего действия, обладает свойствами мукоцитопротекции и способствует замедлению моторики и благоприятно влияет на состав кишечной микрофлоры, являясь синергистом пробиотиков.
Третья задача при коррекции расстройств моторики — воздействие на нарушения, возникшие на фоне дискинезии пищеварительного тракта. Нарушения моторики (как замедление, так и ускорение) приводят к нарушению нормальных процессов переваривания и всасывания и изменению состава внутренней среды кишки. Изменение состава внутренней среды в кишке отражается на составе микрофлоры с развитием дисбактериоза, а также усугубляет уже имеющиеся нарушения пищеварительных процессов, в частности, вследствие изменения рН кишечного содержимого. В дальнейшем возможно повреждение эпителия, развитие воспалительного процесса, знаменующего переход от функциональных нарушений к заболеванию с вполне определенным морфологическим субстратом. Таким образом, с одной стороны, для коррекции нарушенной моторики целесообразно использование препаратов, обладающих пребиотической активностью (в т. ч. лактулоза), а, с другой стороны, в комплекс лечения функциональных нарушений пищеварительного тракта, при необходимости, должны включаться препараты панкреатических ферментов (предпочтительно высокоэффективные микросферические, например, Креон), адсорбенты (Смекта), пробиотки (Бифидум-бактерин форте и аналогичные).
В целом, определение состава терапии должно быть строго индивидуальным, учитывающим патогенетические особенности процесса у конкретного пациента с обязательной коррекцией первопричины расстройств моторики органов пищеварения.
Инородное тело в кишечнике
Скидки для друзей из социальных сетей!
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Второе мнение
Не уверены в правильности поставленного вам диагноза? Прочь сомнения! Приходите в «МедикСити» и бесплатно проконсультируйтесь у н.
По направлению врачей эндоскописта (после колоноскопии), гастроэнтеролога или гинеколога «МедикСити» консультация врача-прокт.
Абдуллаев Рустам Казимович
Врач-колопроктолог, общий хирург
Пак Алексей Геннадиевич
Сазонов Виктор Васильевич
Мы в Telegram и «Одноклассниках»
Инородные тела – несвойственные организму предметы, попавшие в его ткани или органы через повреждения на коже или естественные отверстия.
Инородное тело в кишечнике может появиться при глотании или попадает через анальное отверстие.
Инородные тела в кишечнике могут быть весьма разнообразными. Это косточки от фруктов, рыбы или курицы, семечки, зубочистки, протезы для зубов. Эти предметы могут быть нечаянно проглочены при разговоре, смехе, резком глотании, кашле, вот время еды, в неадекватном состоянии (при опьянения, например) или при попытках суицида. Иногда могут попадаться и небезопасные предметы: куски битого стекла, гвозди, иголки для шитья (у швей и портных, например, есть привычка во время работы держать во рту иголки).
У детей инородные тела в кишечнике появляются случайно: ребенок может во время игры проглотить монетку, пуговички или мелкую деталь игрушки. Чаще всего эти предметы через 2-3 дня беспрепятственно выходят со стулом. Однако рекомендуем во всех подобных случаях обращаться к врачу!
Примерно в каждом 5-м или каждом 10-м случае попадания инородного тела в кишечник требуется помощь врача. При благоприятных условиях инородное тело, побывав в кишечнике, благополучно выходит естественным путем при дефекации.
В более серьезных случаях инородный предмет в кишечнике может поранить его острыми краями.
Инородное тело в кишечнике.Лечение.
Инородное тело в кишечнике.Лечение.
Инородное тело в кишечнике.Лечение.
Ни в коем случае нельзя пытаться самостоятельно извлечь инородное тело в кишечнике руками, посторонними предметами, с помощью слабительных или клизм. Следует немедленно обратиться к врачу!
В «МедикСити» Вам окажут помощь профессионально, деликатно, соблюдая полнейшую анонимность и применяя максимально щадящие методы!
Причины попадания инородного тела в кишечник
Инородный предмет в анусе может оказаться в следующих случаях:
Симптомы при инородном теле
Наиболее характерными являются следующие признаки:
Появление остальных симптомов зависит от размера и формы попавшего в организм чужеродного предмета, времени его нахождения в пищеварительном тракте, а также от того, проникла ли в организм инфекция и возникли ли какие-либо осложнения.
Ректоскоп KARL STORZ
Ректоскоп KARL STORZ
Ректоскоп KARL STORZ
Диагностика инородного тела в кишечнике
Врач может отыскать инородное тело в заднем проходе во время пальцевого исследования прямой кишки. Также инородные тела определяются путем рентгенологического исследования.
Лечение: извлечение из кишечника инородных предметов
Эвакуация инородных тел из кишечника – непростая и кропотливая работа. Отек слизистой оболочки кишки и рефлекторное сокращение анального сфинктера могут серьезно затруднить процесс. Нередко требуется сначала провести деформацию или разрушение чужеродного предмета, а затем удалить его, применив наркоз. Может понадобиться колотомия (рассечение стенки кишки).
К сожалению, многие пациенты стесняются сразу же обратиться к врачу-проктологу и пытаются извлечь прочно застрявшие внутри тела предметы самостоятельно, руками. Тем самым они еще больше травмируют слизистую кишки.
Применение слабительного также абсолютно недопустимо.
Признаками «застревания» инородного предмета в кишечнике служат боль и спазмы в животе, ложные позывы к дефекации, выделения с кровью и слизью.
После того как врач-проктолог обнаружил инородный предмет в кишечнике, под кожу и слизистую оболочку анального отверстия обычно впрыскивают местное обезболивающее средство. Затем отверстие в заднем проходе увеличивают с помощью анального ретрактората и вынимают инородное тело.
Естественные движения стенки прямой кишки (перистальтика) приводят к смещению инородного предмета вниз, что помогает удалить его максимально безболезненно для пациента.
После того, как было изъято инородное тело, врач-проктолог может провести ректороманоскопию. Это помогает понять: повреждена или нет прямая кишка.
В случае, если не удается отыскать инородный предмет или через задний проход его убрать невозможно, требуется операция. После введения местного или общего наркоза предмет осторожно передвигают к заднепроходному отверстию или рассекают толстую кишку, чтобы удалить инородное тело.
В «МедикСити» ежедневно ведут прием специалисты более чем 30 направлений. У нас своя диагностическая база, новейшее оборудование и инновационные методики. Но главное наше богатство – это высококвалифицированные врачи, умеющие с максимальным тактом решить любой деликатный вопрос!
Назогастральный зонд: алгоритм введения, уход и кормление
СОДЕРЖАНИЕ:
Если пациент по ряду причин не может принимать пищу обычным путем, то необходима особая забота о его кормлении. Именно для этой цели были созданы назогастральные зонды для энтерального питания. Что же это такое и как они работают, есть ли противопоказания и сложности с уходом за таким изделием?
Это трубка из имплантационно-нетоксичного поливинилхлорида (ПВХ), полиуретана или силикона, которая вводится через носовой ход в пищевод и далее погружается в желудок. Современные зонды выпускаются различной длины и диаметра, для взрослых и детей. Благодаря современным материалам, которые устойчивы к соляной кислоте, вырабатывающейся в желудке, зонд питательный назогастральный при правильном использовании можно применять в течение 3 недель.
Чаще всего такие зонды предназначены для энтерального питания, т.е. для тех случаев, когда пациент не может принимать пищу обычным способом. Хотя иногда зонд используется и для других целей:
Назогастральный зонд: показания
Почему же обычный прием пищи становится невозможным? Есть немало заболеваний и состояний, из-за которого это происходит:
Во всех этих случаях практически единственным способом накормить пациента является введение питания через зонд.
Назогастральный зонд: противопоказания
Однако установка зонда имеет и свои противопоказания, при которых приходиться подбирать альтернативный метод питания. К их числу относятся:
В этих случаях кормить пациента придется с помощью гастростомы – временного или постоянного отверстия в стенке желудка. Однако значительный недостаток такого метода – оперативное вмешательство, т.е. гастростомия, которое не всегда доступно или желательно для пациента.
Назогастральный зонд Нутритьюб Гастрал
Назогастральный зонд: размеры и устройство
Длина назогастрального зонда варьируется от 38 см до120 см, что позволяет подобрать изделие и для ребенка, и для взрослого, с учетом всех анатомических особенностей.
Конец зонда, который вводится внутрь, закруглен, чтобы не травмировать пищевод, и снабжен несколькими латеральными отверстиями для подачи пищи. На наружном конце зонда расположена закрывающаяся колпачком конусообразная канюля или наконечник типа Луер и Луер лок для присоединения системы кормления, а также медицинского шприца большого объема.
ПВХ зонды чаще всего предназначены для одноразового применения и подлежат утилизации сразу после кормления. Их преимуществом является отсутствие в составе фталатоф, большой выбор размеров, низкая цена.
Полиуретановый назогастральный зонд прозрачен и термопластичен, т.е. из-за тепла, выделяемого тканями организма, размягчается, что упрощает его использование. Устойчивость к воздействию желудочных кислот позволяет устанавливать изделие до 30 дней. Рентгеноконтрастная линия по всей длине зонда помогает не терять его в организме пациента – при рентген-исследовании изделие всегда будет видно.
Установка назогастрального зонда
Подготовка к установке начинается с беседы врача и пациента или, если пациент в бессознательном состоянии – с его родственниками. Доктору необходимо объяснить, для чего и каким образом будет установлен зонд, как он будет функционировать и какое питание через назогастральный зонд можно вводить.
Затем врач измеряет расстояние от горла до желудка, но, т.к. для этого пациенту нужно сесть, то в случае комы или отсутствия сознания длину зонда рассчитывают по формуле рост минус 100 см. Перед введением зонд смачивают раствором фурацилина до нужной отметки. Также его необходимо поместить на час в морозильную камеру, чтобы зонд обрел нужную для введения жесткость, а холод снизил рвотный рефлекс у пациента.
Кто ставит назогастральный зонд? Эту несложную процедуру проводит врач-реаниматолог или, при острой необходимости – врач любой специализации, родственники. Введение назогастрального зонда начинается с того, что пациента кладут на спину, головой на подушку, или размещают полусидя, чтобы небольшой наклон головы помогал свободному проникновению зонда в носоглотку. Затем процедура проходит по следующим этапам:
Если пациент находится в бессознательном состоянии, то врач вводит два пальца левой руки глубоко в глотку, подтягивает гортань вверх и по тыльной стороне пальцев погружает зонд в глотку. В такой ситуации есть существенный риск попадания зонда в дыхательные пути, а потому доктор должен действовать аккуратно и осторожно. Положение зонда в желудке проверяют рентгенографией.
Если пациент находится в бессознательном состоянии, то длину зонда рассчитывают по формуле рост минус 100 см.
Кормление через назогастральный зонд
Далеко не всякая пища подходит для кормления пациента через назогастральный зонд. Вот какие продукты и блюда допустимы при таком типе питания:
Сначала порция должна составлять не более 100 мл, постепенно ее объем увеличивают до 300-400 мл при частоте введения 4-5 раз в день, т.е. суточный объем пищи вместе с жидкостью достигает 2000 мл.
Используются для энтерального питания специальные системы в виде мешка из ПВХ с широкой горловиной и трубкой с регулируемом зажимом. Трубку присоединяют к канюле зонда и вводят питание в желудок капельным методом.
Кормление тяжелобольного через назогастральный зонд происходит следующим образом:
Назогастральный зонд для детей
Как уже упоминалось, кормить через зонд можно и взрослых, и детей. Зонд назогастральный педиатрический для энтерального питания ничем не отличается от взрослого – за исключением размера. Энтеральное питание – одна из самых безопасных для детей процедур, и главное здесь – соблюдать правила ее проведения и следовать рекомендациям по составлению питательных смесей.
В первую очередь – не стоит использовать зонд дольше 2,5-3 недель. Также решающую роль в безопасности энтерального питания играет правильный выбор длины зонда, скорость поступления по нему и концентрация питательной смеси.
Конструкция детского зонда идентична конструкции изделий для взрослых – трубка с закругленным атравматичным концом, который вводится в нос, переходник типа Луер, Луер лок или катетерная насадка, градуировка. Некоторые модели оснащены рентгеноконтрастной полосой и интегрированным шприцевым адаптером.
Установка зонда и процедура кормления ребенка тоже ничем не отличаются от аналогичных процедур для взрослых, хотя детям конец зонда чаще всего крепят лейкопластырем к щеке, а не булавкой к одежде.
Показаниями к установке зонда для детей являются:
Памятка по подготовке больных к рентгенологическому исследованию
Подготовка больных и проведение рентгенологических исследований желудка и тонкого кишечника.
Как осуществляется подготовка больных к рентгенологическому исследованию желудка и тонкого кишечника?
Больные с нормальной функцией кишечника не требуют никакой специальной подготовки к рентгенологическому исследованию желудка.
При патологии желудка и кишечника за 2-3 дня до исследования исключают из рациона исследуемого продукты, способствующие газообразованию (черный хлеб, овощи, фрукты, бобовые, молоко и т. д.). За 14 часов до обследования больной прекращает прием пищи, вечером принимает 30 мл касторового масла, а через 2- 3 часа ему ставят очистительную клизму с 1-1,5 л теплой воды, настоем ромашки или мыльным раствором (5 г детского мыла). За 2-3 часа до исследования ставят повторную очистительную клизму комнатной температуры. В день исследования больной не должен пить и курить.
При наличии в желудке больного большого количества жидкости, слизи, остатков пищи (например, при органическом сужении выходного отдела желудка) следует промыть желудок за 2-3 часа до исследования.
При резко выраженном метеоризме и упорных запорах рекомендуется очистительная клизма за 1,5-2 часа до исследования.
Как проводится рентгенологическое исследование желудка и двенадцатиперстной кишки?
В качестве контрастного вещества при рентгенологическом исследовании желудка и двенадцатиперстной кишки используют взвесь сульфата бария, которую готовят из расчета 100 г порошка на 80 мл воды.
Подготовка больных и проведение рентгенологических исследований желчного пузыря и желчевыводящих путей.
Как осуществляется подготовка больных к рентгенологическому исследованию желчного пузыря и желчевыводящих путей?
Для рентгенологического исследования желчного пузыря и желчевыводящих путей применяют чаще всего два основных метода: холецистографию (рентгенологическое исследование желчного пузыря с предварительным пероральным приемомрентгеноконтрастного препарата) и холеграфию (рентгенологическое исследование желчных протоков с внутривенным введением контрастного вещества). Перед проведением холецистографии и холеграфии пациент в течение 3 дней должен соблюдать диету с целью предупреждения метеоризма (исключение сырой капусты, черного хлеба, молока и т. д.). Скопления газа в кишечнике, давая при рентгенологическом изображении округлые очаги просветления, могут накладываться на тень желчного пузыря, затрудняя правильную трактовку получаемых данных. Специальных обязательных очистительных клизм, равно как и гак называемых «жирных завтраков» накануне исследования не требуется. Очистительную клизму ставят лишь при выраженном метеоризме.
Как проводится холецистография?
При холецистографии больной накануне исследования принимает рентгеноконтрастный йодсодержащий препарат (холевид, йопагаост и др.) из расчета 1 г на 20 кг массы тела больного, запивая его сладким чаем, но 0,5 г через каждые 5 минут в течение получаса. Контрастное вещество, попадая в печень, выделяется с желчью и накапливается в желчном пузыре. При этом максимальная концентрация препарата в желчном пузыре наблюдается через 15-17 часов после приема; поэтому если холецистография назначена на 9-10 часов утра, то препарат следует принять накануне вечером в 17-19 часов. Необходимо предупредить больных о возможности появления у них тошноты и жидкого стула после приема указанных рентгеноконтрастных препаратов.
На следующий день делают рентгеновские снимки (рентгенограммы) желчного пузыря. Как проводится анализ рентгенограмм желчного пузыря?
При анализе рентгенограмм оценивают интенсивность тени желчного пузыря, его форму, величину, положение, наличие или отсутствие деформации, конкрементов (камней) и др.
Как проводится исследование двигательной функции желчного пузыря?
Для уточнения двигательной функции желчного пузыря больному дают так называемый желчегонный завтрак (2 сырых яичных желтка или 20 г сорбита в 100-150 мл воды), после чего через 30-45 минут (лучше серийно, через каждые 15 минут) делают повторные снимки и определяют сократительную способность желчного пузыря.
Как проводится холеграфия?
Как проводится анализ рентгенограмм желчных протоков?
На рентгенограммах оценивают размеры, контуры, просвет внутри- и внепеченочных желчных протоков, наличие или отсутствие в них конкрементов, уточняют концентрационную и сократительную функции желчного пузыря. Для более точногоопределения состояния общего желчного протока внутривенную холеграфию часто дополняют проведением рентгенологического исследования двенадцатиперстной кишки (дуоденография).
Каковы противопоказания для проведения холецистографии и холеграфии?
Подготовка больных и проведение рентгенологического исследования толстого кишечника.
С какой целью проводится рентгенологическое исследование толстой кишки?
Как проводится подготовки к ирригоскопии?
Для подготовки больного к ирригоскопии в его рационе в течение 3 дней исключают пищу способствующую метеоризму, назначают каши, кисели, омлеты, отварные мясные и рыбные продукты. Трижды в день дают внутрь настой ромашки, вставляют газоотводную трубку;
Накануне исследования больному дают перед обедом 30 г касторового масла, вечером ставят очистительную клизму, лучше дважды с интервалом в 1 час. Больной не ужинает. Утром больному дают легкий завтрак и вновь ставят 2 очистительные клизмы.
Как проводится рентгенологическое исследование толстой кишки (ирригоскопия)?
В качестве контрастного вещества используют взвесь сульфата бария (из расчета 400 г порошка на 1600 мл воды), которую лучше всего готовить в электросмесителе. Подогретую до температуры тела взвесь вводят с помощью клизмы.
Подготовка больных и проведение рентгенологического исследования мочевой системы.
Как осуществляется подготовка к рентгенологическому исследованию мочевой системы (урографии)?
Перед обзорным снимком почек в течение 2-3 дней исключают из пищи-больного газообразующие продукты (черный хлеб, картофель, квашеную капусту, бобовые, сладкие фрукты, цельное молоко и др.), не назначают солевых слабительных. Накануне вечером ставят очистительную клизму из теплой воды с настоем ромашки. Утром за 3 часа до исследования повторно ставят очистительную клизму. В день процедуры больной не должен есть и пить.
При рентгенологическом исследовании с контрастными йодсодержащими веществами за день до процедуры ставят пробу на чувствительность. При аллергической реакции исследование противопоказано.
Как проводится процедура урографии?
За 30 минут до исследования больной освобождает мочевой пузырь и рентгенологически проверяют наличие газов в кишечнике. При большом количестве газов повторно ставят клизму и спустя 45 минут делают обзорный снимок почек.
При ретроградной урографии контрастное вещество вводят через катетер в мочевой пузырь (цистография) или через специальные катетеры в почечные лоханки. Затем делают рентгенологические снимки.
Подготовка больных к рентгенологическому исследованию бронхов, трахеи, и грудной клетки.
Как проводится подготовка больного к бронхографии?
Каковы особенности проведения процедуры?
Бронхографию проводят под наркозом или местной анестезией.
После процедуры в течение 3 часов больному не дают есть.
Катетеры для введения контрастного вещества стерилизуют кипячением.
Как проводится рентгенологическое исследование грудной клетки?
Исследование грудной клетки (рентгенологическое и рентгенографическое) проводят без специальной подготовки больного. Метод фотографирования рентгеновского изображения на пленке 7×7 см или 10×10 см носит название флюорографии.
gormed.su
Гидроколонотерапия в Красногорске
Заказать звонок
Москалёв Константин Аркадьевич
Стоимость гидроколонотерапии
ГИДРОКОЛОНОТЕРАПИЯ — процедура эффективной глубокой очистки толстой кишки и всего организма с выраженным оздоровительным эффектом.
Показания к проведению гидроколонотерапии:
ОБОРУДОВАНИЕ: аппарат гидроколонотерапии HC-2000 (Испания)
ОПИСАНИЕ ПРОЦЕДУРЫ
Перед началом процедуры гидроколонотерапии делают легкий массаж живота. Во время процедуры гидроколонотерапии вода достигает не только прямой кишки и нижней части толстого кишечника, но промывает весь толстый кишечник, длина которого превышает 2 метра. Процедура комфортная и безболезненная.
КОЛИЧЕСТВО ПРОЦЕДУР: 5 — 6 сеансов (по показаниям)
ДЛИТЕЛЬНОСТЬ ПРОЦЕДУРЫ: процедура гидроколонотерапии проходит в течение 45 минут
ПОЛУЧАЕМЫЙ ЭФФЕКТ:
ПРЕИМУЩЕСТВА НАШЕГО МЕТОДА:
ПРОТИВОПОКАЗАНИЯ: кишечные кровотечения, онкологические заболевания, почечная недостаточность, беременность (при сроке более 4 месяцев)
ПОДГОТОВКА К ПРОЦЕДУРЕ не требуется

Данная оздоровительная процедура выполняется под контролем опытного врача, применяющего специальную аппаратуру. Мониторная очистка представляет собой одновременное накачивание отмывающей жидкости в полость кишечника и её отсасывание с автоматически-динамическим контролем над давлением и температурой. Такой подход позволяет быстро и безопасно вывести из организма скопившиеся балластные и вредные вещества.
К нарушению работы кишечника в современных условиях приводит множество факторов:
Было доказано, что 95% патологий, поражающих человека, так или иначе связано с толстой кишкой. При заболеваниях кишечника заметно меняется качество жизни, часто наблюдаются головные боли и депрессии, избыточный вес, синдром хронической усталости. Также проявляются различного рода аллергические реакции, кожные заболевания, могут развиться гипертоническая болезнь, нарушения обмена веществ.
Запоры и нарушения в работе кишечника часто наблюдаются у пожилых людей. Они связаны с несбалансированным питанием, возрастными изменениями стенок кишечника, малоподвижным образом жизни и отсутствием растительной клетчатки в рационе. Также нарушения перистальтики кишечника могут иметь место при заболеваниях желчного пузыря и поджелудочной железы, воспалении в кишечнике и дисбактериозе – обычном следствии всех перечисленных нарушений функции ЖКТ.
Гидроколонотерапия – эффективный способ очистки толстой кишки при всех перечисленных неблагоприятных ситуациях.
Для полной очистки кишечника и его оздоровления потребуется 5-7 процедур, проводимых с интервалом в 1-2 дня. Проходить курс гидроколонотерапии рекомендуется раз в год или в полгода, а при наличии определённых показаний – и чаще.
Для того, чтобы улучшить течение обменных процессов в кишечнике и состояние его слизистой оболочки, в ходе мониторной очистки кишечника могут быть введены индивидуально подобранные фитопрепараты, озон, минеральные соли и кислород.
Процедура безопасна и максимально комфортна для пациента: он лежит на спине или на боку, а движение жидкости обеспечивают одноразовые ректальные наборы. Перед выполнением гидроколонотерапии пациент переодевается в специальное одноразовое бельё. Продолжительность проведения одной процедуры и наличие противопоказаний определяются в индивидуальном для каждого пациента порядке.
Диагноз
Как проходит процедура:
По мере проведения гидроколонотерапии в кишечник пациента будет введено порядка 20 литров жидкости, температура которой будет постепенно снижаться (от теплой до прохладной), чтобы стимулировать самостоятельную работу кишечника.
На протяжении всей процедуры рядом с пациентом находится специалист, который контролирует температуру и давление жидкости. В норме процедура проходит с небольшим дискомфортом, а если появляется боль, то следует сказать об этом, чтобы снизили давление подаваемой жидкости.
Как проводится процедура на аппарате гидроколонотерапии Colon Hydromat Comfort (видео)
Показания к проведению гидроколонотерапии
Врачи рекомендуют делать гидроколонотерапию при возникновении следующих проблем:
Противопоказания к гидроколонотерапии
Процедура подразумевает довольно сильное воздействие на организм, и в частности на кишечник. Поэтому противопоказаний к гидроколонотерапии существует много. К ним можно отнести:
В связи с таким обширным списком противопоказаний к гидроколонотерапии, перед проведением процедуры рекомендуется пройти обследование. В ином случае процедура может нанести вред здоровью и спровоцировать обострение уже имеющихся хронических заболеваний.
Правила питания через зонд
Принимая пищу, пациенты могут испытывать очень сильные болевые ощущения в ротовой полости, поэтому начинают ограничивать себя в еде. Если вы заметили, что стали употреблять меньше пищи и жидкости, то незамедлительно сообщите об этом лечащему врачу. Поскольку такие изменения в питании могут привести к потере веса и нарушению работы всех органов и систем организма, и в далеко зашедших случаях приходится прерывать лечение, что крайне нежелательно. Чтобы этого избежать, еще до начала лечения необходимо решить вопросы, связанные с питанием. Для этого врач оценивает состояние пациента и прогнозирует его силы и общий статус, оценивает степень дисфагии – нарушения прохождения пищи по пищепроводящим путям из-за опухолевого процесса.
В некоторых ситуациях врач до начала химиолучевого лечения принимает решение об организации зондового питания: временной установке назогастрального зонда либо эндоскопической гастростомы.
Основная цель установки зонда – изолировать ротовую полость от контакта с пищей, что, в свою очередь, дает возможность сохранить целостность слизистых оболочек в ротовой полости и не травмировать обожженные ткани. Многие пациенты боятся и стараются избежать этой процедуры, но, по отзывам тех, кому пришлось с этим столкнуться, зонд — это спасение. Более того, многие пациенты, оценивая свое состояние, сами приходят к выводу, что им необходимо установить зонд. В этом случае необходимо подробно обсудить ситуацию с лечащим врачом.
Предлагаем ознакомиться с информацией, которая разъяснит, как жить с зондом, и, надеемся, что она развеет ваши опасения.
Существует два вида зондов для питания – назогастральный зонд и гастростома.
Для чего и в каких случаях организуют зондовое питание?
Как правило, зонд устанавливают для приема пищи:
Положительные стороны питания через зонд:
Помните, что правильное и достаточное питание снижает количество осложнений лечения и позволяет пройти полностью лучевую терапию в запланированный срок с удовлетворительным самочувствием.
Что такое назогастральный зонд?
Это трубка из специального нетоксичного материала. Конец зонда гладкий, запаян и закруглен, чтобы не травмировать слизистую, а по бокам – округлые отверстия для облегчения введения питания в зонд.
Зонды бывают разных размеров, и врач выбирает подходящий для каждого пациента. На зонде есть отметки, указывающие на его длину, по ним можно контролировать его расположение. Устанавливается зонд на различные сроки – до трех недель. Если предстоит более длительное зондовое питание, то проводят чрескожную эндоскопическую гастростомию.
Как проходит постановка назогастрального зонда?
Эту манипуляцию выполняет лечащий врач или врач отделения эндоскопии, когда есть необходимость в эндоскопическом контроле. Зонд под местной анестезией заводится через носовой ход в глотку и медленно продвигается в желудок, при этом пациент помогает врачу, делая глотательные движения. При постановке не нужно оказывать сопротивление, поскольку это приносит еще больший дискомфорт.
Что вы будете чувствовать?
Возможны несильные болевые ощущения в полости носа, глотке и рвотные позывы, но это испытывают не все пациенты. Важно слушать команды врача и правильно дышать ртом. Почти все пациенты удовлетворительно переносят и данную манипуляцию, и лечение с установленным зондом. Не волнуйтесь, носовое дыхание сохранится. Иногда требуется 2-3 дня, чтобы привыкнуть к зонду. В крайних случаях доктор может назначить обезболивающие, противорвотные препараты и спазмолитики. В первое время нужно прислушаться к себе и понять, в каком положении вам лучше находиться, чтобы снизить дискомфорт в данной зоне. Главное – сохранять спокойствие и не забывать, что это необходимая и временная мера. По мнению многих пациентов, их страхи перед постановкой зонда были сильно преувеличены.
Особенности питания через назогастральный зонд
Будет ли мешать назогастральный зонд лучевому лечению?
Зонд не является препятствием для лучевого лечения.
Как удобнее носить назогастральный зонд?
Можно приобрести спортивную повязку на голову или сшить повязку из широкой резинки. Зонд в нерабочем положении заправляется под нее. Выходя на улицу, можно надевать медицинскую маску.
Особенности питания через гастростому
Что такое гастростома?
Чрескожная гастростома – это специальная система для питания через переднюю брюшную стенку и искусственный вход в полость желудка.
Как проходит чрескожная эндоскопическая гастростомия?
Что вы будете чувствовать?
Возможны небольшие болевые ощущения, которые легко снимаются обезболивающими препаратами, назначенными лечащим врачом.
Важно: питание через гастростому можно начинать только после разрешения лечащего врача. Количество пищи и частота введения в первые дни оговариваются дополнительно!
Как ухаживать за гастростомой?
Какую пищу можно принимать?
Пищу можно принимать только в жидком виде (консистенции сливок) и без комочков, чтобы не засорилась трубка. Помните, что еда должна быть с достаточным количеством качественного белка и полезными жирами (сливочное и растительное масло). Суточная калорийность должна составлять примерно 2000 ккал. Объем суточной нормы делится на равные порции по 150-200-300 мл, вводится каждые 2-3-4 часа и составляет примерно 2000 мл. Температура вводимой пищи должна быть примерно 40-45 градусов (исключение специализированные смеси, которые употребляются при комнатной температуре).
Основные блюда: блендерированные (тщательно измельченные) нежирные отварные овощи, разведенные бульоном, мясо, птица; жидкие протертые каши с добавлением сливочного масла.
Можно использовать детское мясное, овощное и фруктовое питание, разводя их до соответствующей консистенции сливками или бульоном. Также используйте молоко, кисломолочные продукты, сметану. Вареные яйца также можно измельчать и добавлять в пищу. В качестве питья можно использовать компоты, морсы, соки.
В нашем лечебном учреждении зондовый стол для вас приготовят на кухне. Лечащий врач при необходимости назначит нутритивную поддержку в виде готовых специализированных смесей и часть дневного рациона можно будет заменить ими. Также вы можете использовать свой блендер и самостоятельно готовить необходимые смеси из блюд, предложенных на общий стол. Принимая разведенную пищу, вы не нуждаетесь в дополнительном приеме жидкости, если не испытываете жажды, тем более что после каждого приема пищи необходимо промыть зонд 50-60 мл теплой воды.
Если у вас есть любимая еда или напиток (чай, кофе), то не отказывайте себе в удовольствии и добавляйте их к своему рациону.
Чем принимать пищу?
Вам выдадут два шприца Жане (150 мл), и теперь они будут служить в качестве посуды.
Что необходимо подготовить для приема пищи?
Вам понадобятся:
Основные принципы зондового питания
Последовательность действий при приёме пищи через зонд или гастростомическую трубку:
Как принимать таблетки через зонд или гастростому?
Если вы принимаете таблетки, то их также можно вводить через зонд в толченом и разведенном виде. В каждом конкретном случае нужно посоветоваться с лечащим врачом.
Нестандартные ситуации:
Заключение
Мы постарались ответить на самые частые вопросы о зондовом питании. Но поскольку каждый человек индивидуален, могут возникнуть ситуации, не описанные в нашей памятке. Мы, врачи и медсестры отделения опухолей головы и шеи, на протяжении всего лечения будем рядом с вами и готовы помочь в любой, даже самой нестандартной ситуации.
Использованная литература:
1. Гроздова Т.Ю.Диетотерапия до и после операции [Электронный ресурс] /Т.Ю.Никитина//Практическая диетология.-2013.-№3.
Авторы:
Медсестринский состав отделения ОГШ НМИЦ онкологии им. Н.Н. Петрова:
Под редакцией:
Раджабова З.А.
Заведующий отделением опухолей головы и шеи
НМИЦ онкологии им. Н.Н. Петрова,
врач-онколог, научный сотрудник, кандидат медицинских наук, доцент
Что вам необходимо сделать
Если вы хотите узнать побольше о бесплатных возможностях ФБГУ НМИЦ онкологии им. Н.Н. Петрова Минздрава России, получить очную или заочную консультацию по диагностике и лечению, записаться на приём, ознакомьтесь с информацией на официальном сайте.
Если вы хотите общаться с нами через социальные сети, обратите внимание на аккаунты в ВКонтакте и Одноклассники.
Если вам понравилась статья: